脑干海绵状血管瘤的特点是不可预料的反复出血,可导致严重的神经系统疾病甚至死亡,与其他位置相比,复发性出血的发生率更高。海绵状血管瘤占脑血管畸形的5%~10%,在颅内并不多见,发生率仅0.4%~0.6%,脑干海绵状血管瘤占颅内海绵状血管瘤的20%~30%,其中又以发生于脑桥的海绵状血管瘤较多(57%),其次则为中脑(14%),较少为延髓(5%)。
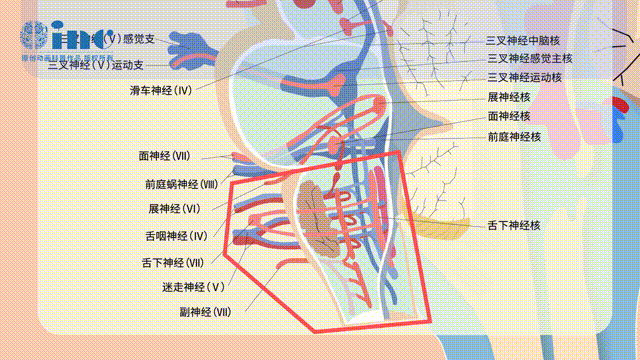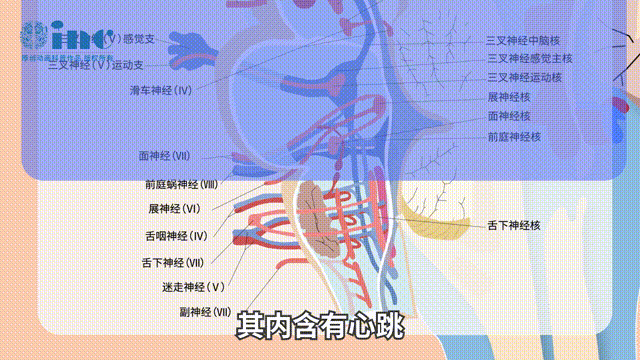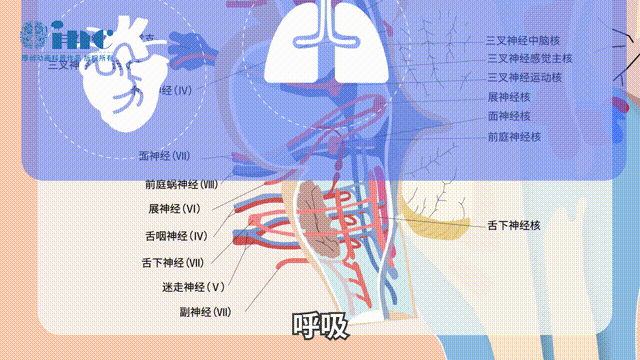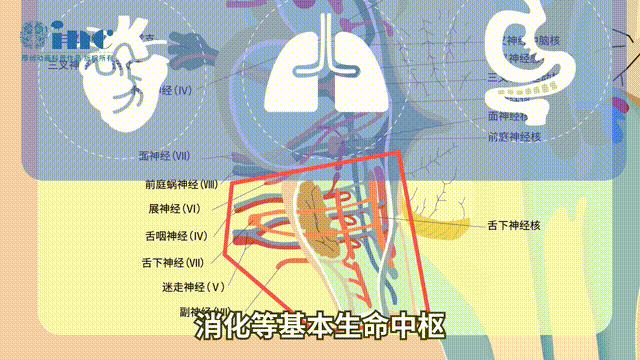
延髓是重要呼吸、循环中枢所在区域,神经结构密集。延髓有9至12颅神经出入脑干及多个神经核,具有调节和控制肌体的心跳、血压、呼吸、消化等重要功能,常被看作是机体的生命中枢(图1)。因此任何手术操作引起延髓的轻微改变或损伤可能导致明显或严重的神经功能缺损,甚至伴有危及生命的并发症。神经功能缺损在很大水平上取决于病变的位置,并且差异很大,包括不同程度的核间眼肌麻痹、加重的偏瘫、面部或外展神经麻痹、凝视麻痹、面部、躯干和四肢麻木、吞咽困难、构音障碍和步态共济失调等
由于延髓不同的位置及重要的功能,一度被认为是手术的禁区,近年来随着显微手术的进步以及神经电生理技术和神经系统导航技术的发展,使其手术成为可能。但是对于延髓海绵状血管瘤,手术治疗应更加谨慎,因为与脑干其他部位相比,危及生命的呼吸或心血管并发症的发生率更高。因此,对于累及延髓的海绵状血管瘤手术切除,对主刀医生、手术器械、手术支持设备要求较高。
以上视频展示了一则延髓外侧部的海绵状血管瘤案例。主刀医生是INC国际神经外科顾问团成员教授、国际颅底肿瘤手术教授、德国INI国际神经学研究所Helmut Bertalanffy(巴特朗菲)教授。教授选择了半坐位乙状窦后髁上入路经橄榄区手术治疗,病变被完全切除。术后随访3年,患者无新的神经功能缺损,没有复发。
病史摘要
68岁女性,一开始延髓出血发生在手术前5年,二次出血发生在手术前5个月。反复出血加重了神经系统症状,出现右面部感觉迟钝、吞咽困难、构音障碍、轻度右侧偏瘫、右侧游离半感觉障碍和明显的步态共济失调。改良Rankin评分3分(中度残疾)。
术前影像学检查
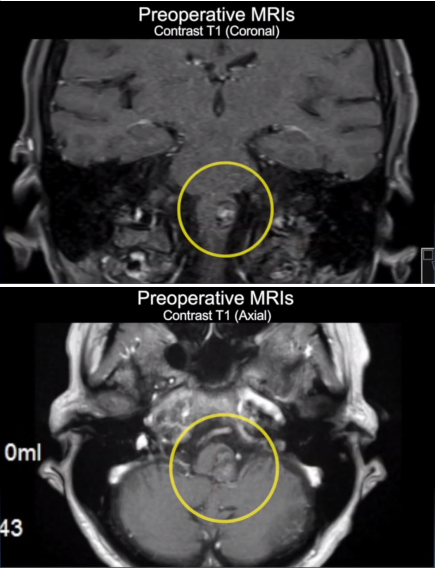
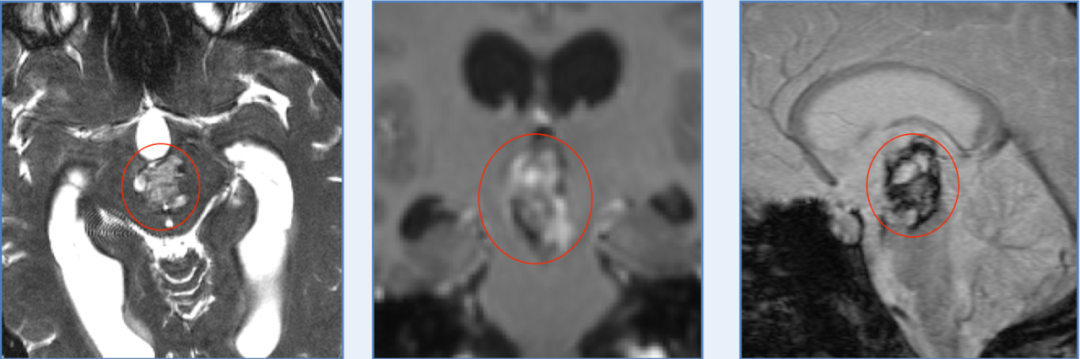
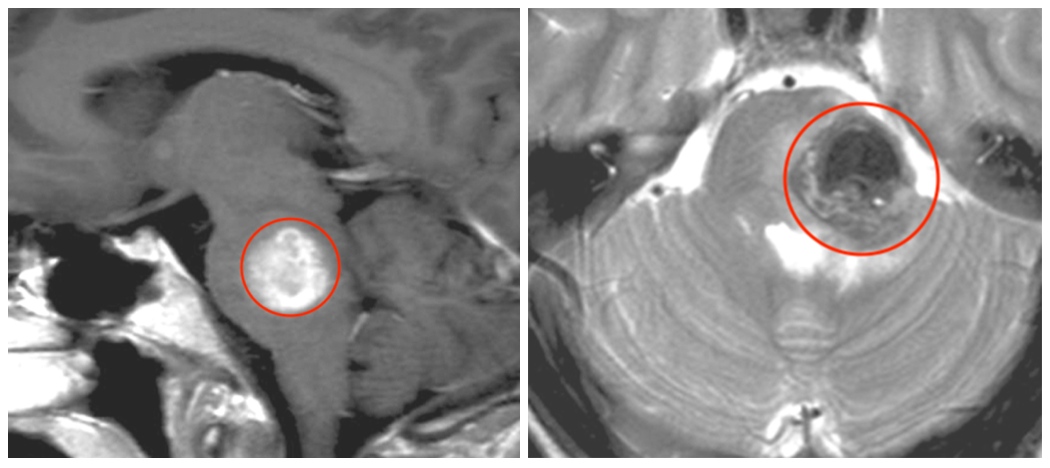
图2:术前MRI显示左侧延髓外侧有一个16毫米圆形病变,提示出血性海绵状瘤,病灶的大小比一开始出血后大。
1.体位和术前准备
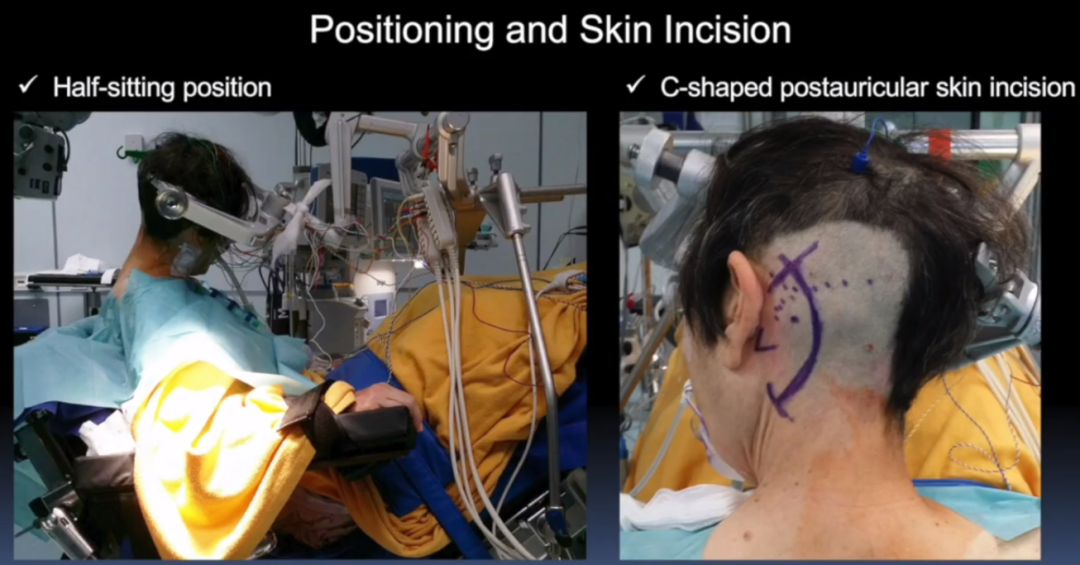
图3:行乙状窦后髁上入路、脑干安,全区橄榄区入路,手术体位,半坐位,头稍屈,左侧耳后切口C形,并进行术中MEP、SEP和舌下肌电图(hypoglossal EMG)监测。
2.乙状窦后入路开颅
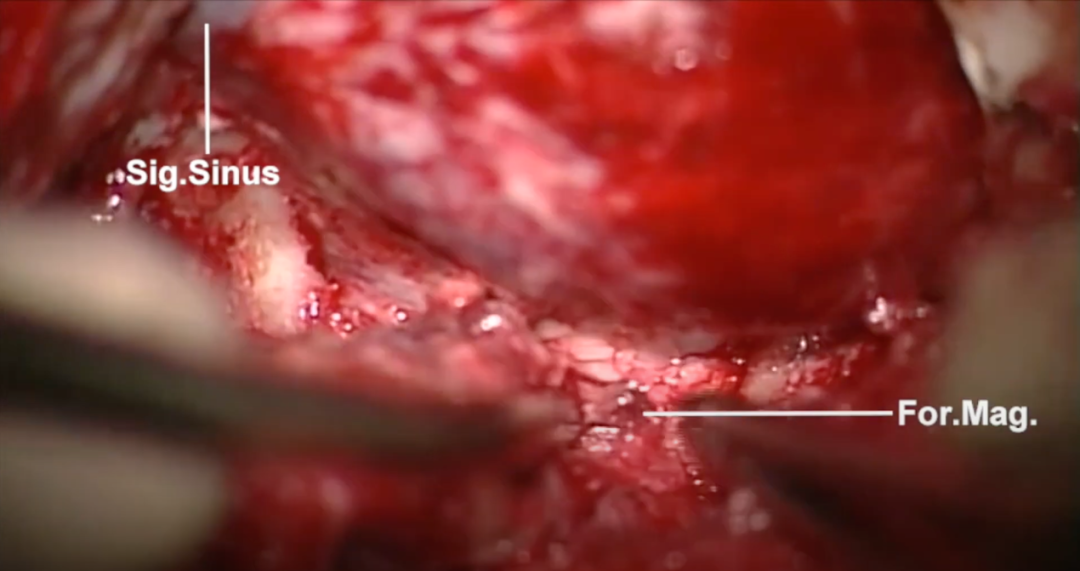
图4:乙状窦后髁上入路开骨瓣后,暴露乙状窦及枕骨大孔,磨除枕骨大孔外侧缘,包括髁状窝,使橄榄核周围的小脑延髓池广泛暴露。硬脑膜沿乙状窦切开,切口向下延伸穿过大孔。
3.重要颅神经及血管的暴露及保护
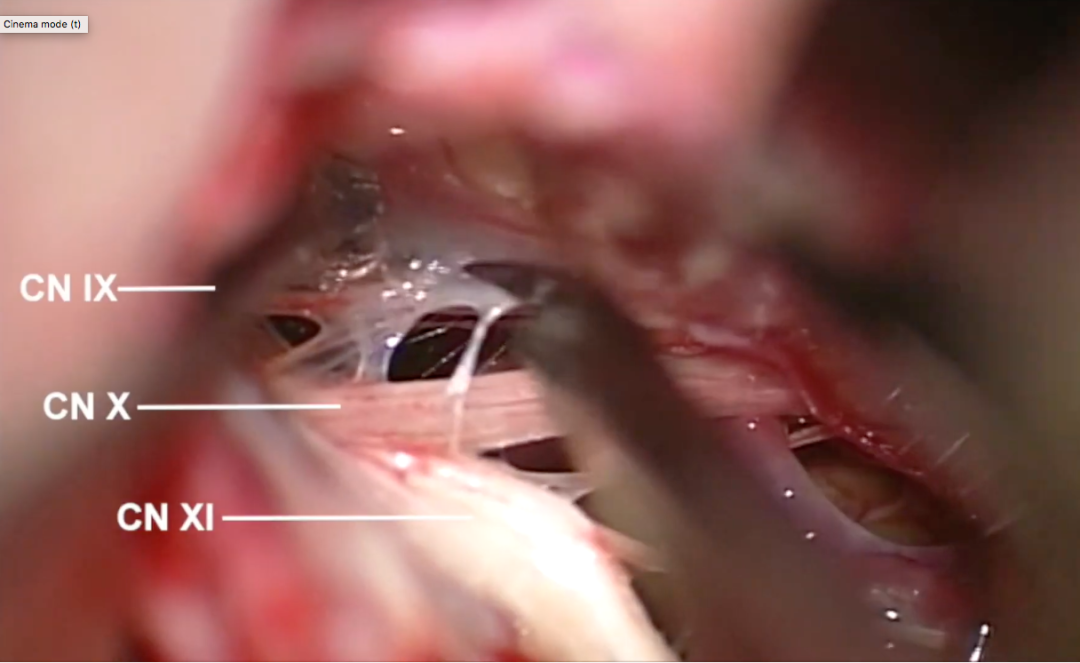
图5:从小脑延髓池释放脑脊液后,小心翼翼得解剖颅神经、脉络丛、PICA和椎动脉,仔细观察了延髓的外侧部分,注意保护后组颅神经、PICA及通向髓质的穿支等。
4.“橄榄核“脑干安,全区及病变的定位
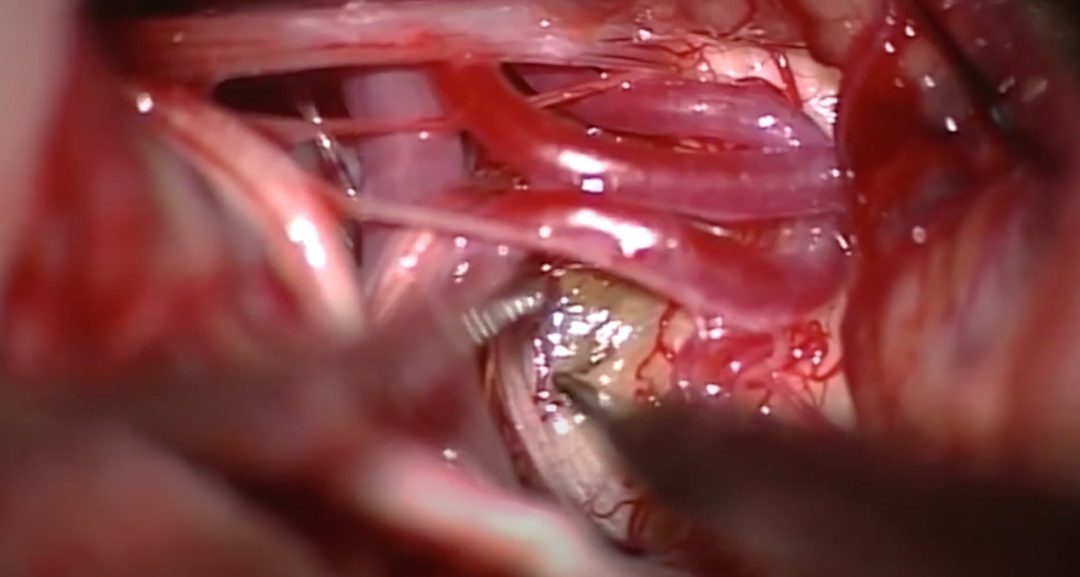
图6:术中可以看到由正常脑干实质覆盖的病变,及其引起的含铁血黄素改变和轻微的表面隆起,使用90°剥离指小心细致的分离病变,在舌下神经起点后方穿刺,经软脑膜切开橄榄区。病变不是外生的,而是位于切口的正下方。
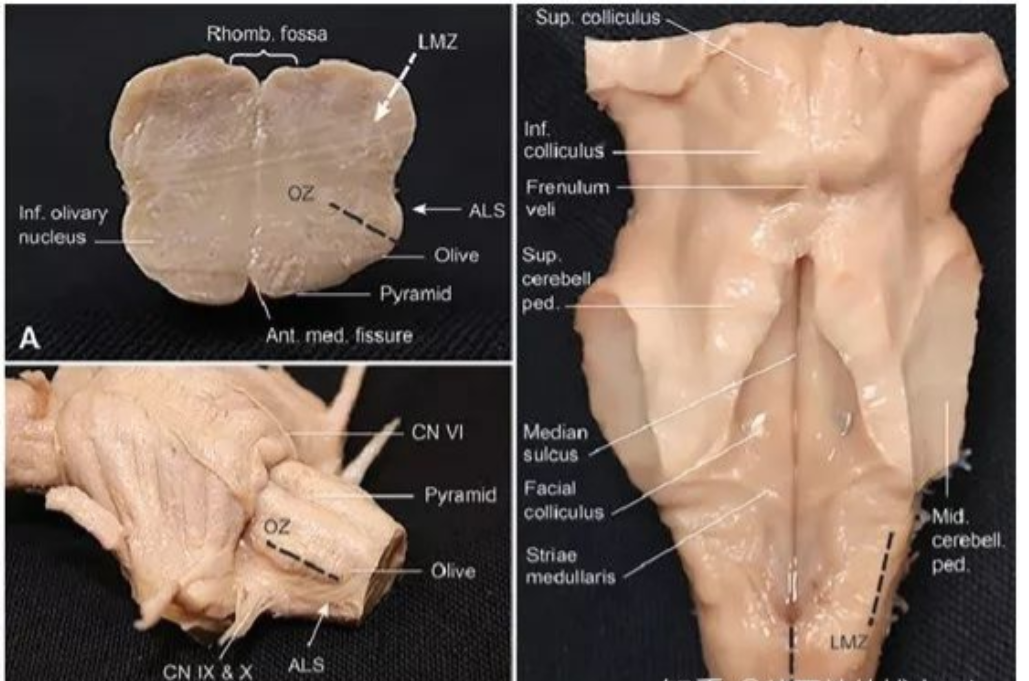
图7:延髓的手术顺利操作区。A,延髓横断面示有3个手术顺利操作区:前外侧沟,橄榄区及延髓后外侧沟;B,延髓前外侧观,示进入橄榄区和前外侧沟的区域,紧位于舌下神经根下方;C,后面观示后正中沟和后外侧沟手术顺利操作区
5.瘤体顺利切除
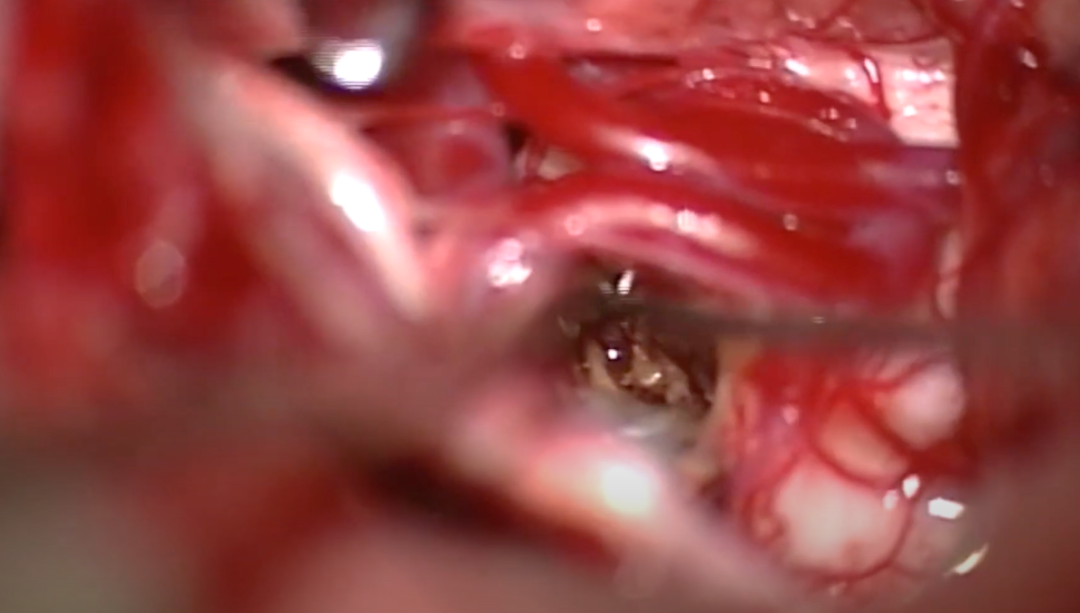
图8:在确定合适的切口平面后,使用较细尖钳和显微剪沿该平面解剖海绵体的整个表面,剥离指也有助于将较深部的病变从死角中剥离。同时小心翼翼地剥离海绵状血管瘤的壁,同时进行电凝,使柔软的病变边界变硬,便于从脑干中剥离下来并切除。术中尼莫地平溶液冲洗,可防止局部血管痉挛。对海绵状血管瘤内的多条小动脉供血血管进行了细致的解剖、电凝和阻断。与往常一样,较粘连的部分在病灶剥离的然后阶段细致处理。
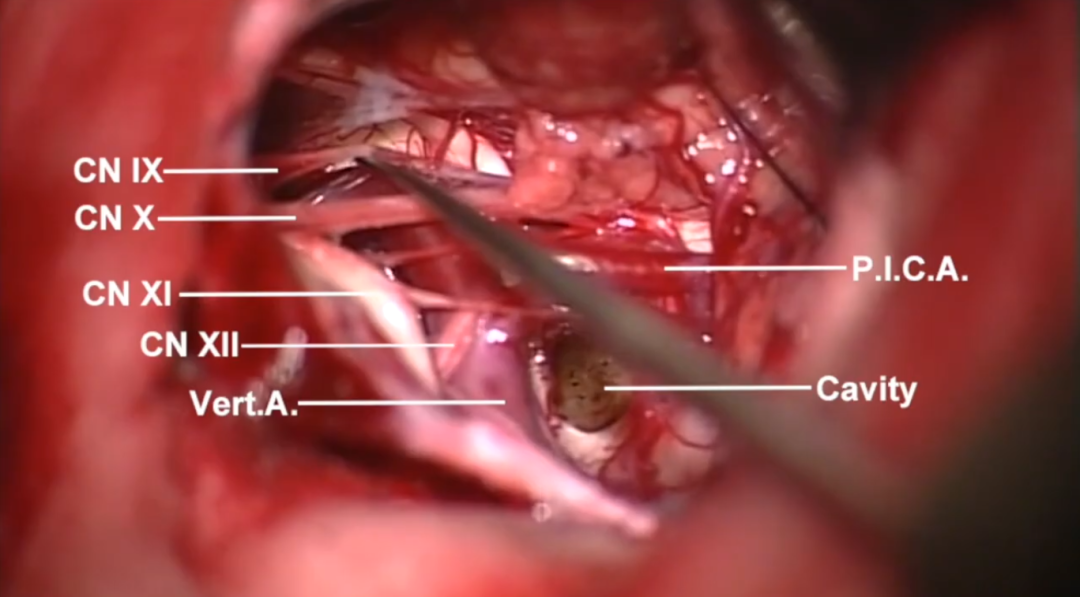
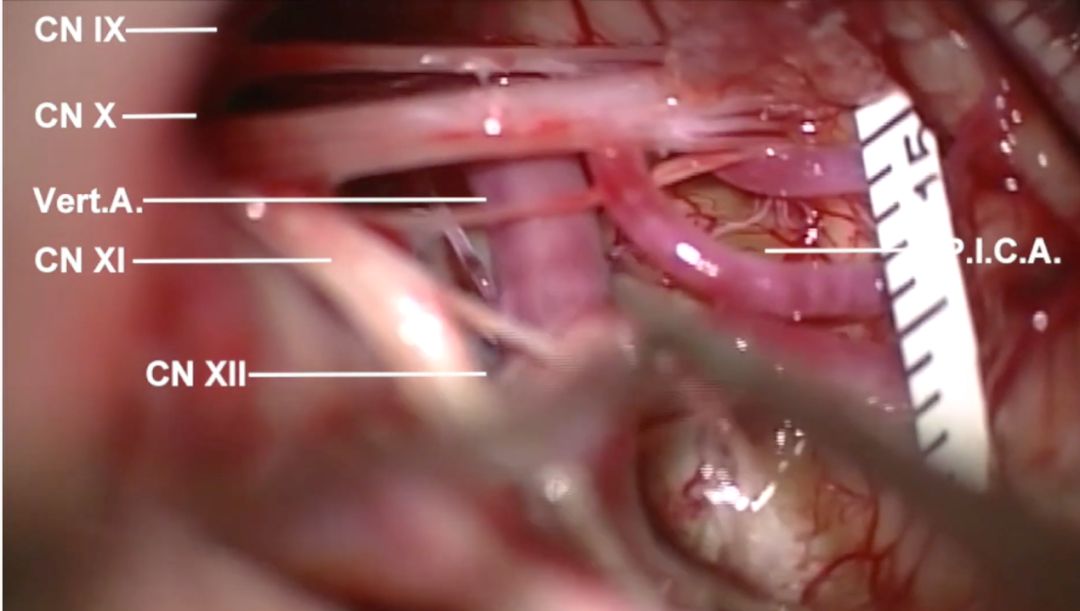
图9:病变全切后,可见毫米级的切口大小,病变周围的颅神经和血管正常完好,没有任何损伤,随后进行关颅,手术顺利完成。
6.术后康复
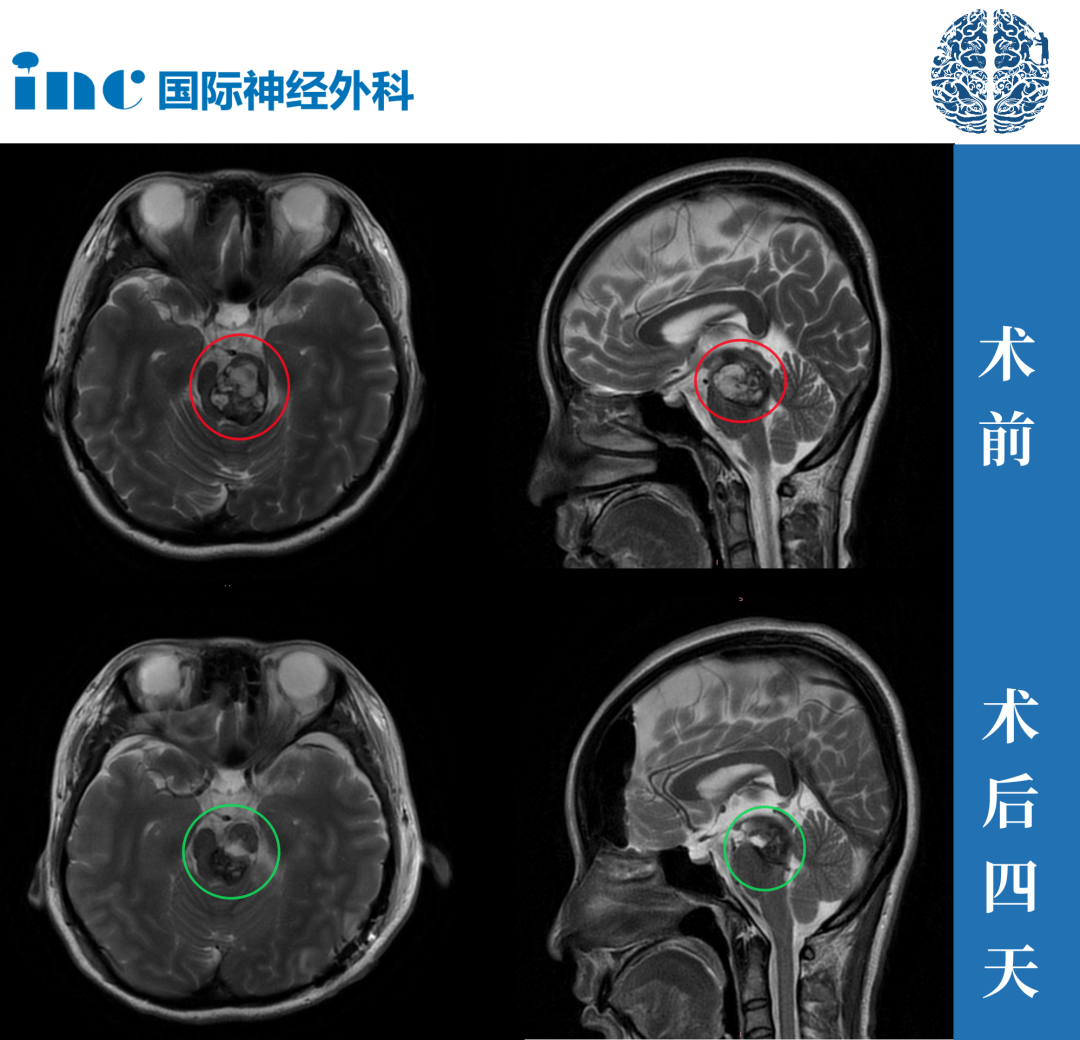
术后立即拔管,病人没有出现新的神经功能缺损。术后核磁可以确认完全切除病变和减少肿块的效果。术后随访3年,患者无新的神经功能缺损或复发。改良Rankin评分由术前的3分(中度残疾,需部分帮助,但能独自行走)提高到0分(完全无症状)。
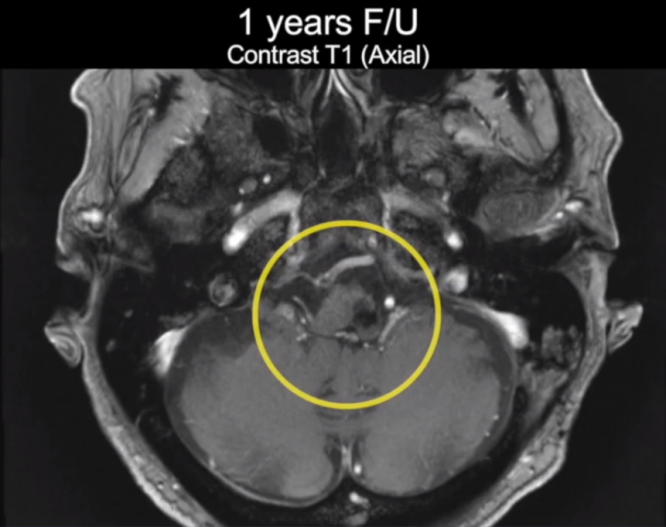
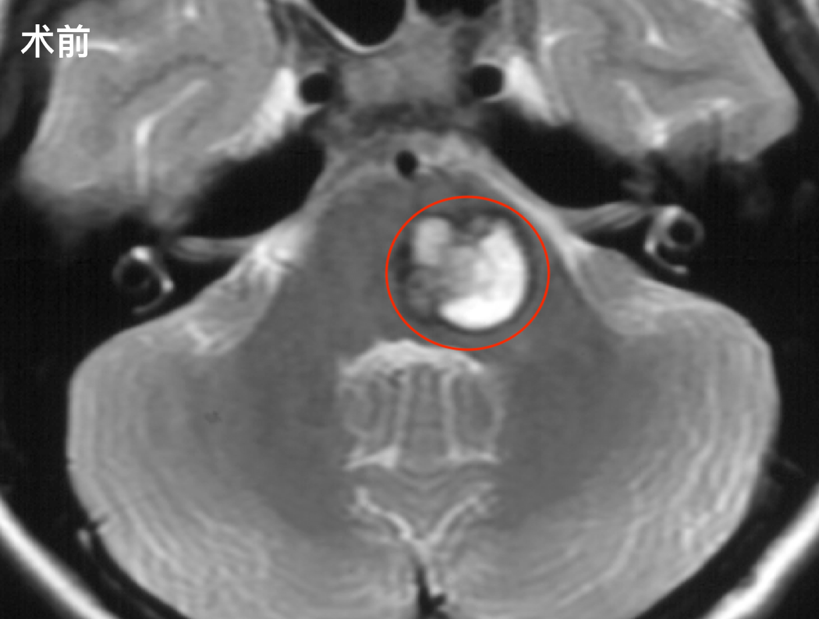
图10:术后一年复查MR,未见复发,脑组织正常。
7.病例解析
脑干海绵状血管瘤手术风险较大,什么是手术适应症?
完全切除脑海绵状血管瘤是的治疗方法,在手术可触及的症状性或出血性幕上和幕下病变中表现出来。它的顺利性和防止再出血的合适性已在脑海绵状血管瘤中得到了很好的证实。因此,考虑到随着时间的推移,出血或神经功能障碍的累积风险,即使是年轻的脑海绵状血管瘤患者也被认为是外科手术的候选者。脑干海绵状血管瘤一次出血率仅为0.6%~1.1%,而再次出血率则可高达30%~60%;而且每出血一次,再次出血间隔缩短;每出血一次,患者症状呈进行性加重,而神经系统症状能够恢复的可能性越小。因此,脑干延髓海绵状血管瘤的自然病史提示及时正确的处理以防止再出血较为关键,而及时的手术治疗对好转患者预后具有重要作用。德国巴特朗菲教授结合20+年200+台手术经验,对脑干海绵状血管瘤手术治疗适应症总结如下:

1、临床症状严重提示有手术指征;
2、偶然发现的(静态的,无临床表现,无出血)海绵状血管瘤暂时不需要手术治疗;
3、在进展恶化快的病人中,紧急手术切除肿瘤是有益的;
4、脑干手术有很多手术入路是可以选择的,但较短到达肿瘤的手术路径并不是较好的手术入路选择;
5、大于90%的患者愈后很好;
6、再发出血的患者应该再次手术
何时选择手术?
完全切除脑海绵状血管瘤的顺利性和防止再出血的合适性已得到了很好的证实。研究表明经手术治疗后,临床症状均好转,患者的术前临床症状并非与患者术后预后相关。一旦确定手术治疗,何时手术成为另一关键问题。除外患者出现意识障碍、生命体征不稳定等需行急诊手术情况,巴特朗菲教授表示在过去的几十年里,人们建议在出血事件发生后等待4到6周来稳定患者的病情,并等待血肿变得有组织性,以达到较少活跃的胶质增生。术后1个月内再出血发生率较高(21.8%)。手术前,建议用类固醇治疗一到两周,以消除水肿,并利用血肿腔的形成。一般来说,较早不宜在出血后1周内行手术,较迟则不宜超过3个月。
选择该时期手术的原因在于:首先,患者临床状况稳定,对手术耐受性较好,且有利于手术疗效的评估;其次,血肿在此期间逐渐液化,术前MRI检查利于确定肿瘤实质,有利于手术入路的设计及术中肿瘤全切除;而且,液化的血肿利于术中减压,有更充分的手术操作空间且利于判断手术界面。而过早手术,由于病变周围水肿的存在且病变界面不清,容易造成脑干损伤,术后并发症发生率较高;过晚手术,患者可能在此期间发生再出血,而且由于血肿的机化、钙化,病变周围胶质瘢痕增生,病变组织质硬且与邻近脑干组织紧密粘连,造成手术切除困难。
研究表明,该时期接受手术治疗患者的预后及症状好转均优于晚期手术治疗的患者。此外,如患者一次出血后,一旦手术指征明确,即应在一次出血后的该时期手术,而不宜等待其再次出血。因病变多次出血后,反复的胶质增生造成病变组织与邻近脑干组织粘连,致使手术切除困难;而且,多次出血后接受手术治疗患者的预后及症状好转率均明显差于一次出血后接受手术治疗的患者。
顺利手术策略的选择
手术策略需根据每个脑海绵状血管瘤的特点进行调整,考虑到它的位置和与重要的皮质下结构和纤维束的关系,以及海绵状血管瘤与软脑膜或室管膜表面的关系。巴特朗菲教授提出脑干海绵状血管瘤手术治疗原则为尽可能全切除病变以及尽可能地保护正常脑干组织。为此,根据肿瘤生长的具体位置和形态特点选择正确的手术入路及顺利的脑干安,全区切口的选择以及细致精致的手术技巧、手术辅助设施的应用尤为重要。现代技术的进步提高了手术的顺利性和合适性。术中指导解剖和功能导航,包括功能磁共振成像和纤维跟踪数据,是选择较佳入路、轨迹和实质进入区的关键。神经电生理监测和刺激,特别是脑干延髓海绵状血管瘤,是需的。值得注意的是,较大的个体解剖变异性(如面神经反应区)应予以考虑。遵循这些原则可以成功地管理多数患者,并好转他们的生活质量。
巴特朗菲教授描述延髓海绵状血管瘤不同的生长形态特点如下:
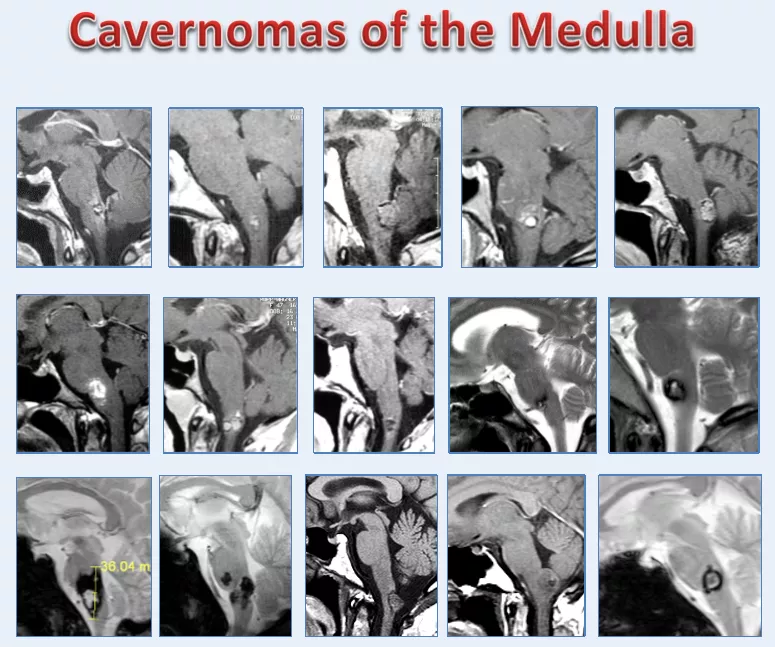
图示:延髓海绵状血管瘤的生长形态特点不同,手术入路选择不同
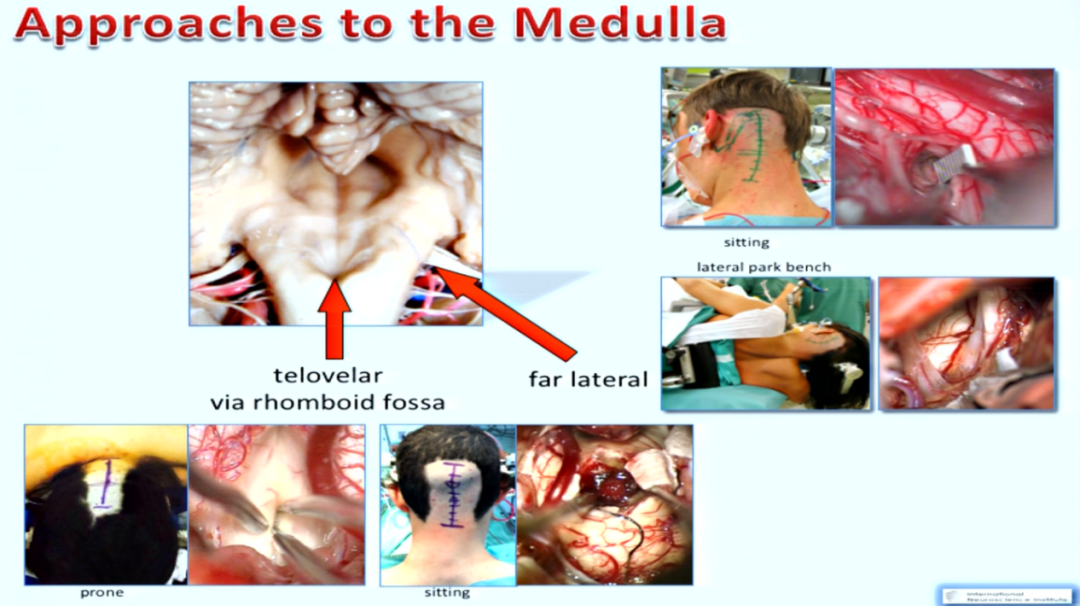
图示:脑干延髓海绵状血管瘤的手术入路依据肿瘤具体形态特点可以选择不同入路
对于累及延髓的海绵状血管瘤,可采用不同的手术入路。不同的手术入路能够到达的区域也不同,乙状窦后入路能够到达延髄外侧区、延髄后正中沟、延髓前外側沟;远外侧入路能够到达延髓外侧区、橄榄核区、延髄后正中沟、延髄前外侧沟;迷路后入路能够到达延髄外侧区、橄榄核区、延髓后正中沟、延髄前外例沟。通常,延髓不同部位所使用的手术入路也不同,其中包括远外侧(用于延髓外侧或前外侧部分或桥-延髓交界处的病变)、乙状窦后(对于位于外侧或前外侧的桥延髓交界处的病变)和帆膜入路(用于延髓后侧的病变)。然而,脑干的正常解剖结构可能由于海绵状血管瘤的介入而被压缩或移位。因此,综合评估术前影像检查、术中神经导航和细胞核定位可能有助于确定顺利的入路点。
延髓海绵状血管瘤的术中注意事项总结:
(1)根据不同的手术部位选择不同的手术入路及手术顺利区域;
(2)没有的手术顺利区域,需强调术中电生理检测和术中导航等的重要性;
(3)不要超越十二对颅神经进行操作;
巴特朗菲教授所在的INC国际神经外科顾问团(World Advisory Neurosurgical Group,WANG)是由国际各发达国家神经外科宗师联合组成的教授集团,其成员教授大多为国际神经外科各的奠基者、开拓者,不仅包括以技术手法和顺利前提下的高切除率手术而的国际神经外科联合会(WFNS)教育委员会主席巴特朗菲教授;还有擅长小儿脑瘤综合治疗的国际神经外科学院前主席James T.Rutka教授以及擅长小儿神外疑难杂症,拥有12,000多次神经外科手术经验的国际儿童神经外科学会前主席Concezio Di Rocco教授等,他们拥有高超的手术技巧和丰富的成功手术经验,不仅追求手术的高切除率,更加重视术后生活质量的提高。

 400-029-0925
400-029-0925