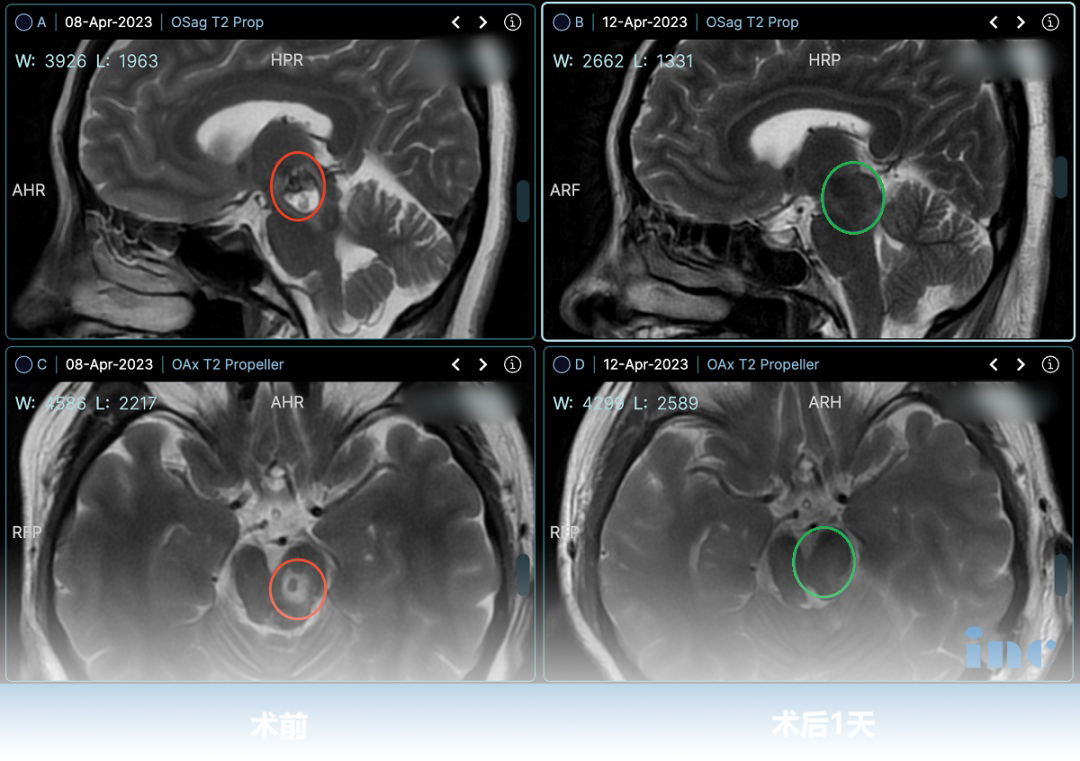
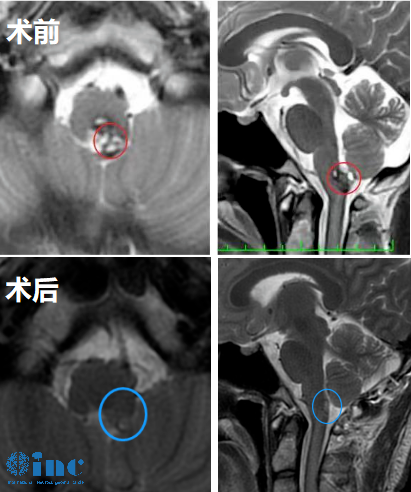
脑海绵状畸形(CCMs)是大脑的低流量血管异常,由一簇簇充满含铁血黄素沉积的扩张薄壁毛细血管组成。这些病变在普通人群中的发生率在0.4%至0.8%的范围内。常见表现包括癫痫发作、头...
脑海绵状畸形(CCMs)是大脑的低流量血管异常,由一簇簇充满含铁血黄素沉积的扩张薄壁毛细血管组成。这些病变在普通人群中的发生率在0.4%至0.8%的范围内。常见表现包括癫痫发作、头痛和颅内出血。脑干海绵状血管瘤(BSCMs)是CCMs的子集,是一种少见的病变,占全部CCMs的20。据报道,BSCMs是由于其不同的位置,与其他海绵状畸形相比具有更高的发病率和死亡率。因此,出血性发作可导致神经功能的急性恶化,并可诱发严重的症状。因此,BSCMs应引起重视,并考虑治疗。
BSCMs的较佳治疗仍然是一个有争议的问题。显微外科手术是较常见的治疗BSCMs的技术。在过去的几十年里,解剖技术和现代成像模式如扩散张量成像(DTI)和电生理监测发展迅速。它们是为BSCMs设计手术方法的基本工具,并且能够进行精确的手术操作。一些研究认为显微外科手术切除海绵体畸形是有经验者的合适治疗方法,通常在神经病学和生活质量(QoL)方面具有良好的临床效果。然而,当损伤较深或位于特定区域。严重的并发症包括脑脊液漏、感染、颅神经或运动功能障碍和血管出血。因此,降低并发症的风险仍然是一个较大的挑战。
脑干海绵状血管瘤放疗合适果吗?
除了神经外科手术之外,立体定向放射外科手术可以考虑用于神经外科手术难以到达的深部病变。然而,立体定向放射外科仍然存在争议。在初次出血后2年,未进行立体定向放射手术的海绵状血管畸形的再出血率也下降,与立体定向放射手术引起的再出血率下降相似。此外,对因放射外科手术后再出血而接受神经外科手术治疗的一些病变进行的病理学检查并未揭示放射外科手术引起的血管腔阻塞所导致的再出血率降低的病理学基础。此外,放射外科会导致脑干水肿,并有发展成海绵状畸形的风险。
INC德国巴特朗菲教授脑干海绵状血管瘤治疗策略总结
1928年,Dandy完成一例脑干海绵状血管瘤手术,随着神经学科的快速发展,手术治疗脑干海绵状血管瘤的研究报道也是层出不穷,国外全切技术相对成熟,而且取得了的治疗效果。在一个国外137例脑干海绵状血管瘤患者手术后的数据报告中,97%的患者表示回到了正常生活和工作当中。另外,亦有报道表明,在全切手术治疗组和保守治疗组的对比中,保守治疗组的病死率明显高于全切手术治疗组。因此,通过下图2012-2014年国外全切手术效果统计中可以看出,对于符合手术的患者,全切手术治疗有以下优势:
1.能够合适的好转患者远期预后,回到正常的生活。
2.能够合适的切除瘤体,使神经功能和术前基本无差异。
3.能够直观的改变术前神经障碍,无其他后遗症。术前神经功能问题也大多好转。
4.能够将手术创伤面积达到较低,利用显微外科技术降低术后出血率。
5.能够使手术死亡率降到较低,基本无手术风险
近十年来,尽管随着对脑干海绵状血管瘤自然史的不断了解,显微解剖、神经影像、导航及术中电生理监测技术、手术技术、手术器械的不断发展,脑干这一手术“禁区”正在被逐步跨越和突破,手术已成为脑干海绵状血管瘤的优选治疗策略,但目前这对于医生来说依旧具有很大的挑战性,只有少数神经外科专家能够实现手术顺利全切没有复发的更好治疗。

脑干海绵状血管瘤一次出血率仅为0.6%-1.1%,而再次出血率则可高达30%-60%;而且每出血一次,再次出血间隔缩短;每出血一次,患者症状呈进行性加重,而神经系统症状能够恢复的可能性越小。然而脑干长期被视为“手术禁区”,即使显微神经外科技术、术中辅助技术发展及脑干安,全区的发现,直到如今依然有少数术者有较多成功的手术报导。综合其300多例手术经验,INC巴教授对脑干海绵状血管瘤手术治疗经验要点总结如下:
1、临床症状严重提示有手术指征;
2、偶然发现的(静态的,无临床表现,无出血)海绵状血管瘤暂时不需要手术治疗;
3、在进展恶化快的病人中,紧急手术切除肿瘤是有益的,相当于抢救性手术;
4、有很多手术入路是可以选择的,但较短到达肿瘤的手术路径并不是较好的手术入路选择;有的较长的入路在特定情况下对功能的保护是很好的;
5、根据巴教授手术的患者,90%以上的患者可以达到良好或较好的预后;
6、再发出血的患者应该再次手术。
- 相关真实案例
- 点击联系我们
- 文章标题:脑干海绵状血管瘤放疗合适果吗?
- 更新时间:2022-10-28 16:46:13
-
脑干海绵状血管瘤患者:当时我们去过了很多大医院,这些医院的教授给我的手术风险评...
2022-11-03 13:44:19
-
脑干海绵状血管瘤患者手术?4个方案!针对脑干海绵状血管瘤患者,手术是一种常见的...
2024-01-03 17:53:59
-
今年是林女士退休的2年,本该期待的退休生活,却因一场突如其来的脑干出血戛然而止...
2023-05-31 23:02:09
-
脑干海绵状血管瘤怎么治疗比较好?脑海绵状血管瘤(cerebral cavernous hemangioma)是异常大的低...
2022-08-11 22:02:18
-
脑干海绵状血管瘤出血,脑干海绵状血管瘤 ( Brainstem cavernous malformation,BSCM) 因瘤内反复...
2022-01-11 17:03:50
-
当脑干海绵状血管瘤发生或反复出血,病灶占位就持续压迫面神经核团造成移位变形,且...
2022-05-26 20:31:16
-
(手术)过了一天以后就正常了,就不用人扶了,自己下地了 巴教授说三个月肯定能恢...
2024-01-08 09:25:52
-
请问脑干海绵状血管瘤会影响寿命吗?脑干海绵状血管瘤是导致脑干出血,是不伴发昏迷...
2022-03-11 15:53:51
-
岁月如梦,脑海中的犹如昨日。想当年,人生正值壮年,却被一场突如其来的疾病打破了...
2023-04-17 21:44:46
-
不同研究中脑干海绵状血管瘤出血率的差异较大。在一项前瞻性研究中,颅内CM的平均年...
2022-12-26 18:14:27
-
脑干海绵状血管瘤手术后面瘫,脑干的解剖结构以包括三至十二脑神经的核和纤维、长运...
2022-07-21 10:44:46
-
海绵状血管瘤是一种血管畸形,占颅内血管畸形的5%-16%,其中18%-22%颅内症状性海绵状血...
2022-02-21 15:47:31
-
INC国际神经外科:脑干为颅内海绵状血管瘤的好发部位,占18%~22%。与颅内其他部位...
2022-05-27 19:43:38
-
虽然脑干海绵状血管瘤一度被认为是不可手术的,但随着患者选择、手术暴露、术中MR...
2022-06-07 15:01:17
-
近几十年来,随着磁共振成像(MRI)在临床实践中的广泛应用,脑海绵状血管瘤(CCM)的发病...
2020-06-04 15:49:50
-
两岁的伊伊活泼可爱,是一家人的心肝宝贝,和大多数这个年级爱玩芭比娃娃的小女孩不...
2022-10-25 17:51:37
-
脑海绵状血管瘤或海绵状脑血管瘤,这是一种血管畸形,可以出现在大脑的不同区域,在...
2021-08-12 17:09:27
-
2022年度INC德国巴特朗菲教授中国疑难脑瘤示范手术圆满结束。北京时间12月6日,这位国...
2023-02-20 19:33:04
-
海绵状血管瘤 是指长在脑内的血管畸形,其中脑干部位的海绵状血管瘤是预后较差的颅...
2019-10-10 17:45:28
-
近几十年来,由于在临床实践中广泛使用磁共振成像(MRI)的诊断进展, 脑海绵状血管...
2019-10-23 16:27:43


 400-029-0925
400-029-0925