海绵状血管瘤是一种血管畸形,占颅内血管畸形的5%-16%,其中18%-22%颅内症状性海绵状血管瘤发生于脑干。脑干海绵状血管瘤的自然史尚不清楚,一旦有症状,其临床进展很快,再出血率...
海绵状血管瘤是一种血管畸形,占颅内血管畸形的5%-16%,其中18%-22%颅内症状性海绵状血管瘤发生于脑干。
脑干海绵状血管瘤的自然史尚不清楚,一旦有症状,其临床进展很快,再出血率明显增加。脑干的再出血可引起灾难性的神经功能缺失,完整地、顺利地切除是一种的处理方法。然而由于其不同的解剖关系,在脑干这一狭小区域布满神经核团和神经束,其手术虽存在很大风险但也富于挑战性。因此,手术需仔细设计以获得较佳的手术径路以较低限度地损伤脑干。
脑干海绵状血管瘤出血率明显高于其他部位
出血的风险尚未确定,根据多项自然病程研究和3项荟萃分析,一次以出血就医的患者和病变位于脑干的患者将来出血的风险较高。根据一项荟萃分析,未出血的非脑干病灶在5年内发生出血或局灶性神经功能缺损的风险为3.8%,脑干病灶的风险为8.0%;而有出血或局灶性神经功能缺损的非脑干病灶发生出血的风险为18.4%,脑干病灶的风险为30.8%。对于那些发生过出血的患者,再次出血的较是在头2.5年内。与其他血管病变(如动静脉畸形)相比,严重或危及生命的出血发生率较低。然而,后颅窝的位置,特别是脑干,已经被证明比大脑其他区域有更高的出血风险;这也会导致病情恶化。
对于脑干海绵状血管瘤患者,都会有这样的疑惑,既然手术风险这么大,我可以保守治疗吗或者吃药、放化疗。对于这个问题INC德国巴特朗菲教授进行了以下分析。
手术:对于有症状的脑海绵状血管瘤,手术切除是优选方法。一些作者支持立体定向放射外科(SRS),但这种方法在预防未来出血方面似乎效率较低。只有完全的手术切除才能长期性地消除相应病变随后出血的风险,并可能控制其他症状。巴特朗菲教授强调显微外科切除术是脑海绵状血管瘤的治疗选择,目的是完全切除病变,而不损伤周围神经组织。
保守:当采用保守策略时,较好每1-2年进行一次MRI扫描。应特别注意近期出血、海绵状瘤生长或侧脑室扩大。如果其中任何一种情况明显,可能需要进行手术干预。如果患者可能不支持切除或长期手术,则脑室腹腔分流术(VPS)或三脑室胸廓造口术(VCS)将缓解ICP增加的症状。
药物治疗:脑海绵状血管瘤的药物治疗相当有限,仅在头痛或癫痫控制的情况下提供症状缓解。随着人们对CMs发病机制的日益理解,以及从动物模型和体外研究中获得的某些知识,一系列药物竞争者已被用于人类临床试验。有前途的药物包括他汀类药物、坦普尔和维生素D、舒林酸、法舒地尔,以及抗血管生成和抗炎药。尽管人们对在人体临床试验中检测各种物质抱有热情,但症状病例的稀缺使这种治疗前景有些艰难。
放疗:脑海绵状血管瘤进行立体定向放射外科(SRS)虽然有争议,但一些作者将其推广为一种有吸引力的手术替代品,用于被认为不适合手术的患者或被认为无法触及的病变。几位作者表示,SRS降低了2年后的再出血率。然而,我们认为没有明确的证据支持这种说法。此外,这种治疗方式具有辐射诱发发病的风险,甚至有充分证据表明可能发生新发病变。显然,家族性CMs或静脉畸形患者如此。包括在自然史中的CM出血时间聚集理论,将导致在较初发作后的前2年内再出血率更高,随后下降。因此,SRS后出血减少率中观察到的潜伏期可能与这种现象重叠。因此,SRS在脑海绵状细胞瘤中的实际长期效果尚未得到合适证明。因此,我们认为SRS不能被视为脑海绵状血管瘤的一线治疗,因为它不能降低甚至消除出血风险。
- 相关真实案例
- 点击联系我们
- 文章标题:脑干海绵状血管瘤:不是癌,却比癌还危险!
- 更新时间:2022-02-21 15:47:31
-
脑海绵状血管瘤一辈子不发作,脑海绵状血管瘤是一种血管畸形,但不是脑肿瘤的分类。...
2021-07-20 14:33:51
-
脑干海绵状血管瘤出血, 没有明确诱因、也无法预防 并非剧烈运动、血压升高时容易出...
2022-12-26 18:10:54
-
脑干出血有哪些临床症状?脑干出血一次多为突然头痛、眩晕、呕吐、复视、眼球不同轴...
2022-06-15 20:29:55
-
桥脑海绵状血管瘤出血,一名27岁的右半身不遂伴有左周围性面瘫和复视的女性,诊断为...
2021-03-17 15:03:17
-
2022年,《Journal of Neurosurgery》在线发表题为《Functional impact of multiple bleeding events in pati...
2024-03-25 09:53:10
-
脊髓海绵状血管瘤诊断方法?总结5种!脊髓海绵状血管瘤是一种少见的血管异常病变,...
2023-12-13 17:36:54
-
海绵状血管瘤占颅内血管畸形的5%~16%,其中18%~22%的颅内症状性海绵状血管瘤发...
2022-04-21 16:12:51
-
知识交流:脑海绵状血管瘤术后能吃些什么东西?脑海绵状血管瘤多为良性肿瘤,术后通...
2023-12-05 17:48:24
-
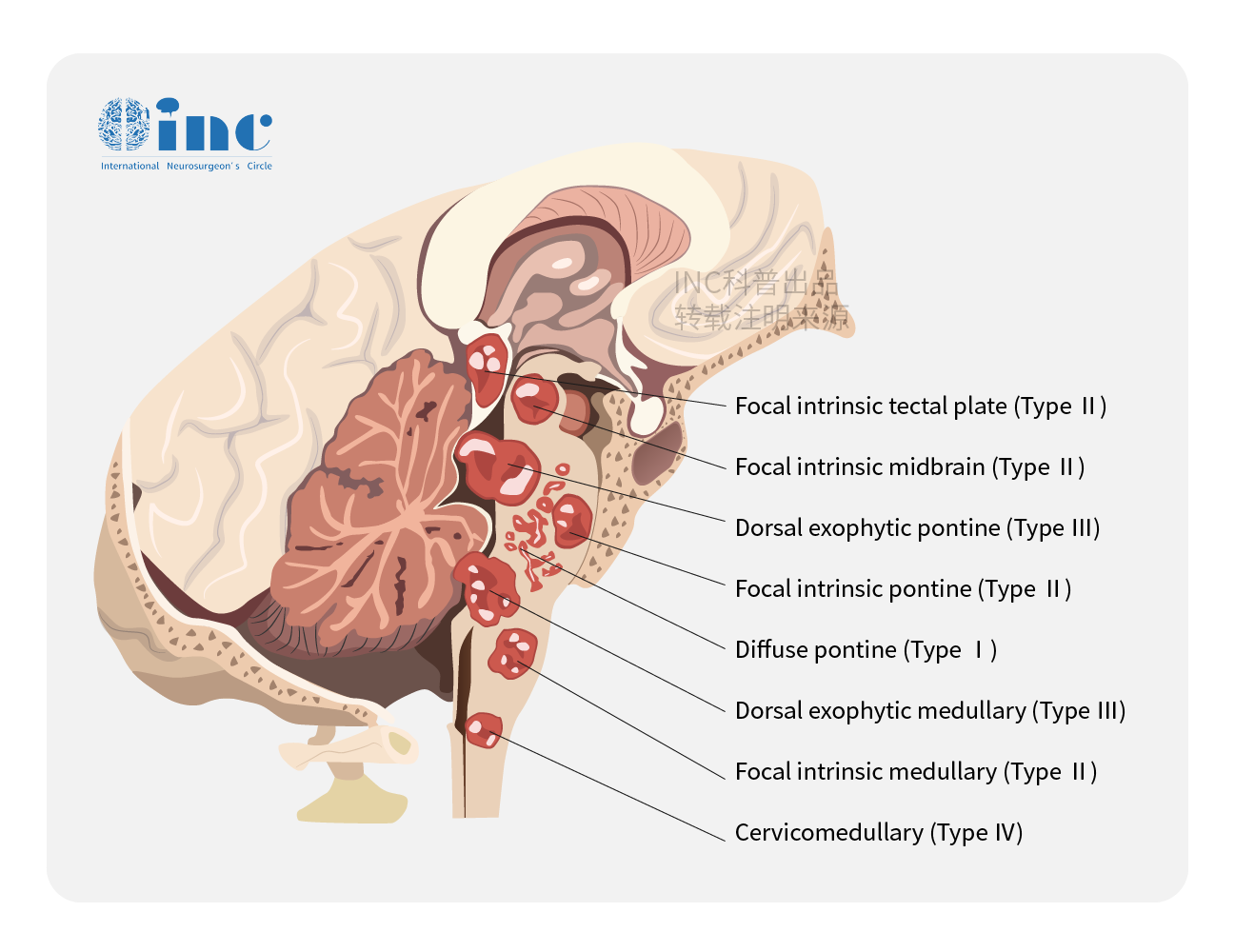
脑干海绵状血管瘤较多见于脑桥,其次为中脑、中脑桥、延髓。在脑干内生型病变中,海...
2021-03-17 15:35:48
-
引言 2024年1月巴特朗菲教授来华学术交流持续进行中,近日巴教授为多位疑难脑肿瘤患者...
2024-01-16 09:21:24
-
脑海绵状血管瘤眼眶疼?脑海绵状血管瘤患者出现眼眶疼痛可能是由多种原因引起的,包...
2024-01-15 18:24:59
-
脑海绵状血管瘤和癫痫发作:病灶切除术还是癫痫手术?海绵状血管瘤(CMs)是一种越来越...
2021-07-30 10:54:42
-
位于Monro孔的脑室内海绵状血管瘤有治愈可能吗?关于海绵状血管瘤的治疗,只有少数报...
2022-08-06 15:00:57
-
海绵状脑血管瘤介入手术?了解过程很重要!海绵状脑血管瘤是一种异常的血管疾病。而...
2023-12-11 14:40:23
-
脑海绵状血管瘤(CCHs)是良性血管病变,在全部个体中发病率为0.5%。虽然它们可以发生在...
2021-09-24 11:19:34
-
68岁王奶奶一开始诊断出脑海绵状血管瘤还是30年前,那是一开始出血。一开始出血并没...
2020-02-27 21:27:20
-
让我们先来看一则病例: 42岁女性患者术前矢状面和冠状面MRI显示丘脑间肿块病变(图...
2022-03-30 17:00:43
-
脑海绵状血管瘤( 海绵状血管瘤 )一直被认为是神经系统血管畸形的主要病理类型之一。...
2021-03-17 14:08:19
-
脑海绵状血管瘤 是指长在脑内的血管畸形,其中脑干部位的海绵状血管瘤是位置较深、...
2021-03-17 15:05:52
-
INC国际神经外科:脑干为颅内海绵状血管瘤的好发部位,占18%~22%。与颅内其他部位...
2022-05-27 19:43:38