视神经胶质瘤又被成为视路胶质瘤,主要包括视交叉-下丘脑胶质瘤、视交叉前胶质瘤、弥漫性视交叉胶质瘤等。美女学霸晓意是父母较大的骄傲,然而不幸患上视交叉-下丘脑胶质瘤,手术失败可能失去视力,不手术这颗可怕的肿瘤将一直伴随着她且看见的国际总是比别人少一部分。眼睛是心灵的窗户,如果眼睛视力有损伤,对人的打击较大。所幸,1年前在INC协助下赴德找到巴教授进行手术全切肿瘤,现在晓意恢复得怎样了?肿瘤复发了吗?我们来看看全切手术后1年的复诊情况。
“孩子除了身体让我们做父母的担心,其他方面一直都很省心,这马上大学毕业了,拿到了一堆国内外名校的offer。作为父母我们很骄傲,这都要感谢INC和巴教授……”术后一年来,晓意的父母一直和INC的同事们保持交流。现在的晓意即将进入大学读研,为她们一家感到由衷的开心。
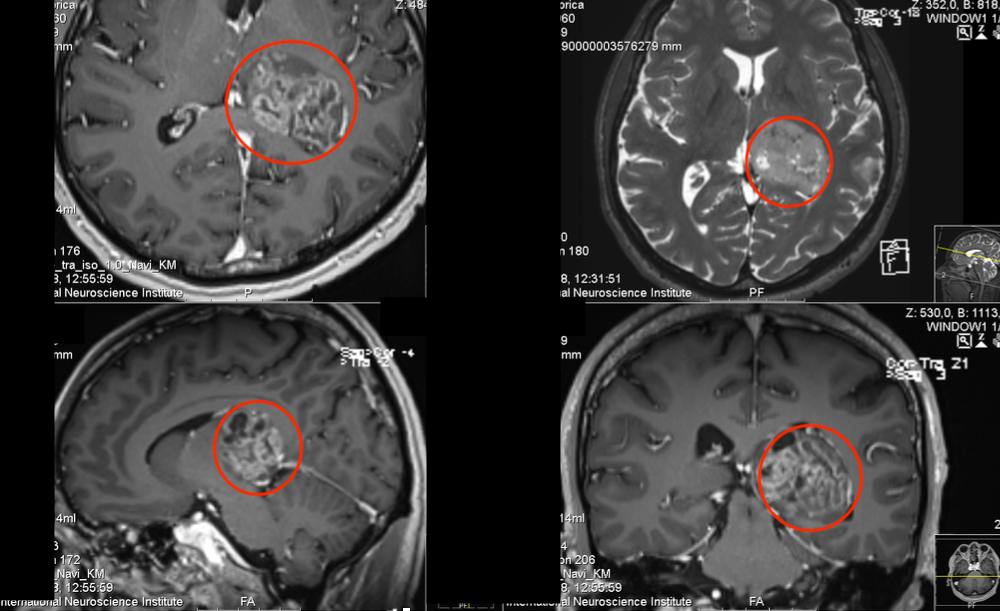
同样,巴教授对于晓意的手术结果也满意,在术后1年的随访中回复到:“原则上,复查的MRI结果很好;手术后额叶已完全恢复,剩余的下丘脑形态良好,在轴位MRI上可以清楚地看到乳头体,都完整。大多数神经外科医生不会对这种下丘脑肿瘤进行手术,而只是让病人接受放射治疗,随着时间的推移,这可能会给病人带来较大的问题,这个手术结果让人满意。”手术保住了视力,肿瘤没有复发,但是令人感到痛心的是,由于晓意的术前病史很长,这导致了视交叉内的某些纤维的损伤。因此,但是术前就存在的视野缺损不知道可以恢复到什么程度,或许有希望可好转。只是目前还没有特效药物可以好转这种缺陷。对此,晓意父母都悔恨不已,为何没有早点找到巴教授为孩子手术。

晓意术后1年随访报告巴教授回复截图
视交叉-下丘脑胶质瘤尽全切?保视力?
视交叉-下丘脑胶质瘤容易引起视觉障碍和下丘脑的一些神经内分泌的障碍,如果未及时治疗可能有失明风险。一般为低级别胶质瘤,顺利全切后能有保视力的“更好”效果,20年总体生存率可达85%以上。对于体大外生性的视交叉-下丘脑胶质瘤,INC巴教授教授成功手术经验及手术策略总结道:这类型肿瘤可以向鞍上、池鞍旁池生长或侵及三脑室,应考虑根治性切除。通过根治性切除,可以保视力,部分患者可缓慢恢复视力。但由于源自视神经且影响整个视路系统、下丘脑等关键脑组织,手术后遗症风险大,术中稍有不慎患者就可能失明且难以恢复,以及内分泌和认知障碍。因此,根据肿瘤的类型、生长位置等特点,选择有成功手术经验的医师和正确的手术策略至关重要,在肿瘤较小、对视神经损伤较轻、时间较短时,及时选择手术,才能做到尽全切肿瘤、保视力。
美女学霸只能看到“一线天”,国内检查初步诊断鞍区肿瘤
给孩子治病的时候,父母的心思只有一个,就是让孩子健康活下来。对于一些年纪稍大的“孩子”来说,可能因为治病而无法完成正常的学业,无法追求他们的梦想,甚至害怕与周围的国际脱节。22岁的晓意(化名),一直是大家口中的“别人家的孩子”,成绩,擅长舞蹈、绘画,十足的美女学霸。只是突然发现不大能看清东西,准确来说也不止是看不清,而且还看不全。晓意描述这种感觉是“一线天”。好像看什么东西都像是两侧拉上了幕布,只能看清楚中间的东西。随即到医院进行多方位检查,包括眼科检查和头部核磁等。排除了眼科的问题,找到了问题的缘由。
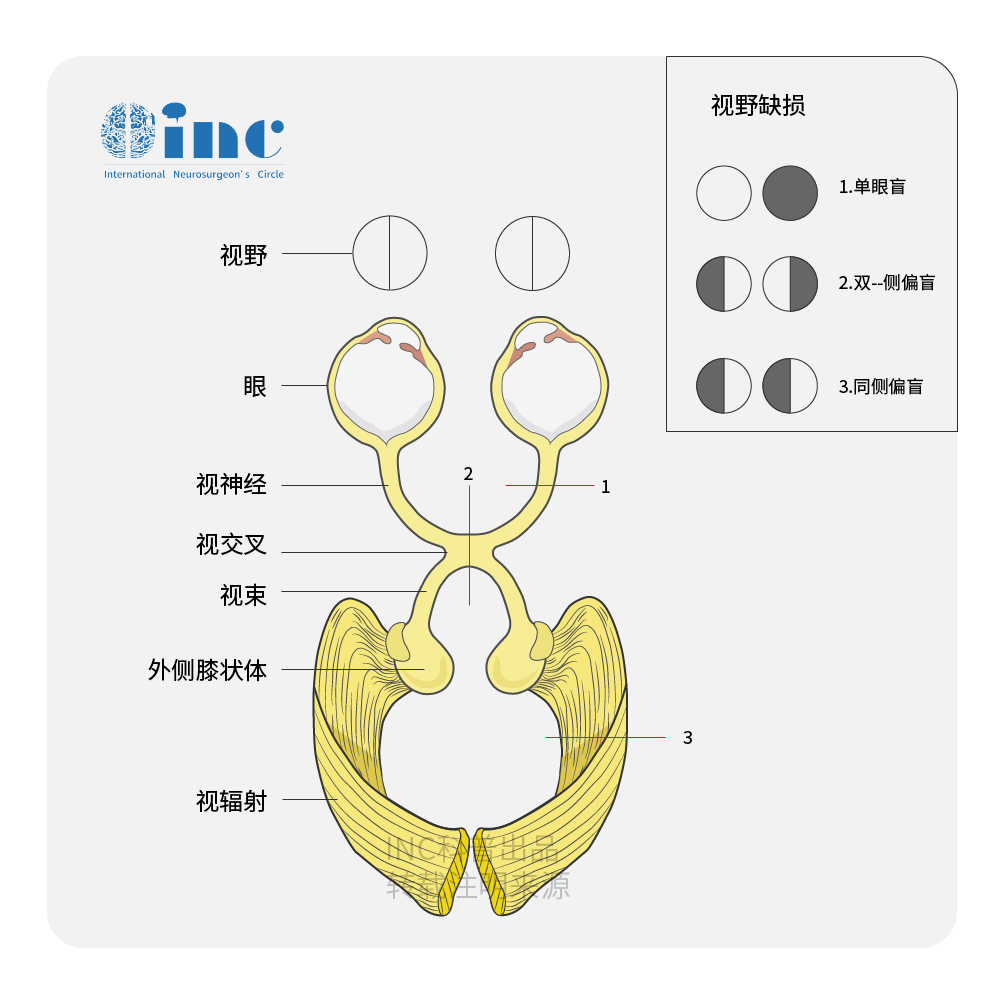
视野缺损图示
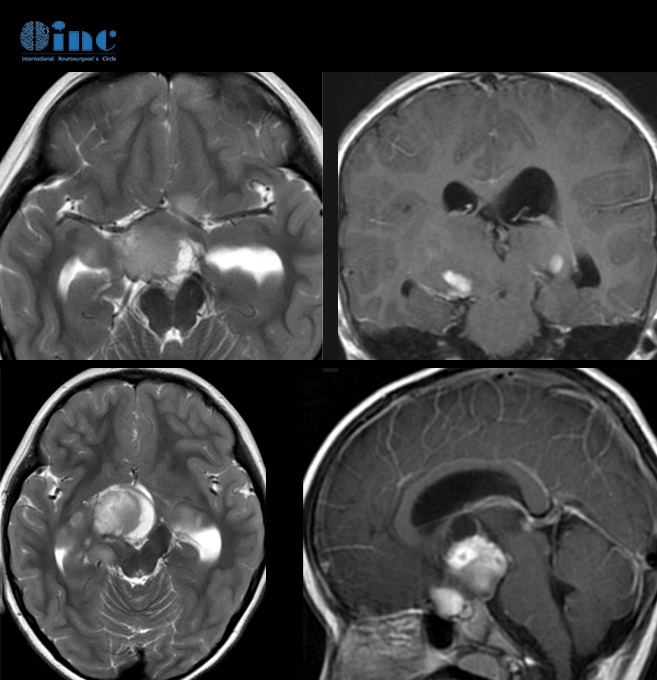
“鞍上占位,考虑良性,颅咽管瘤可能,肿瘤大小2.5*2.0cm。视交叉及垂体柄受压推移,三脑室及幕上各脑室、脑池及脑沟增宽、扩大,且出现双颞侧偏盲,需要尽快手术!”医生严肃的和晓意父母说到。晓意一家没有任何迟疑,随即接受医生的安排进行手术。
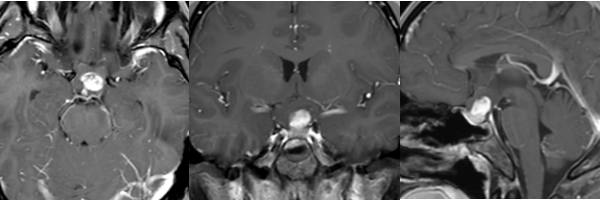
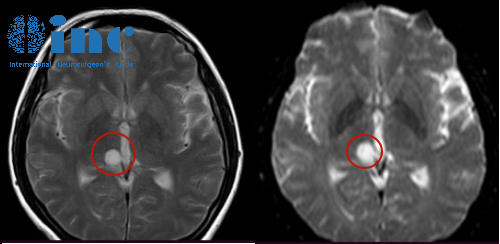
德国术前MRI

术前电视野检查
“继续切下去恐面临失明风险”,手术仅行活检
然而手术并不如他们预期的那样顺利,肿瘤可以切除,孩子也可以恢复正常。医生为晓意进行了经鼻鞍区占位切除术。然而当手术进行到暴露肿瘤时,医生发现肿瘤位于视交叉、视神经内,手术立马暂停。视交叉仅5mm-1cm,这个位置,如果继续进行下去,晓意视神经损伤的可能性较大,甚至失明,只能行活检。
较终活检结果为(鞍区)毛细胞星形细胞瘤,WHIOI级。经过查阅资料他们了解到毛细胞星形细胞瘤是一种良性胶质瘤,其生存期可长达50年。甚至可以通过完全手术切除可以治愈。病情还算乐观,但是医生的建议让他们再次迷茫,当地医生建议暂不行手术治疗,因手术造成视神经损伤风险很大,甚至可能失明,有部分医生建议先行放化疗,也有医生建议不做任何处理,保守每三个月随访观察肿瘤变化。“手术可能会失明”这是多么可怕的结果,无论是对于这样的幸福的家庭还是对于患者本身都是残忍的。
全切肿瘤、保住视力,“鱼和熊掌可以兼得”?
和脑袋里的肿瘤平安相处了1年,偏盲的情况没有任何好转,晓意不知道这样平静的日子还能维持多久,备受煎熬。随访发现肿瘤正在缓慢长大,核磁影像显示下丘脑和视交叉均匀增强病变,延伸到三脑室前部、鞍内及鞍上区;除了偏盲、看不清,还出现了复视以及月经不调等内分泌系统障碍。有没有一个两全其美的解决方案:既能切除肿瘤,又能保住视力?
转机发生了,晓意父母在病友的介绍下联系上了INC。得知了国际颅底专家德国巴特朗菲教授,对于视神经胶质瘤这类的疑难脑瘤全切手术较为擅长,他曾为众多疑难病患详细答疑解惑,提供顺利的手术切除和术后治疗建议,为他们指明了后续的治疗方向。便通过INC远程咨询这位国际教授。
巴教授在仔细分析她的影像资料和活检报告后,认为这确实是鞍上毛细胞星形细胞瘤,而且肯定需要手术治疗。他对此类鞍上肿瘤的外科治疗有丰富的经验。

教授表示:“对这类肿瘤较好的治疗方法是通过额叶半球间暴露的显微手术切除,以实现肿瘤的全切除。手术需借助术中磁共振等设备,能帮助全切病灶。过去,我对较相似肿瘤的切除率约为99-全切。只有这样才能等同于治愈和避免未来肿瘤复发。手术的风险是视野的恶化和血管的损伤,然而,我仅仅在较大肿瘤患者身上少见地出现上述情况,更不用说此病例的情况。我需提到的是,手术后患者会出现下丘脑失调,钠水平升高或降低,需密切监测和管理。但是通过妥善处理可以恢复正常。如果不进行手术治疗,肿瘤将继续生长,患者的整个情况将恶化。我见过很多这样的患者进行手术太晚了,较终肿瘤变得较大并且有很多内分泌和视力问题,甚至是肿瘤造成的双盲。我不建议患者等待,并因为延误治疗较终出现这些问题。”

巴教授远程咨询回复截图
这样的回复让一家人惊叹又欣喜,手术不能再等。既然可以手术切除,且巴教授曾为很多中国病人全切乃至次全切脑肿瘤,一家人没有过多犹豫,决定前往德国INI找巴教授主刀手术。
德国手术成功过“5大关”全纪录
术者:INC德国Helmut Bertalanffy教授(巴教授)
手术地点:德国国际神经科学中心INI

入院检查诊断:下丘脑及视交叉毛细胞型星形细胞瘤,延伸往三脑室前部、鞍内及鞍上区。
术前谈话:跟病人详细地解释手术的过程、风险与预后,特意强调了术中需使用术中神经电生理监测和术中磁共振成像系统。和病人详细沟通了从手术到出院回家的手术五大关,病人同意随即接受手术。
过一关:能全切
巴教授为其进行了正中额底形成开颅术,打开额窦,经额叶大脑纵裂及中板入路的显微肿瘤切除术。而且在持续电生理监测下和术中磁共振成像系统协助下进行,用骨膜瓣覆盖额窦骨孔。较终全切肿瘤,无新发神经功能障碍。
德国INI医院术中磁共振复合手术室:手术室中的“航空母舰”——磁共振复合手术室,主要设备为术中磁共振成像系统(intraoperative MRI,简称iMRI),起着大脑“手术地图”的关键作用。
手术中的术中神经电生理监测设备:电生理用于反映患者术中的神经系统功能状态,通常依靠术中神经电生理监测来指导外科手术操作,并且在术中预防神经组织发生缺血或损伤。
过二关:能醒得来
术后二天:头部CT显示术后正常,术后核磁共振图像证明肿瘤得到全切。康复师已经开始顺利康复,开始下地尝试走路。和巴教授术前评估的一样,患者术后发生了尿崩症伴高钠血症,用弥凝(Minirin)得到了控制。
术后二天晓意的情况反馈
术后三天:晓意术后恢复很好,自理能力强,同步也在进行康复治疗,视力模糊和复视也在一点点康复。

术后三天晓意的情况反馈
过三关:能出icu
术后五天:患者被转出ICU、转到普通病房。
术后十天:在理疗医师的指导下,患者恢复了活动力,可以自行行走。
过四关:能出院
术后两周伤口愈合正常,按时拆线。出院时,晓意意识清楚、对答切题、方向感正常。无新的神经障碍。
过五关:能如常学习生活
回国之后的晓意,在巴教授的指导下接受其他后续治疗。由国际颅底手术教授主刀的高水平手术带来的效果可谓立竿见影,不仅可以生活自理,晓意重回校园、继续学习,还收到了一堆国内外名校的offer。
德国术后组织病理诊断:
晓意患的是WHO 1级毛细胞星形细胞瘤,是一种低级别胶质瘤。根据美国脑胶质瘤NCCN治疗指南及临床数据统计提示,术后不需要进行放化疗等治疗(放化疗对病情控制无益,但是对身体的伤害大于获益)。

德国术后病理报告
术中神经电生理监测和术中磁共振的重要价值
术中神经电生理一般用于反映患者术中的神经系统功能状态,通常依靠术中神经电生理监测来指导外科手术操作,并且在术中预防神经组织发生缺血或损伤。术中神经电生理监测在手术中监视因手术有可能受到损伤的脑及脑神经的机能,在早期阶段监测即将发生的神经损伤,从而可以采取措施防止长期性神经功能缺损。目前,术中神经电生理监测虽然广泛提议应用于外科手术中,但是目前很多医院电生理队伍构建还不完善,经验还相对欠缺,还难以确定需要的每台手术都能术中全程电生理监测。而德国INI早在20年前就高度重视术中电生理的监测,电生理团队完善,确定了多数肿瘤手术的术中电生理监测,其各种手术的神经功能保护率一直都是国际前沿水平。
术中磁共振成像iMRI能够在手术过程中的任何时刻确定大脑内肿瘤的准确位置,使术中“实时”(real-time)成像成为可能,从而为神经外科医生提供了实时更新的脑部GPS影像地图,这样就可以准确地指导手术过程了,这让许多以前无法触及的肿瘤都能够被准确地定位,进而被“一举歼灭”,神经功能将得到较大水平的保护。
除了术中神经电生理监测、术中磁共振成像iMRI,在晓意的这次手术中,德国INI手术室的配置、术中神经导航等高科技手术设备对于准确顺利地切除肿瘤都发挥了作用。
案例总结
巴教授手术团队是如何做到术中规避视神经损伤的较大风险?这得益于教授30多年娴熟的疑难脑瘤手术切除经验、细致“入微”的技术手法以及整个手术团队的密切配合,此外,术中导航设备、术中神经电生理监测、术中磁共振等的辅助应用,也为手术较大水平地顺利切除做出贡献。

INC巴教授演讲截图:他对此类病例的手术预后情况为:60.4%肿瘤全切除,26.8%肿瘤次全切除,活检12.8%。无一例手术致盲,手术死亡率0%,严重的术后情况0%。
国内视神经胶质瘤或是疑难位置脑瘤患者,当遇到手术切除难度大、风险高、不知后续治疗何去何从的情况,可选择咨询国际上尤擅这类手术切除的专家,请他们评估有无更顺利更高切除率的手术方案,甚至去到他们所在的国外医院接受专家的亲自手术治疗。
神经外科于18世纪末起源并发展在欧美国家,很多国际的神经外科手术设备也发源国外,很多被命名到教科书里的国际前沿脑肿瘤手术理念、手术入路、解剖三角区等多由欧美国家的神外专家发明而来,部分更是INC国际神经外科顾问团的成员教授。远程咨询海外专家,或可在手术方案、手术切除程度、手术并发症的避免等方面有着根本性的改观,这会帮助提高手术治疗成功率,增加更多的生存机会。

 400-029-0925
400-029-0925