据Lancet子刊(Neurology)研究文章显示,较大规模脑肿瘤统计发现:在范围内,中国的发病及死亡人数双双一,脑瘤中较常见的恶性胶质瘤是34岁以下肿瘤患者的2位死亡原因,是35-54岁患者的3位死亡原因。不幸罹患脑胶质瘤该如何治疗?
脑胶质瘤是颅内很常见的原发性脑肿瘤,约占脑肿瘤的40%-50%。成人和儿童都会得胶质瘤。脑胶质瘤包括胶质母细胞瘤、星形细胞瘤、少突神经胶质瘤、室管膜瘤几种类型国际卫生组织(WHO)中枢神经系统肿瘤分类将脑胶质瘤分为 I-IV 级。胶质瘤究竟该如何治疗?优选放化疗还是手术?怎样为自己争取更高的生存质量?INC德国巴特朗菲教授的的胶质瘤手术案例达上千例,本文选取了其部分胶质瘤手术案例,以此简单直观地为患者答疑解惑。
胶质瘤的治疗原则
1、根据欧洲EANO、美国NCCN以及中国《脑胶质瘤咨询规范(2018年)》,手术切除肿瘤一直是优选一线治疗手段,手术对放化疗效果有着重要的关键性作用。
2、放化疗有其特定的适应情况:放疗一般适用于较小肿瘤或术后瘤体残余等时,手术切除程度也将直接影响着放化疗的效果;
3、高级别胶质瘤术后综合放化疗可总体延长生存期,但手术全切和切除大部分病变仍是前提;
4、谨慎选择靶向治疗、免疫治疗或参加药物临床试验,切勿盲目追求“新药”、“疗法”。
综上,脑胶质瘤应以手术切除为主,结合放疗、化疗等综合治疗方法。颅内肿瘤引起的物理占位效应,只有手术切除才是较直接、合适的解除手段,目前手术已经越来越微创化,各种术中神经导航/术中核磁/术中神经电生理检测技术发展,开颅手术在显微手术时代准确性、顺利性、合适性越来越高,而且,由拥有丰富经验和技巧的医生主刀、全切胶质瘤还能为患者争取到更长的生存期和更佳预后。
胶质瘤治疗的国际专家

INC旗下国际神经外科顾问团(WANG)的专家成员、国际神经外科联合会(WFNS)教育委员会现任主席德国巴特朗菲教授曾接诊过多例国内及国际各地的脑干、丘脑、基底节区、胼胝体等复杂位置脑瘤患者,在国内,他被患者亲切称为“巴教授”,对于胶质瘤的顺利切除,教授具经验和技巧。
巴教授专注脑干、颅底等复杂手术30多年、上千台成功脑干手术记录:包括800台脑干胶质瘤成功案例、300台脑干海绵状血管瘤成功案例等,大部分脑干肿瘤手术患者,术后ICU观察一天,气管插管不超过1天,术后少有肢体瘫痪、颅神经损伤急需呼吸机支持、长期卧床的患者,这无疑是成功的高难度手术较直接合适的证明。除了脑干,其他神经外科疑难的位置,如颅底、功能区、颅颈交界处、脊髓等也拥有众多成功手术病例,近几年他还为中国的患者进行了多台成功的疑难手术,并且为其争取到了较好预后。疫情犹在,但很多患者的病情却不能再拖,2021年3月,INC德国巴特朗菲教授还将排除万难再次来华学术交流,期间为国内、高难度,或者追求较好手术质量的神经外科患者亲自主刀手术。
INC德国巴特朗菲教授案例合集
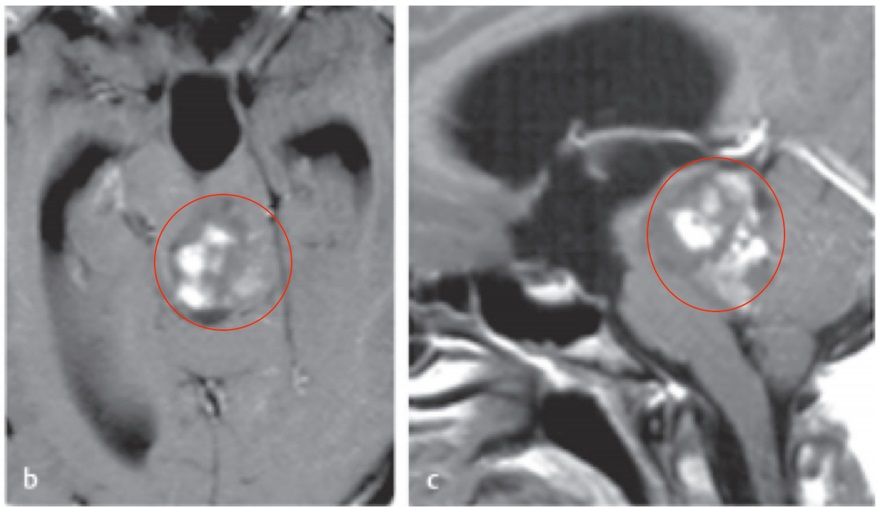
1、18岁,小齐,脑干-中脑胶质瘤
术前:小齐被诊断”中脑顶盖占位并梗阻性脑积水“,提示胶质瘤1级,后复查MRI显示脑干中脑导水管周围及右侧丘脑、中脑较大占位,提示肿瘤进展,家人研读资料后为求稳妥,求诊于INC国际教授。
术后:教授为其顺利切除肿瘤。术后当晚,拔除气管插管无并发症,术后二天,断层扫描显示术后表现正常,无并发症。术后三天,可搀扶行走。

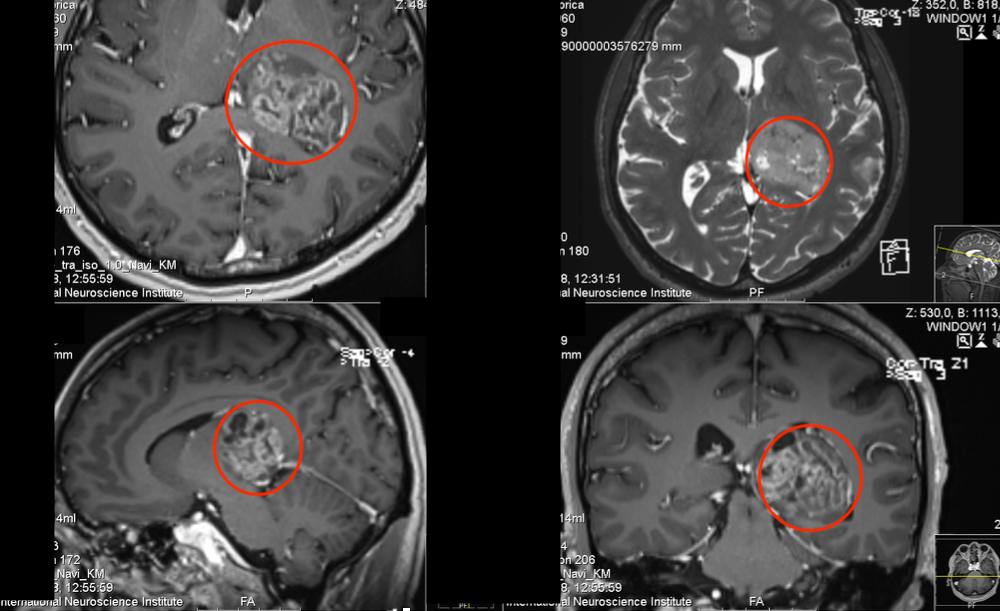
2、58岁,刘女士,弥漫性脑干胶质瘤
术前:一开始手术后右侧脑桥部位残余3.5x3.3x2.9cm占位,正常脑干被挤压变薄向左侧移位。同步放化疗效果不明显,症状进一步加重,出现吞咽功能障碍。
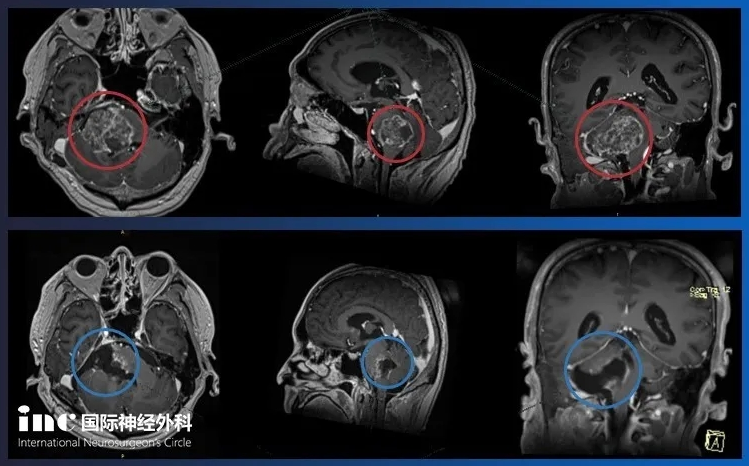
术后:为保护大脑正常功能,巴教授为其手术切除95%,与脑干关系密切的残余部分采取保留。术后当天患者苏醒,神清。术后一周接受康复训练。术后20天,恢复良好,能自主进流食。
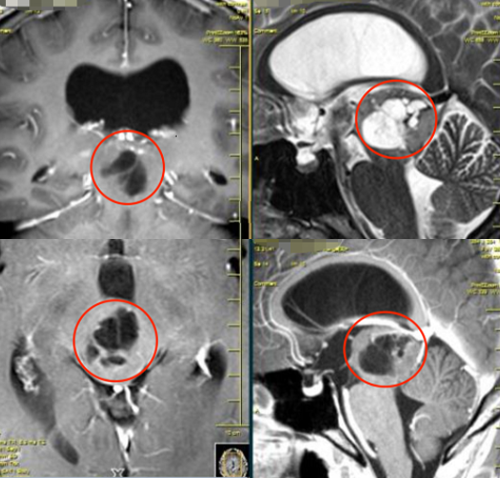
3、15岁,艺文,功能区胶质瘤
术前:因癫痫反复发作、肢体无力就医,检查“大脑左顶叶深部占位性病变”压迫肢体运动功能区、病变靠近矢状窦,难以全切,且术后肢体偏瘫可能性较高。
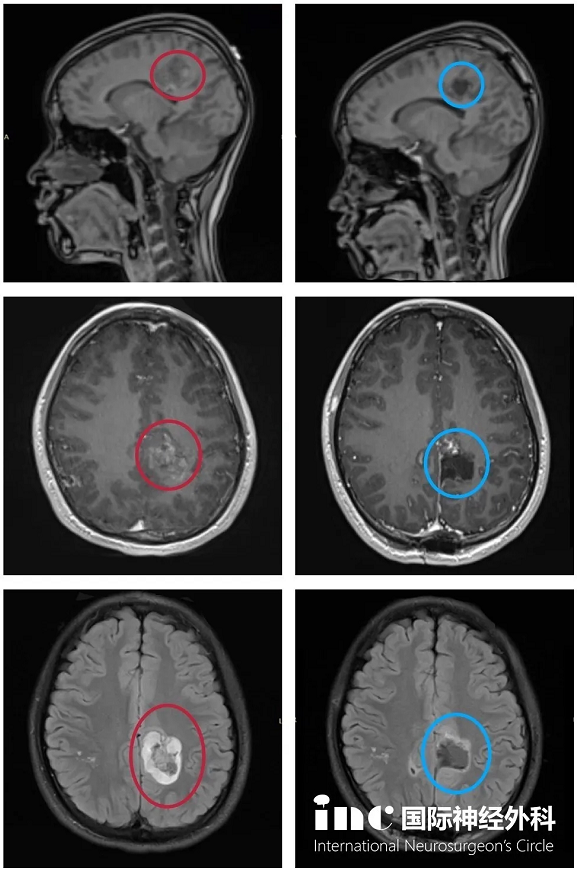
术后:术后2天出ICU,且能在医护人员搀扶下下地行走、自行持筷用餐。术后3天,能自主行走,肢体活动正常,平衡力正常,未出现其他新症状。术后1周即出院。

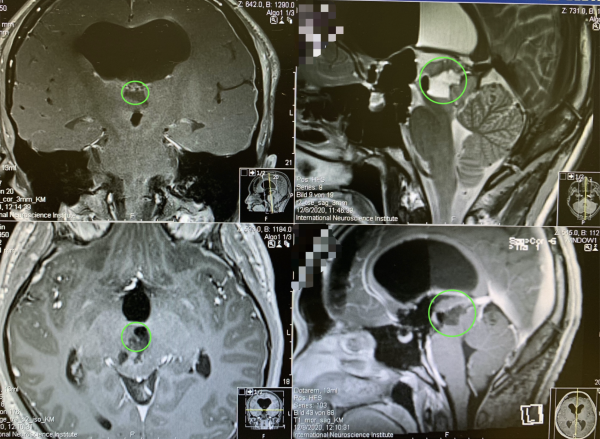
4、5岁,小冬,视神经胶质瘤
术前:视力下降半年余,当地医院诊断为较大脑肿瘤,因此咨询至医院,诊断为“额叶肿瘤”,行部分额前叶切除及部分肿瘤切除(10%),术后视力不见好转仍恶化。
术后:更新诊断“视神经胶质瘤”,巴教授为其全切肿瘤,未残留长期神经功能障碍,术后两周出院,视力明显好转,可自行站立、短距离行走。
5、7岁,轩轩,脑干间变型室管膜瘤
术前:患儿因头疼呕吐,走路不稳就医,MRI检查提示“四脑室底部占位性病变”,接受开颅手术及质子治疗但收效甚微,患儿后出现吞咽功能障碍,复查发现肿瘤进展,由于肿瘤较大、位置不同,被建议保守治疗。
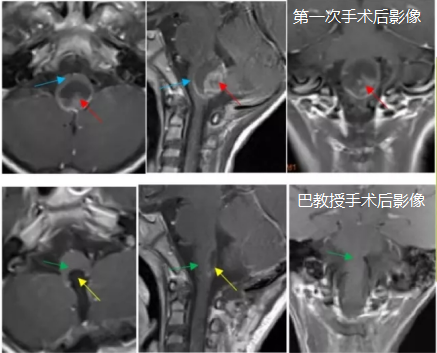
术后:巴教授为其全切病变,术后1天,患儿清醒且肢体功能有所恢复。术后半个月出院;术后5个月,患儿吞咽、运动功能恢复地很好,精神状态佳。
6、27岁,Z老师,岛叶胶质瘤
术前:患者因反复右臂的感觉麻木障碍、语音障碍、伴有疲劳和精神不振就医,检查发现岛叶占位,考虑岛叶肿瘤引起的反复癫痫发作,得知患者该位置紧靠功能区,术后发生瘫痪、认知障碍等风险较大,慕名求诊于INC专家。
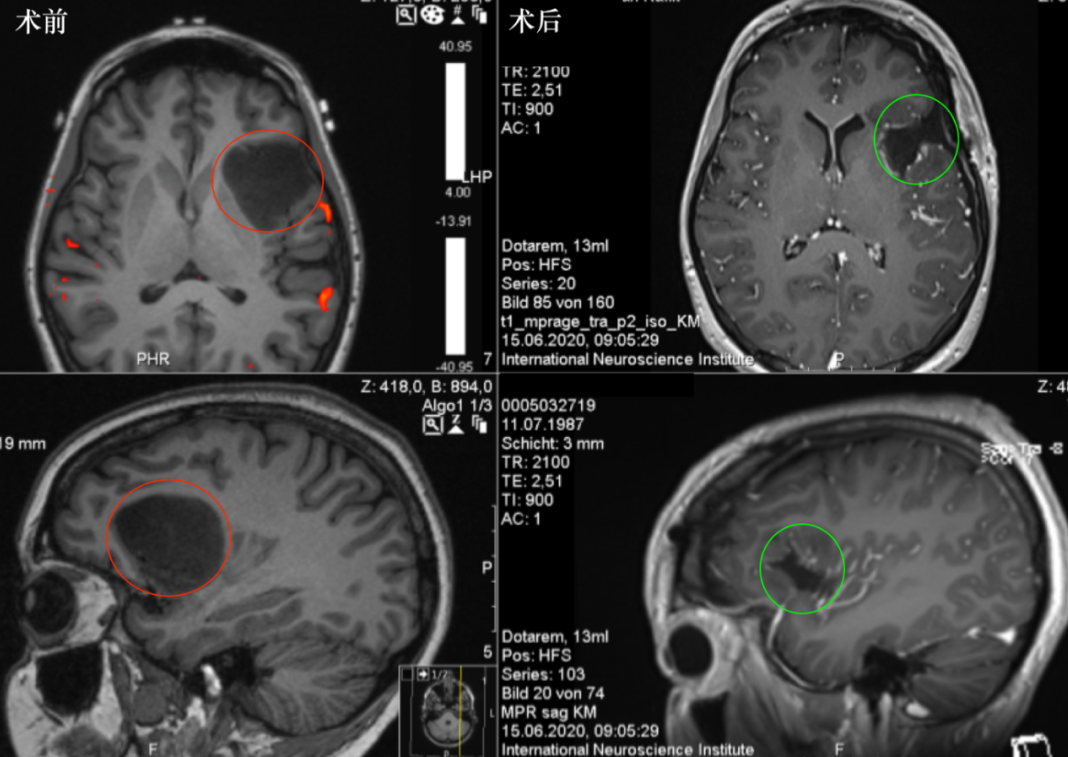
术后:术后当天即拔除气管插管,可完全自主呼吸;术后2天转至普通病房;术后3天,能独自下床、少量活动,能自行康复锻炼,未出现任何手术相关并发症;术后14天,状态良好,遂出院。
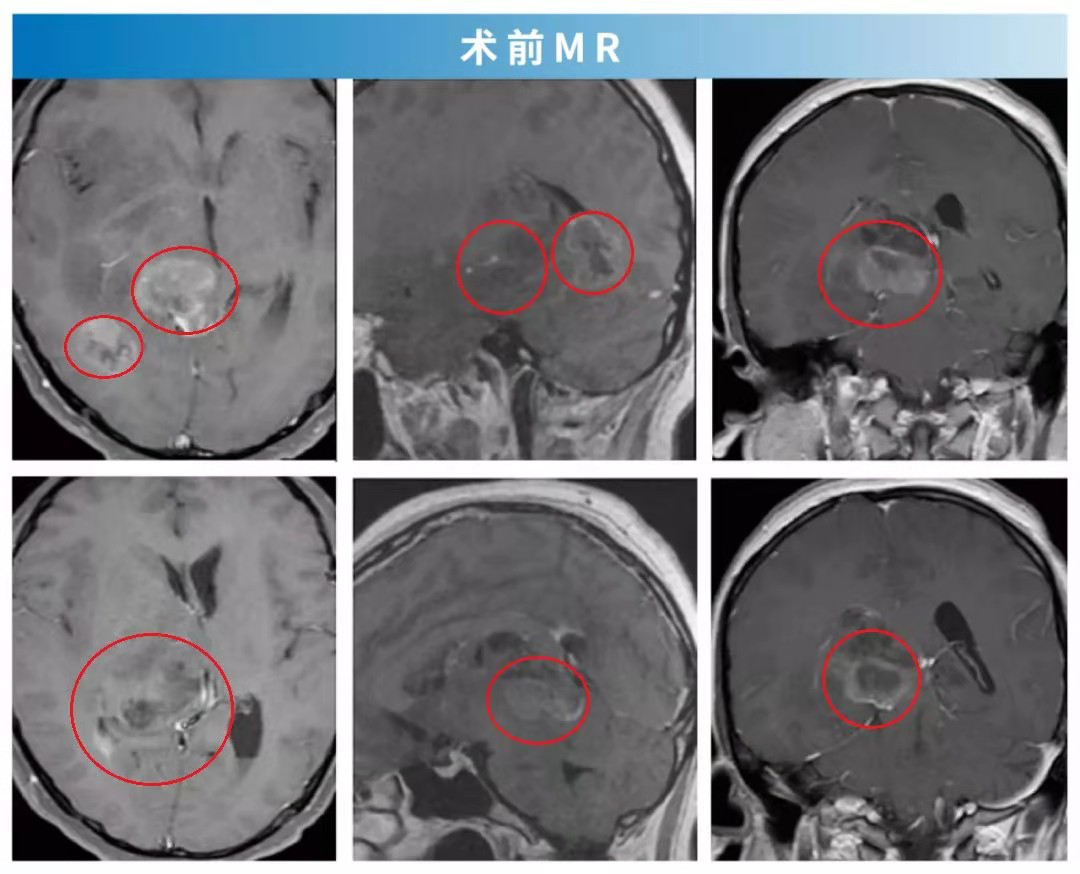
7、48岁,黄阿姨,右额、胼胝体多发胶质瘤
术前:双眼视物模糊、头疼等症状复查头颅核磁发现肿瘤有所增大。后在国内专家建议下进行了一开始手术。但切除率不佳,随后很快再次出现肿瘤生长。
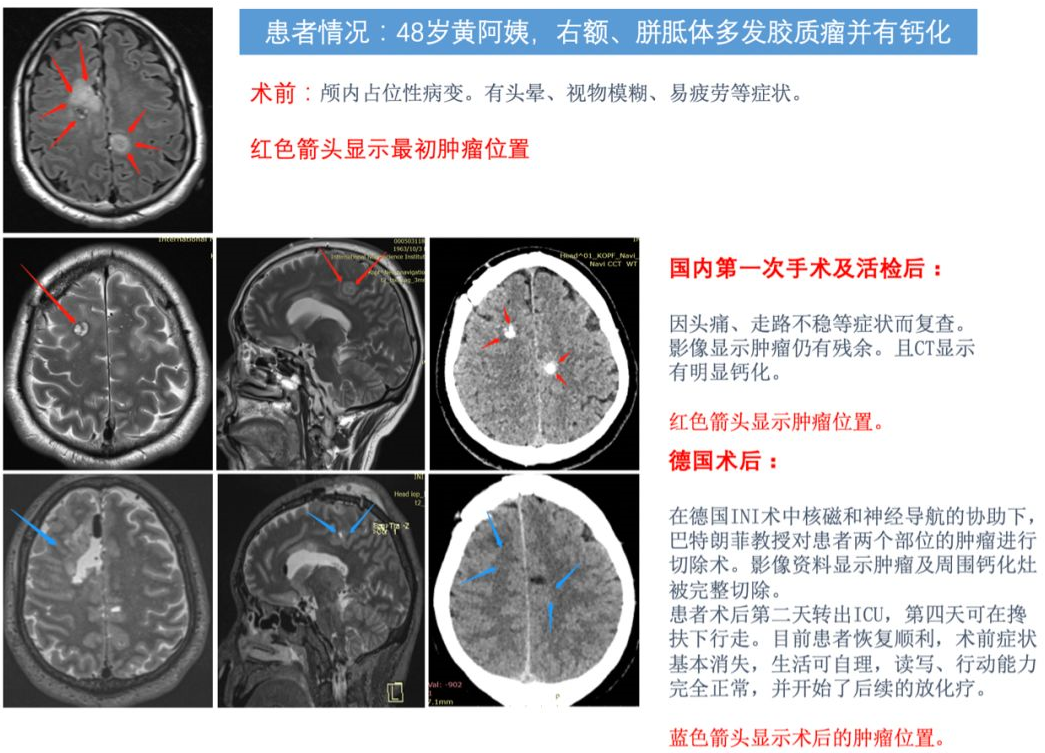
术后:巴教授为其全切脑内两处胶质瘤,术后2天迁出ICU,术后4天可在搀扶下行走。患者精神状态良好,无其他神经功能损伤,当月回国进行后续治疗。
8、20岁,Lea,脑干中脑背侧外生型胶质瘤
术前:因急性头痛,无法靠吃药缓解,遂前往当地医院就诊。诊断结果是由于背侧外生的中脑肿瘤引起的梗阻性脑积水而较度头痛。医生表示:手术风险太大,没有意义,建议保守治疗。
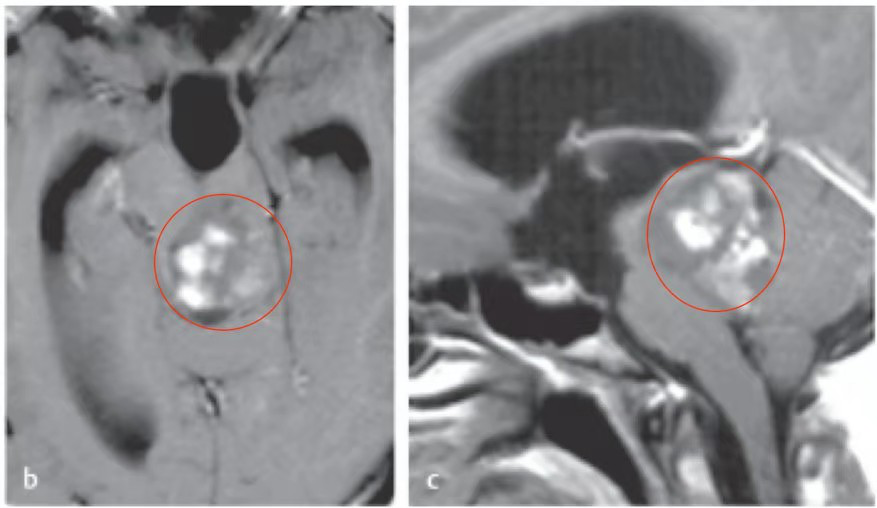
术后:巴特朗菲教授为其全切肿瘤。术后运动功能完好,仅出现轻度的六神经麻痹引起轻微的半侧面部感觉麻痹和轻微的复视,术后两个月症状明显缓解。教授表示:术后无需辅助放化疗,注意随访观察即可。术后11年随访显示患者没有肿瘤残留或复发,且其临床状况良好,眼球运动正常。
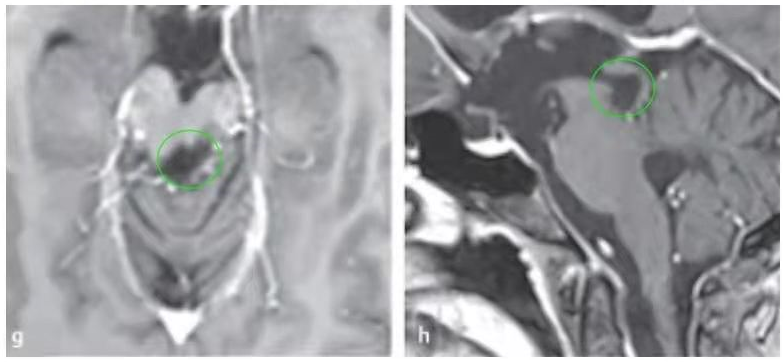
9、28岁,纪女士,脑干胶质瘤
术前:患者因头痛呕吐就医,检查发现“脑干占位”,患者选择前往美国治疗,先行脑室外引流术,考虑无法切除肿瘤,医生建议患者放弃治疗。患者迅速进入昏迷状态,持续住重症ICU病房,后求诊于INC德国巴特朗菲教授。
术后:教授顺利全切肿瘤,术后1天患者清醒,可正常对答;术后1周可经掺扶下床进行康复锻炼;术后1个月,自行步行出院,左侧肢体肌力5-级,但已可持筷夹取食物,未再有癫痫发作。
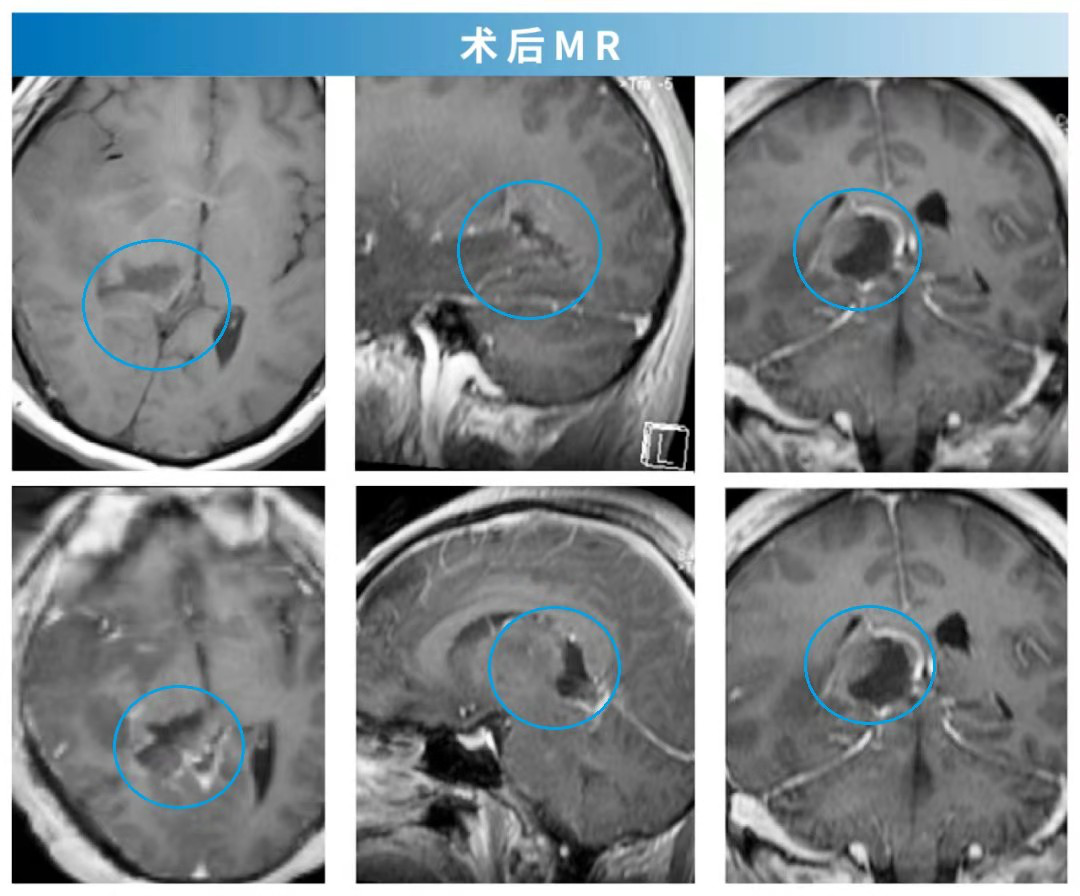
10、8岁男孩,胸髓T3-脑干较大胶质瘤
术前:患儿有进行性左侧偏瘫和吞咽困难,因肺炎在当地医院接受治疗,MR显示轴内肿瘤从延髓和四脑室延伸至胸髓T3水平,由于病情疑难,特求诊于INC德国教授。
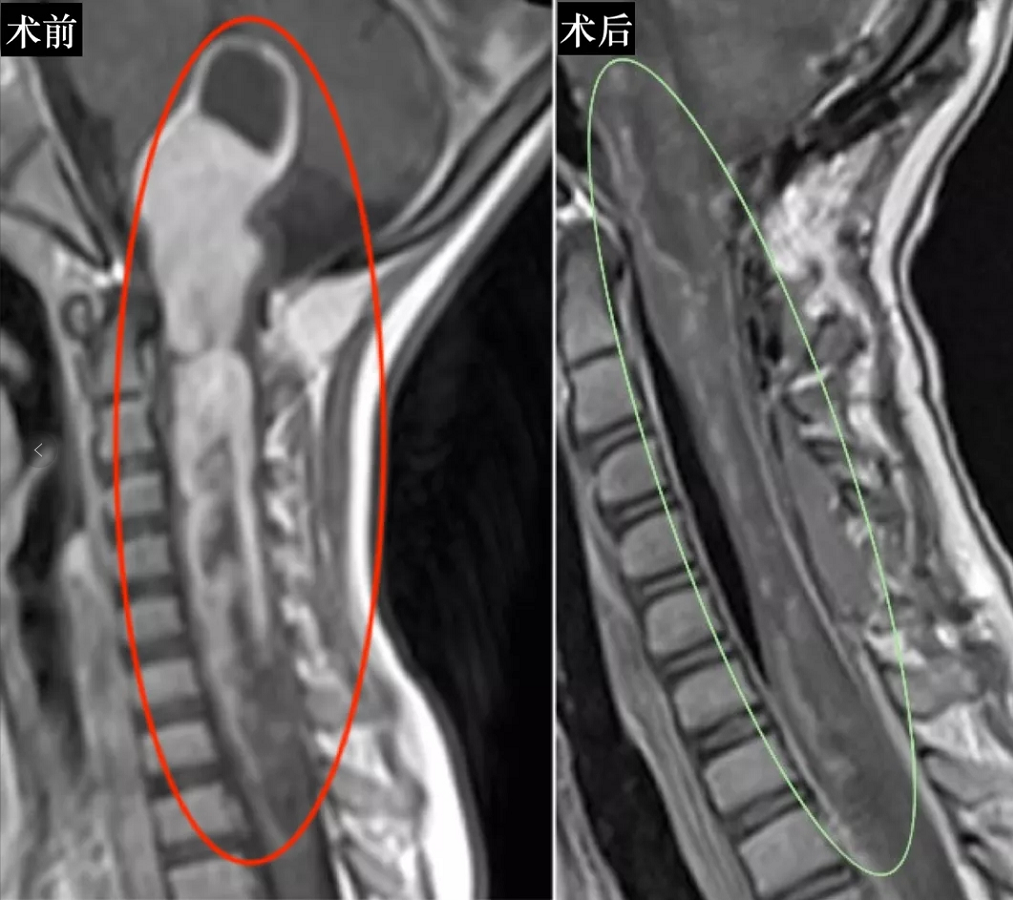
术后:教授为其顺利全切肿瘤,术后无神经功能损伤,患儿术前的吞咽困难好转,左侧运动功能障碍好转,术后组织病理学诊断为间变性星型细胞瘤。
巴教授神经外科手术成就
1.专注脑干、颅底等复杂手术30多年、上千台成功脑干手术记录:包括800台脑干胶质瘤成功案例、300台脑干海绵状血管瘤成功案例等,大部分脑干肿瘤手术患者,术后ICU观察一天,气管插管不超过1天,术后少有肢体瘫痪、颅神经损伤急需呼吸机支持、长期卧床的患者,这无疑是成功的高难度手术较直接合适的证明。除了脑干,其他神经外科疑难的位置,如颅底、功能区、颅颈交界处、脊髓等也拥有众多成功手术病例,近几年他还为中国的患者进行了多台成功的疑难手术。
2. 神外三大较复杂的手术入路之一 “远外侧入路”的重要提出者:30多年前,巴特朗菲及其导师Seeger教授先后发表多篇论著,提出了铲平“枕骨髁部”,指出了远外侧入路的关键、操作难度和技术所在,对今远外侧入路的好转和发展奠定举足轻重的作用,是远外侧入路的重要提出者、开拓者。这一Bertalanffy版本的经枕髁远外侧入路,仍几乎无改动地记载于经典手术专著6版《施米德克手术学》中。
3. 神经外科半椎板切除术的提出者:初期用于治疗脊柱髓外病变的一种技术方法,巴教授亦将其用于切除脑海绵状血管瘤。
4. 技高超过40国家的各地患者慕名求诊手术:因为巴教授的杰出手术能力,曾被医学殿堂之一瑞士苏黎世大学附属医院聘为教授和神外科主任,后转聘至德国INI国际神经科学中心。来自国际各地的超过50个国家的病人不远万里慕名求诊,大部分病例为当地无法手术的高度疑难病例。

 400-029-0925
400-029-0925