脑室系统肿瘤由多种良性和恶性病变组成,病变位于脑室腔内或由形成脑室系统的神经结构引起。大体可分为轴内病变和轴外病变。临床表现主要是由于脑脊液(CSF)通路闭塞造成的梗阻性脑积水。然而,这些肿瘤很少能在脑脊液途径中转移。
尽管Shaw在1854年对脑室肿瘤有了一些较初的描述,但Walter Dandy对脑室病理的描述和治疗选择影响较大。在他的职业生涯中,他发表了30多篇关于这些肿瘤的文章,并提出了一些至今仍在使用的手术方法。1933年,他写了一本关于这个主题的书,《三脑室的良性肿瘤:诊断和治疗》。
随着技术的不断进步,关于脑室病变的报道越来越多,人们对外科手术治疗脑室系统的兴趣也越来越大。因此,在接下来的几年里,许多关于这个话题的研究和书籍出版了,包括里程碑式的事件,如Michael L. J. Apuzzo的三脑室手术。
Helmut Bertalanffy教授分析了在德国INI接受系统监测的患者手术后所遇到的各种病理病变。除了这些病人之外,Bertalanffy教授在其他机构工作期间,还通过手术治疗了大量患有各种脑室肿瘤的患者。
病理
脑室系统肿瘤占颅内病变的不到1%,多数为良性且生长缓慢。因此,在许多情况下,症状在晚期才出现。Casotto和同事认为,这些病变可分为原发性和继发性。原发性或真性脑室肿瘤起源于脑室壁并严格延伸至脑室系统。室旁肿瘤或继发性肿瘤起源于脑室系统附近的结构。这类肿瘤的主要部分位于脑室腔内,但部分肿瘤位于脑室系统外。其中较常见的原发肿瘤是胶体囊肿、脉络膜丛乳头状瘤、室管膜瘤、表皮样和皮样囊肿以及颅咽管瘤。继发性肿瘤包括脑膜瘤、胶质瘤、垂体腺瘤和蛛网膜囊肿。根据Apuzzo的研究,这些肿块中只有大约10%局限于脑室系统。
临床特征
由于脑室系统位于脑内较深的位置,并且靠近重要的神经和血管结构,脑室肿瘤可能会引起多种临床症状。大体上,症状可分为两类:脑脊液阻塞引起的症状和某些神经元结构受压引起的症状。由于许多脑室肿瘤是良性的,生长缓慢,在引起非特异性症状之前可能会达到相当大的体积。7种常见的临床症状包括头痛、眩晕、视觉障碍、注意力不集中、性格改变、认知缺陷、运动无力,急性脑积水引起头痛、恶心和呕吐。此外,可能会出现记忆缺陷和步态障碍。
在某些情况下,不同的神经症状,如偏盲,偏瘫,和半感觉减退。例如,颅咽管瘤可能导致内分泌功能紊乱,包括生长迟缓、甲状腺功能减退和性腺功能减退。在成年人中,视觉障碍(由交叉压迫引起)和精神障碍经常被观察到。
胶质囊肿可引起慢性、急性或间歇性脑积水,临床表现为阵发性头痛、恶心、呕吐和意识障碍。一些作者描述了这些病变患者的复视、心理器质性综合征、精神运动迟缓和短期记忆缺陷。胶质囊肿很少会因急性梗阻性脑积水而导致猝死
浸润中脑的肿瘤可能导致运动和感觉功能障碍,以及伴有垂直注视麻痹和眼球震颤的帕里诺综合征。这种综合征是由松果体区和顶盖区肿瘤压迫中脑顶盖区引起的。四脑室肿瘤,如髓母细胞瘤,较常引起小脑共济失调。
在我们的系列研究中,症状从发病到治疗的持续时间从几小时到15年不等。在几乎一半的研究人群中,症状持续时间从2周到8周不等。
手术适应症
为了好转脑室肿瘤引起的症状并防止病情进一步恶化,通常尝试将脑室病变全部切除,并可作为一线治疗。然而,在某些情况下,建议首先重建脑脊液循环(在阻塞的情况下),如果可能的话,可以通过内窥镜脑室造口术,或者通过放置外部脑室引流管或插入长期性脑室-腹腔分流术。在这一初步的程序之后,可以用显微外科手术切除潜在的脑室肿瘤。在其他情况下,如松果体区域的肿瘤,患者可能首先需要内镜或立体定向活检。虽然大多数脑室肿瘤的外科治疗都是选择性手术,但对于急性发展为梗阻性脑积水或发生急性瘤内出血的患者可能需要急诊手术。因此,大约11%的患者需要进行急诊手术。
手术准备
大多数脑室肿瘤因其相对少见的发生率、较深的位置、邻近重要结构和狭窄的手术野而成为外科手术的挑战。因此,程序需要精心准备。肿瘤患者已造成明显的肿瘤周围水肿,应首先用大剂量类固醇治疗1或2天。虽然大多数侧脑室和前三脑室肿瘤的手术可以在病人平卧或侧卧的情况下进行,但三脑室和四脑室内的肿瘤通常在患者坐姿下更顺利地切除。对于后一组患者,建议术前通过脑室超声检查排除卵圆孔开放。在大多数情况下,神经导航的MRI数据应该是可用的,因为这种工具可以较大地促进手术中的定位。同样,在显微外科手术中应准备好内窥镜作为辅助工具,因为它可以很容易地在手术过程中看到脑室系统的隐蔽角落。对于严重和急性脑脊液阻塞的病人,应在显微外科手术前放置右脑室外引流管(门孔阻塞时为双侧引流)。如果有必要和可能,内镜下三脑室造瘘术也可以用于同样的原因。脑室肿瘤的外科手术应该由熟悉复杂的脑室解剖和解剖变异的有经验的显微神经外科医生来完成。
术中影像学检查
神经导航单独或联合术中超声是一个有用的工具,包括手术切除脑室肿瘤。神经导航系统不仅可以在手术中确定病变的位置或范围,还可以显示到达脑室及其各个区域的轨迹。这有助于手术中的定位,提高手术的顺利性,特别是在肿瘤体积很大的情况下。
由于许多脑室内肿瘤压迫深部脑结构,如丘脑、基底节或脑干,因此手术期间持续的电生理监测是较可取的。如果可行,在手术过程中应连续记录体感和运动诱发电位以及听觉诱发电位。外科医生可以通过移除或更换脑牵开器,在可能的情况下,通过从脑室释放脑脊液,或通过迅速清除因病变内出血而膨胀的肿块(在手术的初始阶段可能会演变)来对观察到的恶化电位作出反应。
巴特朗菲手术技巧
原则上,我们的技术与刚才讨论的方法的描述没有区别。我们较重要的进入侧脑室的途径是半球间经胼胝体入路。皮肤切口为双冠状切口,通常位于冠状缝的水平面或稍后。我们在上矢状窦正上方放置两个或三个钻孔。开颅手术一般在右侧进行,但稍微向对侧延伸,以完全暴露上矢状窦。在开颅手术的边缘,在颅骨上斜置一些小刺孔,这样硬脑膜瓣(其蒂朝向窦)可以与骨缝合。这样就可以在大脑镰的水平上对大脑间裂进行直线观察(图138-3)。
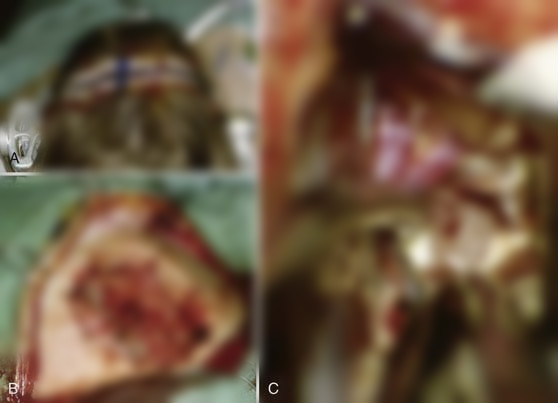
图138-3一位32岁女性的术中照片,她患有脑室内室管膜下瘤。A、 病人被置于仰卧位,发际线后面有一个冠状皮肤切口。B、 一个小的右侧矢状窦旁开颅术,扩大超过中线,完全暴露上矢状窦。C、 经胼胝体内侧入路,经胼胝体内侧入路保留肿瘤,经胼胝体周围入路。
我们更喜欢在前后方向广泛切除大脑半球间裂。在许多情况下,这允许在侧脑室深处工作,而无需使用自持式牵开器。注意要更侧向地穿透胼胝体,以避免进入透明隔右侧的脑室,后者可能会被大肿瘤移位。我们使用一个足够长的超声吸引器探头,它适合在深而窄的外科领域工作。需记住,病变内出血可导致充血导致肿瘤体积增加,局部梗阻引起的脑脊液压力的二次升高可能导致颅内压升高,从而进一步缩小手术范围。这种并发症可以通过随后在超声吸引器的帮助下快速清除肿瘤,特别是在肿瘤切除初期有出血倾向的情况下。下文先交流一则巴特朗菲教授侧脑室胶质瘤案例分析。手术由巴特朗菲教授主刀。
相关阅读:30年1000台脑干肿瘤手术,心、技、体合一,当代国际神经外科的手术“刀侠”
纤维状星形细胞瘤和室管膜下巨细胞星形细胞瘤(SEGAs)常发生于侧脑室。纤维成分是常见星形细胞瘤较常见的变异。病理组织学检查,核不典型,包括增大,不规则的深染细胞核。此外,粘液囊肿可发生在基质内。肿瘤呈弥漫性和浸润性生长;巨细胞星形细胞瘤见于结节性硬化症患者。这种共存现象在文献中有很好的记录,肿瘤通常位于Monro孔附近,可以延伸到侧脑室腔。不幸的是,星形细胞瘤与发病率和死亡率密切相关。SEGA被认为是起源于侧脑室壁的良性、生长缓慢的肿瘤。病变结构以梭形细胞和双子细胞样细胞为主。在某些情况下,可以发现额外的神经节样细胞。簇状、血管周围假栅栏和钙化是典型的组织学特征。因此,在2007年被归类为SEGA。肿瘤通常发生在20岁以下的病人。
CT上,病灶呈低密度,边界清楚,增强扫描。在T1和T2加权MRI上,肿瘤表现为低信号肿块,但在某些情况下T2加权图像上可能有高信号强度(图138-8A)。在全部病例中,当使用造影剂时,肿瘤显示增强(图138-8B),由于钙化的不规则发生,肿瘤的外观有些不均匀。
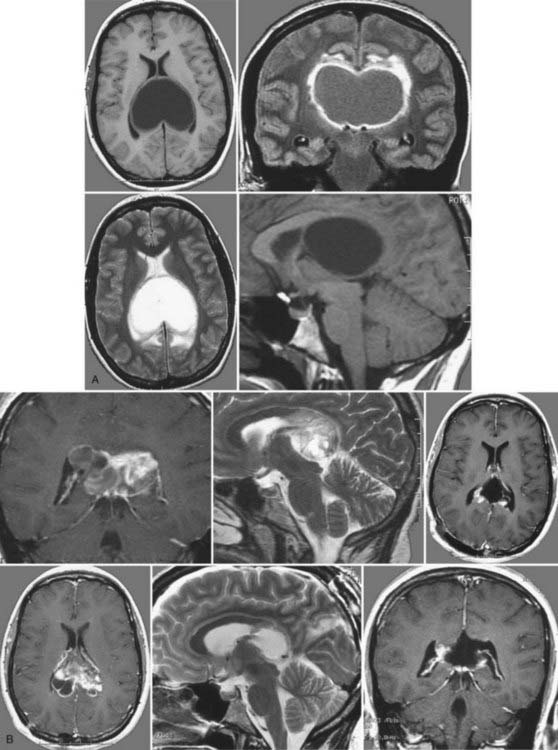
图138-8,A、这位33岁的孕妇患有严重的头痛、步态共济失调和轻微的记忆缺陷。术前在轴位(左上、左下)、冠状面(右上)和矢状面(右下)的非增强磁共振成像(mri)显示一个较大的囊性肿瘤,占据了两侧脑室的后部。立即行囊肿清除及肿瘤活检,以释放颅内压。组织学检查显示毛细胞性星形细胞瘤。病人很快从这个过程中恢复过来,在接下来的怀孕期间不需要进一步的治疗。
B、 对比增强冠状位(左上)、轴位(左下)和矢状位(上中)T2加权磁共振成像(MRI)显示的是顺利分娩后的患者。病人接受选择性手术,经后脑半球间胼胝体入路,肿瘤完全切除,两侧保留受累穹窿。术后,病人抱怨有轻微的记忆障碍数周;此后,没有神经或认知缺陷存在,后续的核磁共振检查(右上、下、中、右)排除了肿瘤复发。
神经系统症状主要由脑脊液通路阻塞引起,这会导致与颅内压升高有关的典型临床症状;然而,星形细胞瘤可出血,根据其位置不同,可导致脑室内出血,并导致突然恶化。如果诊断出有症状的病变,手术切除是优选的治疗方法。关于脑室胶质瘤的偶然发现,治疗仍有争议。对于小的非症状性肿瘤患者,定期门诊随访和影像学检查是合理的。如果病变表现为动态生长并可能取代脑脊液通路,则应考虑在没有实际神经功能缺损的情况下进行手术切除。
面向想要寻求更大手术机会、更高手术质量、更佳手术效果的脑肿瘤、癫痫、脑血管瘤等神经外科疾病患者,INC的十多位国际神经外科教授均可提供关于病情的咨询意见,包括高切除手术方案、前沿综合治疗方案等。
- 文章标题:脑室内肿瘤手术危险性大吗?脑室内胶质瘤案例解读
- 更新时间:2020-09-16 15:18:20

 400-029-0925
400-029-0925





