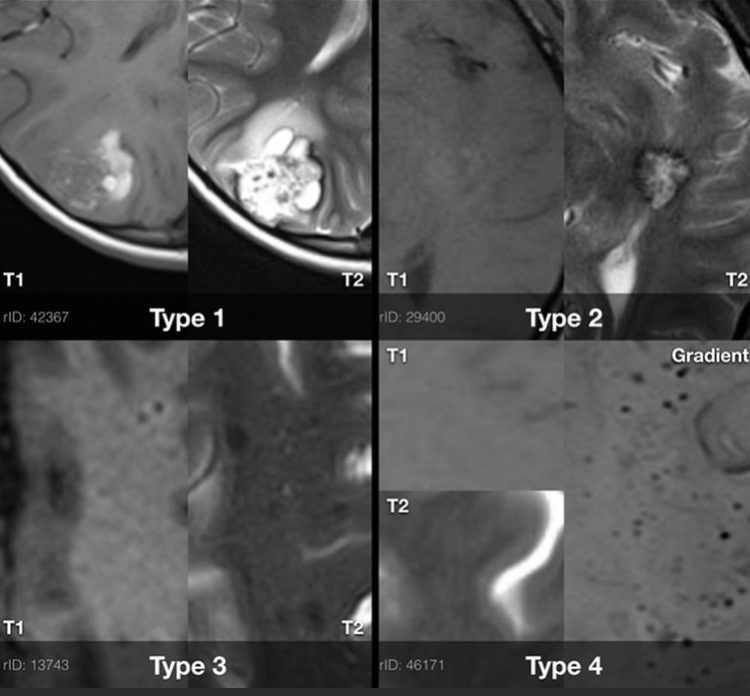
出血性脑海绵状血管瘤严重吗?脑海绵状畸形(CMs),也称为海绵状血管瘤或海绵状血管瘤,是一种轮廓清晰、增生性、低流量的血管异常,由一种异质薄壁血管团块组成。它们含有不同降解阶段的血液或血块,没有中间的脑组织。CMs的组织学特征为单一内皮层,缺乏成熟血管的结构特征,而内皮紧密连接中的畸变导致其渗漏或出血。虽然曾经被认为是少见的,但现在估计CMs占颅内血管畸形的5-16%,是二大常见的导致出血的脑血管畸形。据评估,CMs的发病率在每年每10万人中约0.15-0.56人,而患病率在0.39%至0.53%之间。大多数发现的病变是孤立的;然而,多达30%的散发病例和多达84%的家族病例是多重的。在三个基因中发现的突变,即CCM1, CCM2和CCM3,是导致多数家族型病例的原因。脑海绵瘤的新生与照射、病毒感染和活检有关。无论哪种情况,症状通常是在大脑的一个合适区域的CM的结果,通常表现为癫痫发作或头痛。出血的风险尚未确定,尽管小的无症状出血是一种常见特征,无论是在病变本身内还是在病变周围的有限区域。与其他血管病变(如动静脉畸形)相比,严重或危及生命的出血发生率较低。然而,后颅窝的位置,特别是脑干,已经被证明比大脑其他区域有更高的出血风险;这也会导致病情恶化。
病史摘要:
在手术切除脑海绵状血管瘤的前3年,35岁Helen一次出现左手和左侧面部的暂时性感觉障碍。1 年后出现二次具有类似症状的临床发作。手术前三个月,再次出现左手和左侧面部的暂时性感觉障碍,且症状恶化,咨询INC国际神经外科顾问团WANG成员、国际神经外科联合会WFNS主席巴特朗菲教授为其手术。轴向 (图1a) 和矢状平面 (图1b) 的术前磁共振成像 (MRI) 显示中脑上部和丘脑右侧枕部有出血性海绵状血管瘤。
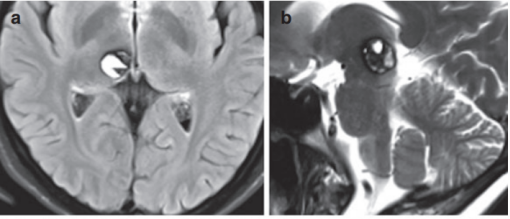
图1:术前mri
主刀医生:INC德国巴特朗菲教授
手术体位及入路:患者被置于半坐位,并计划进行右侧枕正中/枕下开颅(图2)。
图2
术中情况:上颅骨边缘位于横窦上方,而硬脑膜在窦下方切开,然后缝合到该上缘,为此目的放置了钻孔;鼻窦和天幕被这些帐篷缝合线抬高,而小脑仅靠重力略微下降;无需使用大脑牵开器 (3a)。使用锋利的钩子 (3b) 将引流到天幕的小脑四边形小叶的桥静脉轻轻地从其周围的远端蛛网膜膜上释放出来,然后通过在其进入天幕的入口点周围放置一块凝胶泡沫来防止牵引损伤(3C);后者随后用纤维蛋白胶固定。在初始暴露时,中脑的背侧表面没有显示异常(3d)。进入实质的入口点选择在中脑和丘脑右丘脑之间的过渡处,因此病变被暴露并从丘脑中分离出来(3e)。在解剖过程中,三脑室后部的室管膜壁被打开以在三脑室和四叠体池之间建立额外的脑脊液连接 (3f)。表面中脑和丘脑实质的开口直径不超过 5-6 毫米,小于病变的初始直径 (3g)。在硬膜内阶段结束时记录了通过温和的双较电凝和完全切除海绵体畸形进行的细致止血(3h)
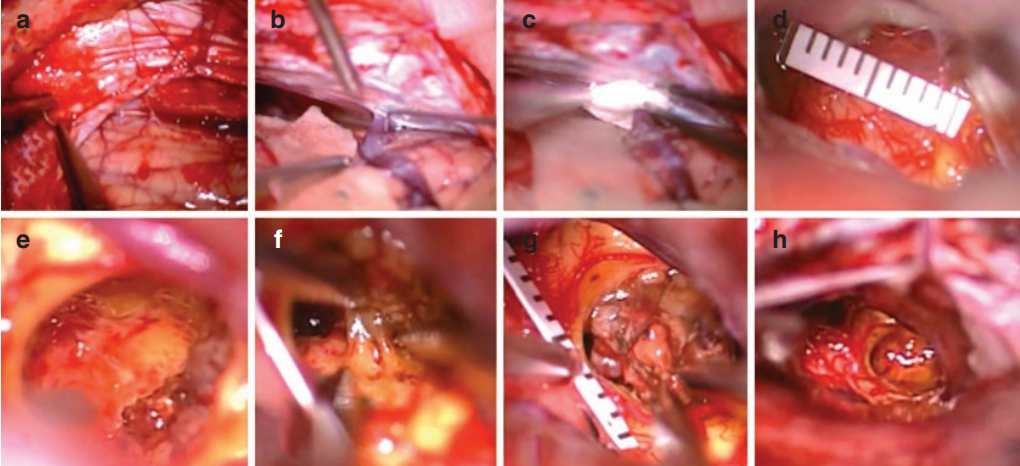
图3:术中过程
手术切除率及功能保护:轴向(图4a)和矢状T2w术后MRI(图4b)记录了血管畸形的完全切除。没有额外的神经功能缺损。
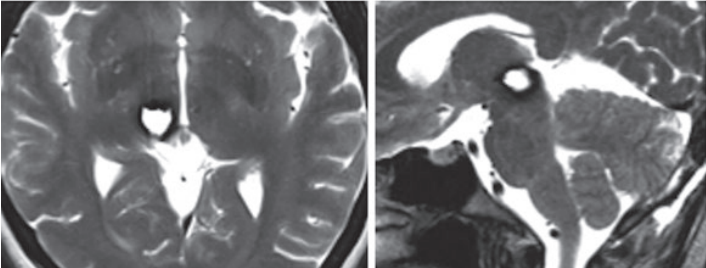
图4:术后mri
术后情况:术后患者在 9 天后出院,临床状况良好 (图5)

图5:术后9天
巴特朗菲教授擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤切除术,以高超的技术手法和顺利前提下高切除率手术而。巴教授在脑干领域深耕钻研、专注脑干手术30多年。单纯脑干海绵状血管瘤手术病例就高达300多例,脑干胶质瘤手术病例500多例,其他常见的颅底肿瘤、功能区肿瘤等更是数不胜数,多年的钻研和手术成功经验成就了巴特朗菲教授当之无愧的国际颅底、脑干手术教授。
关于巴特朗菲教授:
巴教授担任欧洲较具影响力的神经外科学术期刊《神经外科评论》(Neurosurgical Review)主编达12年之久,同时他也是一些国际神经外科杂志的评论家。他以作者或合著者身份在学术杂志以及50多本书上发表了180多篇文章。
INC旗下国际神经外科顾问团(World Advisory Neurosurgical Group,WANG)是由国际各发达国家神经外科宗师联合组成的教授集团。它是由国际各国个别神经外科巨擘们自发组成的医生集团,各学术团队的教授均为国际神经外科联合会(WFNS)及各种国际神经外科学术组织的成员,国际神经外科各大杂志主编,以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘。

 400-029-0925
400-029-0925