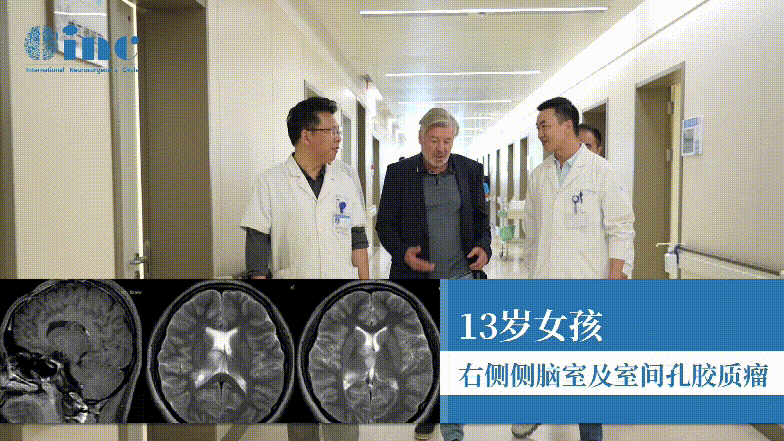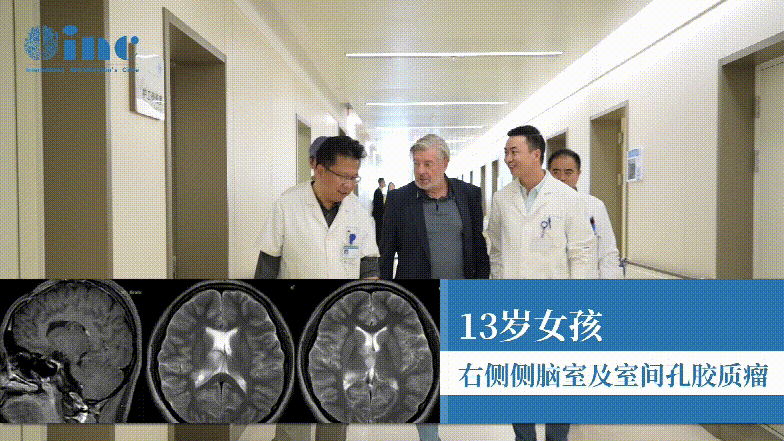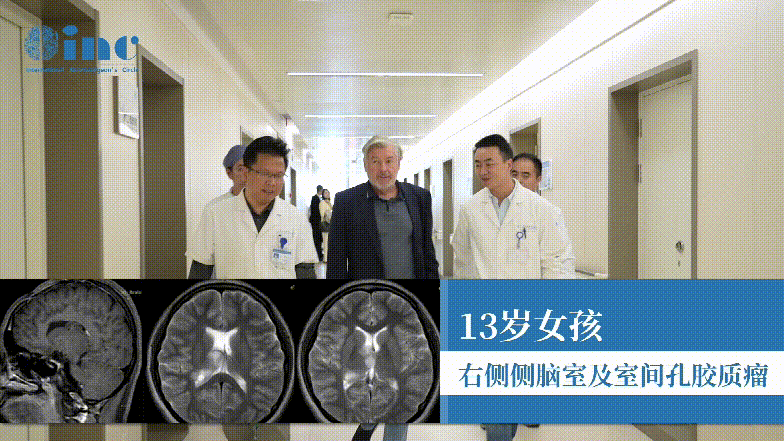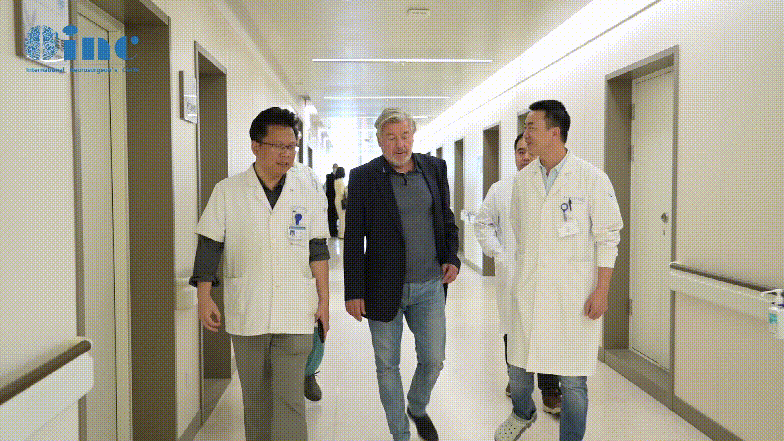
1、多形性胶质母细胞瘤手术治疗。
胶质母细胞瘤的治疗首先考虑手术切除肿瘤,应结合年龄、身体状况、肿瘤部位、新发或复发、手术利弊等问题。如果可行,强烈建议在顺利范围内较大限度地切除全切除肿瘤,不仅包括强化灶、部分水肿带甚至全部水肿,以扩大切除。它不仅可以获得更准确的病理结果,缓解占位压迫、颅内压升高等症状,还可以减轻肿瘤细胞的负荷,为下一步的综合治疗创造机会。许多高级循证医学证据和Meta分析证实,全切除肿瘤是影响患者预后的重要因素。
由于GBM具有侵入性生长的特点,肿瘤细胞与脑组织细胞之间没有明显的界限,不能完全切除,容易残留肿瘤细胞。因此,辅助技术不断更新,如术中电生理检测、术中导航、术中超声波、术中核磁共振、荧光引导等。对于功能区肿瘤,多模态神经导航联合手术中的皮层和皮层定位可以提高手术顺利性,保护神经功能,有利于较大限度地顺利切除肿瘤。功能神经导航可以提高全切除率,降低致残率,好转术后功能。荧光引导有助于识别病变的全切除肿瘤。
2、多形性胶质母细胞瘤放疗。
放疗可以控制甚至杀死残留的肿瘤细胞,延长患者的OS和PFS,已成为目前GBM的标准治疗。虽然新诊断的GBM患者术后同步放疗和化疗的启动时间存在争议,但近年来几项大型回顾性研究表明,新诊断的GBM患者术后尽快同步放疗和化疗组与适当的延迟组(6周内)没有反映生存优势,但6周以上的患者虽然有相同的PFS,但OS较差。因此,建议术后6周内放疗,同时进行替莫唑胺同步化疗,特别是MGMT基因启动子甲基化患者,可延长患者的生存时间。
根据术后72小时内复查的核磁共振成像,在考虑肿瘤部位和水肿体积的同时,还应考虑患者的临床特征,如年龄、手术切除范围、KPS评分等,无论是美国肿瘤放疗协会(RTOG)还是欧洲癌症研究和治疗组织(EORTC)的原则,由于在大型多中心临床研究中发现OS和PFS没有区别,顺利照射是治疗的一位。在照射过程中,应尽可能保护海马、脑干、视神经等重要区域。虽然GBM有转移和传播的风险,但许多研究表明,与局部放疗相比,全脑放疗未能反映其生存优势,并带来更多的放射性脑损伤。因此,目前采用局部放疗,常规分割治疗方案总量为54~60Gy、8~2.0Gy/次。
3、多形性胶质母细胞瘤化疗。
胶质母细胞瘤术后容易复发,术后化疗对患者重要。虽然由于血脑屏障、药物毒性、诱导耐药性等原因,很难获得令人满意的治疗预后,但根据近年来国内外大型随机对照研究,辅助化疗可以延长GBM患者的生存时间。辅助化疗的前提是获得病理诊断和分子标志物的结果。由于大多数药物作用于增殖活跃期的肿瘤细胞,并服从一级药物代动力学定律,当肿瘤体积小,增殖细胞比例较大时效果较好。在保护患者免疫力的同时,应尽快辅助化疗甚至联合化疗,充分化疗。
目前用于化疗的药物包括以下几类:
①替莫唑胺:甲基化药物,属于二代烷化剂。由于可以通过血脑屏障,脑脊液中血药浓度达到30%,副作用小。目前是胶质瘤化疗药物的一线药物,MGMT启动子甲基化患者受益更大。
②亚硝脲:欧洲常用的尼莫司汀、卡莫司汀和洛莫司汀有以下代表性药物。它具有高脂溶性,血脑屏障穿透力强,但由于不可逆的毒副作用:不可逆的肺纤维化、延迟性和积累性骨髓控制,已被新一代烷化剂替莫唑胺取代。
③丙卡本肼:是一种烷化剂,可单药化疗,但多用于PCV化疗方案的组成部分。
④植物药物:包括长春碱、喜树碱和鬼臼毒药,属于细胞周期特异性化疗药物,作用于微管蛋白,诱导细胞增殖中期停顿,防止聚合,主要用于PCV化疗方案的组成部分。
⑤铂抗肿瘤药物:包括顺铂(DDP)和卡铂(CBP),具有细胞毒性的细胞周期非特异性药物,可在氯环境中快速解离,以水合阳离子的形式与大分子结合,损害DNA的复制过程,损害细胞膜上的结构,从而达到抗肿瘤细胞增殖的作用。由于其广泛的抗癌作用,这些药物已被广泛用作一线和二线药物。
⑥分子靶向药物:以VEGF、EGFR、MET融合基因、BRAF、PD-1为目标的分子靶向药物。作用于VEGF的贝伐珠单抗已被FDA批准,并被NCCN指南用于复发GBM治疗。目前,国际STUPP方案作为GBM的标准化疗方案,包括澳大利亚成人胶质瘤临床指南、加拿大GBM共识、英国卫生与临床成果研究所(NICE)、美国NCCN指南等国家认为该方案是目前的标准化疗方案。目前,一种新的化疗形式将含有卡莫司汀(BCNU)的生物可降解聚合物植入局部肿瘤腔,植入片缓慢释放,以达到杀死肿瘤的目的。
- 文章标题:多形性胶质母细胞瘤传统治疗
- 更新时间:2021-12-27 11:52:53

 400-029-0925
400-029-0925