垂体瘤作为颅内肿瘤中较为常见的一种,多数情况下其病程发展相对缓慢。然而,垂体瘤卒中这一特殊情况却犹如一颗“不定时炸弹”,给患者的健康带来严重威胁。垂体瘤卒中是垂体瘤患者的一种严重紧急情况。其发病机制与肿瘤血管异常、生长缺血及激素波动、外力等因素有关,如瘤内血管脆弱易破裂、肿瘤压迫致缺血等。临床表现多样,头痛常见且剧烈,还会有视力视野障碍、眼肌麻痹、内分泌功能紊乱及意识障碍等。诊断依靠临床表现、影像学(MRI、CT)及内分泌功能检查。治疗上,药物治疗以糖皮质激素为主并对症治疗;手术治疗需根据病情选时机与方式,经蝶窦入路常用,严重时可能开颅。预后与早期诊断治疗密切相关。

垂体瘤卒中指的是垂体瘤患者体内,瘤体突然发生出血、梗死,进而引发一系列急性神经和内分泌功能障碍的临床综合征。正常情况下,垂体瘤细胞在体内相对稳定地生长,但在某些特定因素作用下,瘤体内的血管结构发生异常改变,导致血液在瘤体内积聚,或者瘤体的血液供应突然中断,造成组织坏死,这些变化迅速打破了身体原有的平衡,引发一系列严重症状。
发病机制
(一)肿瘤血管异常
垂体瘤的生长依赖于丰富的血液供应,瘤体内血管往往增生且结构脆弱。随着肿瘤体积不断增大,内部血管受到的压力增加,容易出现血管壁变薄、扩张甚至破裂。同时,肿瘤内部新生血管缺乏完整的血管平滑肌层和弹力纤维,在血流冲击下,更易发生破裂出血,这是垂体瘤卒中的重要发病机制之一。例如,当肿瘤生长速度较快时,内部血管的生长无法满足肿瘤组织快速增长的需求,局部缺血缺氧,促使血管生成因子释放,诱导更多新生血管形成,而这些新生血管的质量较差,进一步增加了出血风险。
(二)肿瘤生长与缺血
垂体瘤在生长过程中,会不断压迫周围的正常垂体组织以及自身内部的血管。肿瘤体积增大,压迫瘤内血管,导致血流不畅,容易形成血栓,进而造成局部缺血。此外,肿瘤的过度生长使得瘤体内部相对缺血缺氧,这种缺血缺氧状态又会进一步损伤血管内皮细胞,导致血管通透性增加,血液成分渗出,最终引发出血和梗死。比如,一些较大的垂体瘤,由于其内部血运分布不均,部分区域长期处于缺血边缘状态,在某些诱因下,极易发生缺血性坏死和出血。
(三)其他因素
1.激素水平波动:体内激素水平的剧烈变化,如雌激素水平的突然升高,可能刺激垂体瘤细胞增殖,增加瘤体血运需求,同时也可能影响血管的稳定性,从而诱发垂体瘤卒中。在孕期,女性体内雌激素等激素水平大幅上升,这期间患有垂体瘤的女性发生垂体瘤卒中的风险相对增加。
2.外力因素:头部受到外力撞击,或者进行剧烈运动、用力咳嗽、排便等导致颅内压突然升高的行为,也可能促使原本脆弱的垂体瘤血管破裂,引发卒中。虽然这种因外力直接导致垂体瘤卒中的情况相对较少,但在临床中也时有发生。
临床表现
(一)头痛
头痛是垂体瘤卒中最为常见且突出的症状,约90%以上的患者会出现。疼痛通常较为剧烈,多为突然发作,常被患者形容为“炸裂样”疼痛。这是因为瘤内出血或梗死导致瘤体迅速膨胀,对周围硬脑膜、神经等痛觉敏感结构产生强烈刺激。头痛部位多集中在眼眶后、前额部,也可扩散至整个头部。疼痛往往持续不缓解,使用一般的止痛药物效果不佳。
(二)视力与视野障碍
垂体瘤卒中可导致视力急剧下降,部分患者甚至在短时间内失明。这是由于出血或梗死的瘤体对视神经、视交叉造成急性压迫。视野缺损也较为常见,典型表现为双颞侧偏盲,即双眼外侧视野范围缩小。视力和视野的改变严重影响患者的日常生活,如行走、阅读、驾驶等活动都可能受到阻碍。
(三)眼肌麻痹
瘤体的出血、肿胀还可能累及周围的动眼神经、滑车神经和外展神经,导致眼肌麻痹。患者会出现眼球运动障碍,表现为眼球不能正常转动,看东西时出现重影(复视)。例如,动眼神经受损时,患者可能出现上睑下垂,眼球向内、向上、向下运动受限;外展神经受损则会使眼球外展障碍。眼肌麻痹不仅影响患者的外观,还会进一步干扰其视觉功能和空间感知能力。
(四)内分泌功能紊乱
1.垂体功能减退:垂体瘤卒中后,正常垂体组织受到破坏,导致多种垂体激素分泌减少,引发垂体功能减退。患者可能出现乏力、嗜睡、食欲减退、恶心、呕吐、低血压、低血糖等症状。例如,促甲状腺激素分泌减少,会导致甲状腺功能减退,患者表现为畏寒、皮肤干燥、便秘等;促肾上腺皮质激素分泌不足,可引起肾上腺皮质功能减退,出现乏力、易疲劳、皮肤色素减退等症状。
2.急性肾上腺皮质功能危象:在严重的垂体功能减退情况下,尤其是促肾上腺皮质激素缺乏严重时,患者可能发生急性肾上腺皮质功能危象。这是一种极为危急的情况,患者可出现高热、严重低血压、休克、昏迷等症状,如不及时救治,可危及生命。
(五)意识障碍
病情严重的垂体瘤卒中患者可能出现意识障碍,从嗜睡、昏睡逐渐发展至昏迷。这是由于瘤体出血、水肿导致颅内压急剧升高,压迫脑干等重要结构,影响了大脑的正常功能。意识障碍的程度反映了病情的严重程度,一旦出现,提示患者处于危急状态,需要立即进行抢救治疗。
诊断方法
(一)临床表现判断
医生首先会详细询问患者的症状,包括头痛的特点、视力视野变化、眼肌麻痹表现以及内分泌功能紊乱相关症状等。结合患者既往垂体瘤病史,若出现上述典型的急性症状,高度怀疑垂体瘤卒中。例如,一位已知患有垂体瘤的患者,突然出现剧烈头痛,并伴有视力急剧下降和眼肌麻痹,医生会优先考虑垂体瘤卒中的可能性。
(二)影像学检查
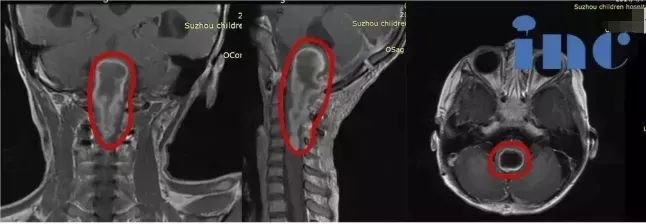
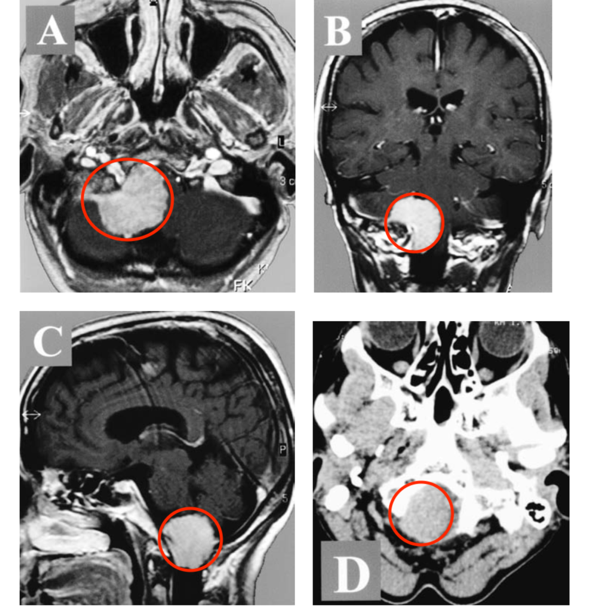
1.磁共振成像(MRI):MRI是诊断垂体瘤卒中的重要手段。在MRI图像上,可清晰显示垂体瘤的形态、大小以及内部出血情况。出血在不同时期呈现出不同的信号特点,急性期(发病1-3天),出血灶在T1加权像上呈等信号或低信号,T2加权像上呈低信号;亚急性期(发病3天-2周),T1加权像和T2加权像上均呈高信号。通过MRI检查,医生能够准确判断出血的范围、程度以及肿瘤与周围组织的关系,为制定治疗方案提供关键依据。
2.计算机断层扫描(CT):CT检查在诊断垂体瘤卒中时也有一定价值,尤其是对于急性出血的显示较为敏感。CT图像上,出血灶表现为高密度影,能够快速发现瘤体内的出血情况。但CT对软组织的分辨能力相对较弱,对于肿瘤的细节以及与周围结构的关系显示不如MRI清晰。在紧急情况下,CT可作为初步筛查手段,帮助医生快速判断病情。
(三)内分泌功能检查
通过检测血液中各种垂体激素及其靶腺激素的水平,评估患者的内分泌功能状态。垂体瘤卒中患者往往会出现多种垂体激素水平下降,如促甲状腺激素、促肾上腺皮质激素、生长激素、泌乳素等,同时相应的靶腺激素,如甲状腺激素、皮质醇、胰岛素样生长因子-1等水平也会降低。这些激素水平的变化不仅有助于明确诊断,还能指导后续的内分泌替代治疗。
治疗措施
(一)药物治疗
1.糖皮质激素:对于怀疑或确诊垂体瘤卒中的患者,应立即给予糖皮质激素治疗,如氢化可的松。这是因为垂体功能减退可能导致肾上腺皮质功能不足,补充糖皮质激素可以预防和治疗急性肾上腺皮质功能危象,同时减轻脑水肿,缓解因垂体瘤卒中引起的头痛等症状。
2.其他对症治疗药物:对于头痛剧烈的患者,可适当使用止痛药物,但需避免使用可能影响意识状态观察的强效镇痛剂。对于有呕吐症状的患者,给予止吐药物,防止呕吐导致误吸等并发症。同时,密切监测患者的生命体征,维持水电解质平衡,纠正低血糖、低血压等情况。
(二)手术治疗
1.手术时机选择:对于病情较轻、症状逐渐缓解且内分泌功能稳定的患者,可先采取保守治疗,密切观察病情变化。但对于病情严重,如出现明显的视力视野障碍、眼肌麻痹进行性加重、意识障碍或保守治疗无效的患者,应尽快进行手术治疗。一般认为,在发病后24-48小时内进行手术,能够最大程度挽救视力和神经功能。
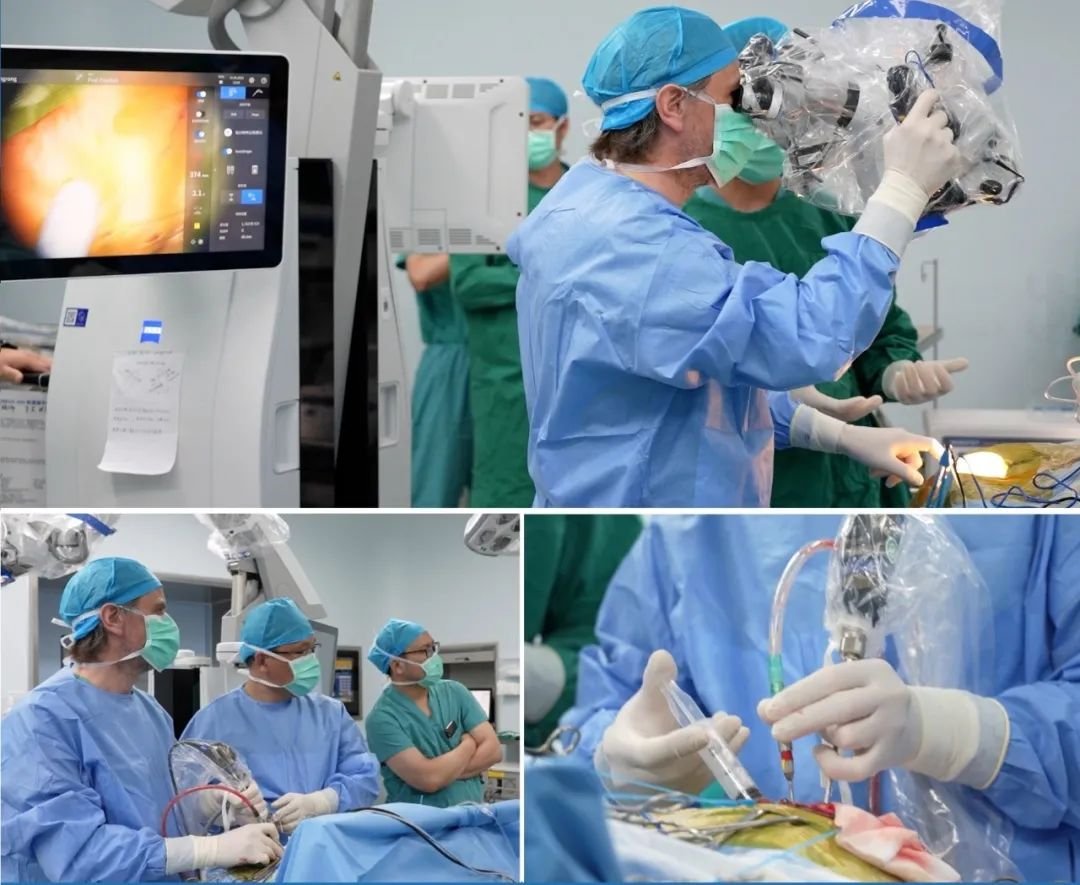
2.手术方式:经蝶窦入路手术是治疗垂体瘤卒中的常用手术方式,具有创伤小、能直接到达肿瘤部位、可有效清除血肿和肿瘤组织等优点。在显微镜或神经内镜的辅助下,医生通过鼻腔进入蝶窦,到达垂体窝,清除瘤内的血肿和部分肿瘤组织,解除对视神经、视交叉等结构的压迫。对于一些肿瘤体积较大、向鞍上广泛生长或与周围重要结构粘连紧密的患者,可能需要采用开颅手术,以更全面地暴露肿瘤,进行彻底的切除和减压。
预后
垂体瘤卒中的预后与多种因素相关。及时诊断和治疗是改善预后的关键。若能在早期得到正确治疗,患者的视力、神经功能以及内分泌功能有可能得到较好的恢复。例如,在发病早期即接受手术减压和激素替代治疗的患者,视力恢复的可能性较大,内分泌功能也能通过后续的药物调整逐渐稳定。然而,如果病情延误,尤其是出现严重的意识障碍、急性肾上腺皮质功能危象等情况,患者的预后往往较差,可能会遗留永久性的视力障碍、神经功能缺陷,甚至危及生命。此外,垂体瘤本身的性质、大小以及患者的基础身体状况等也会影响预后。
垂体瘤卒中是垂体瘤患者可能面临的一种严重且紧急的情况,其发病机制与肿瘤血管异常、生长缺血以及激素波动、外力等因素相关。临床表现多样,以头痛、视力视野障碍、眼肌麻痹、内分泌功能紊乱和意识障碍为主要特征。通过临床表现、影像学检查和内分泌功能检查可明确诊断。治疗上,药物治疗以糖皮质激素为主,结合对症治疗;手术治疗根据病情选择合适时机和方式。预后取决于早期诊断和治疗情况。对于垂体瘤患者及其家属而言,了解垂体瘤卒中的相关知识,有助于在出现紧急情况时及时就医,争取最佳治疗效果。
- 文章标题:垂体瘤卒中是什么意思【科普】
- 更新时间:2025-03-04 13:45:23

 400-029-0925
400-029-0925