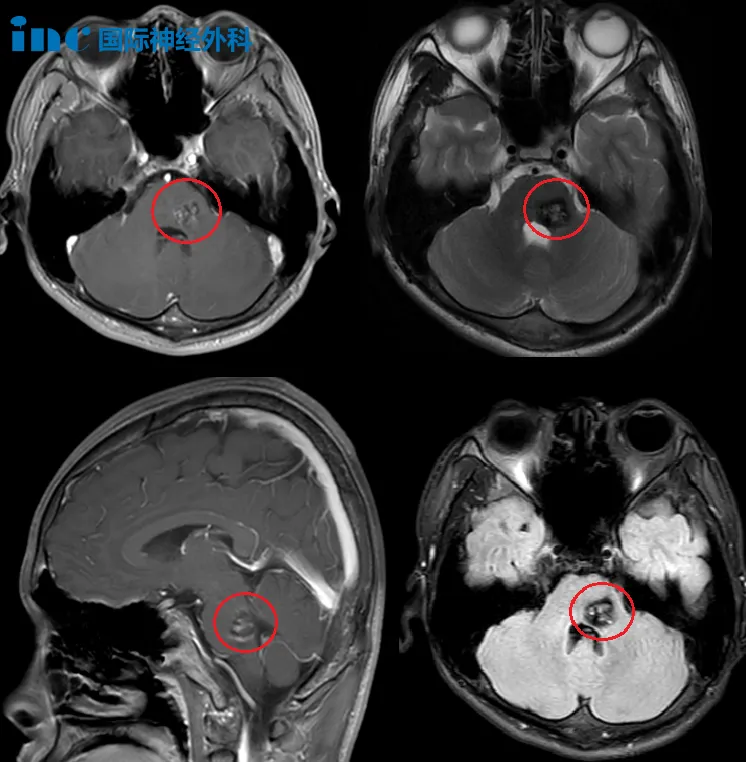
INC国际神经外科顾问团之德国Helmut Bertalanffy(巴特朗菲)教授倾20多年心力在手术“禁区”上的脑干海绵状血管瘤得到了的临床效果,小小的脑干上,根据肿瘤生长形态特点可以有十几种手术入路,若不是经验丰富(20余年300多台手术病例),何能“小中见大不同”?本文主要基于巴特朗菲教授的脑干海绵状血管瘤临床病例资料及发布的论文、专著整理,主要包括231例的中脑、脑桥、延髓海绵状血管瘤的影像学特点、手术时机及入路选择、总体临床效果,其中208例(90%)术后恢复良好以上。
脑干是人的生命中枢,脑干包括中脑、脑桥、延髓,脑干海绵状血管瘤是导致脑干出血,病人可出现肢体瘫痪、昏迷及生命风险。近数十年来,随着MRI、神经电生理监护以及神经导航的应用,手术已成为脑干海绵状血管瘤的治疗优选。
海绵状血管瘤占脑血管畸形的5%-10%,因血管造影呈阴性,又称为隐匿性血管畸形。海绵状血管瘤在颅内并不多见,发生率仅0.4%-0.6%,脑干海绵状血管瘤占颅内海绵状血管瘤的20%-30%,其中又以发生于脑桥的海绵状血管瘤较多(57%),其次则为中脑(14%),较少为延髓(5%)。多见于20-40岁的中青年人,平均发病年龄约37岁,女性多于男性。由于脑干内密集颅神经核团、上行及下行纤维束以及网状纤维,较小的病变即可导致严重且复杂的症状。
中脑病变可因出血阻塞中脑导水管而导致头痛、呕吐及意识障碍;脑桥病变可影响等Ⅴ、Ⅵ及Ⅶ对颅神经核团,出现面部感觉障碍、眼球外展障碍及面瘫;延髓病变则可导致呼吸、循环障碍,顽固性呃逆及胃肠道出血。
手术适应症及手术时机的选择
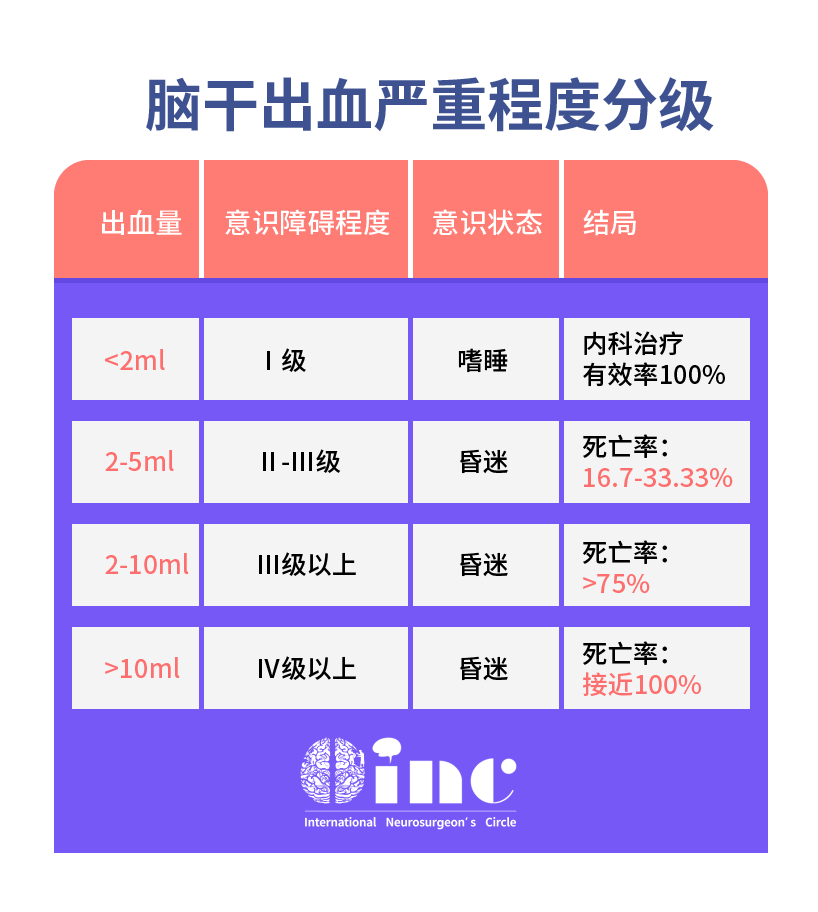
脑干海绵状血管瘤一次出血率仅为0.6%-1.1%,而再次出血率则可高达30%-60%;而且每出血一次,再次出血间隔缩短;每出血一次,患者症状呈进行性加重,而神经系统症状能够恢复的可能性越小。因此,脑干海绵状血管瘤的自然病史提示及时正确的处理以防止再出血较为关键,而及时的手术治疗对好转患者预后具有重要作用。德国巴特朗菲教授综合他的231台手术经验,对脑干海绵状血管瘤手术治疗要点总结如下:

1、临床症状严重提示有手术指征;
2、偶然发现的(静态的,无临床表现,无出血)海绵状血管瘤暂时不需要手术治疗;
3、在进展恶化快的病人中,紧急手术切除肿瘤是有益的;
4、有很多手术入路是可以选择的,但较短到达肿瘤的手术路径并不是前沿的手术入路选择;
5、大于90%的患者愈后很好;
6、再发出血的患者应该再次手术
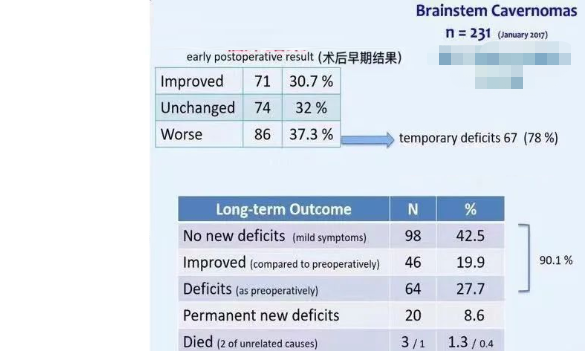
巴教授对这些病例的手术切除肿瘤临床结果
手术入路、脑干皮层切口及手术技巧
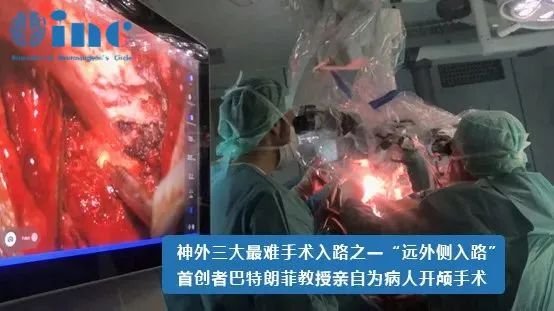
巴特朗菲教授认为,脑干海绵状血管瘤手术治疗原则为尽可能全切除病变以及尽可能地保护正常脑干组织,为此,根据肿瘤生长的具体位置和形态特点选择正确的手术入路及顺利的脑干安,全区切口的选择以及恰当的手术技巧、手术辅助设施的应用尤为重要。
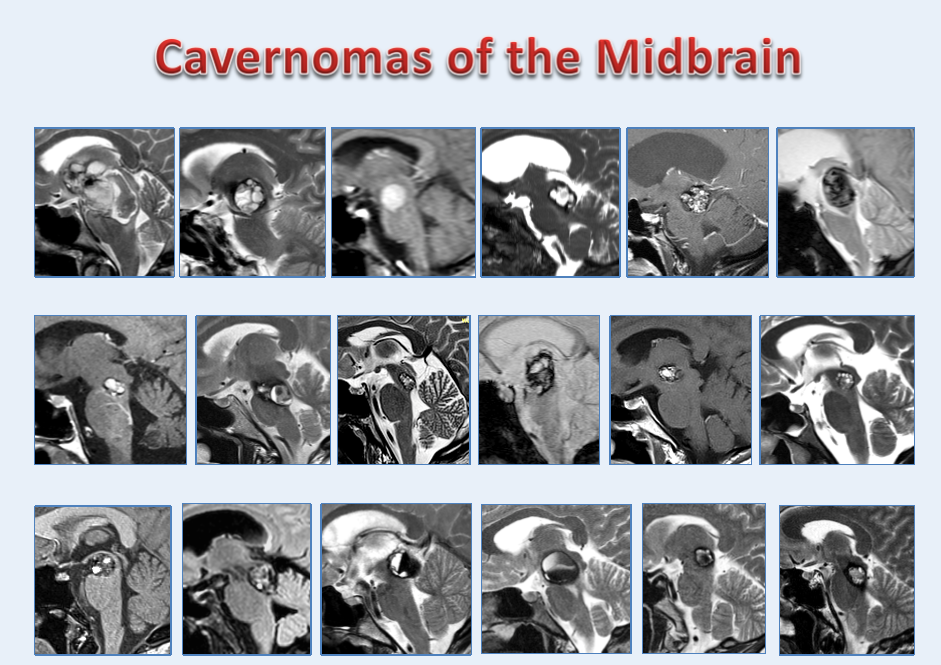
中脑海绵状血管瘤的不同生长形态特征(巴教授发于医学期刊的手术病例)
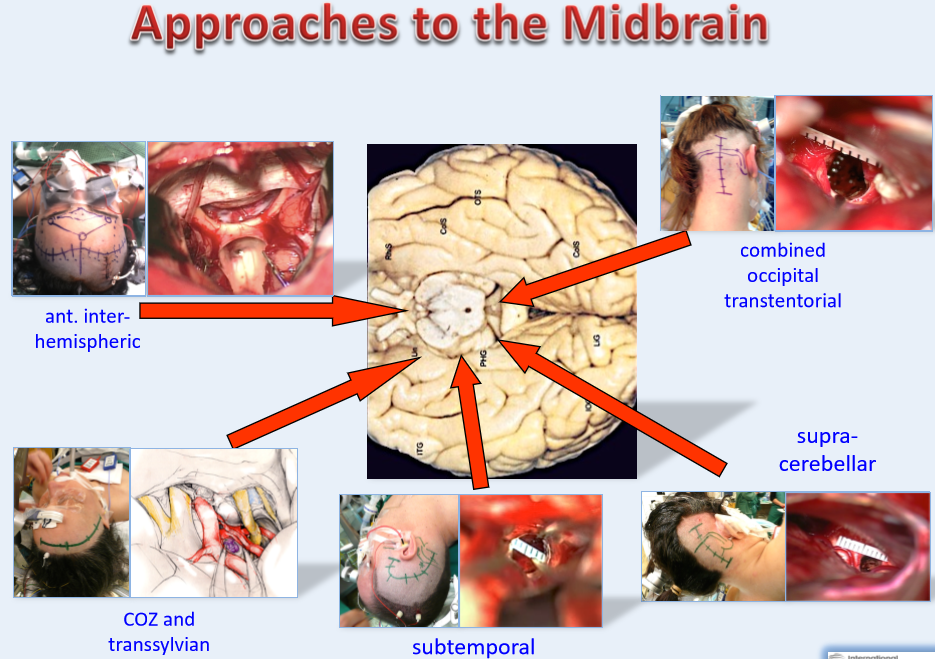
同样是脑干中脑海绵状血管瘤,瘤体的位置和形态不一致,手术入路的选择完全不同,可选择有前纵裂入路、眶颧经外侧裂池入路、颞下入路、小脑上入路、枕骨经天幕入路,具体的手术入路要根据每个患者的具体情况及主刀医生的医学知识及经验而具体制定。
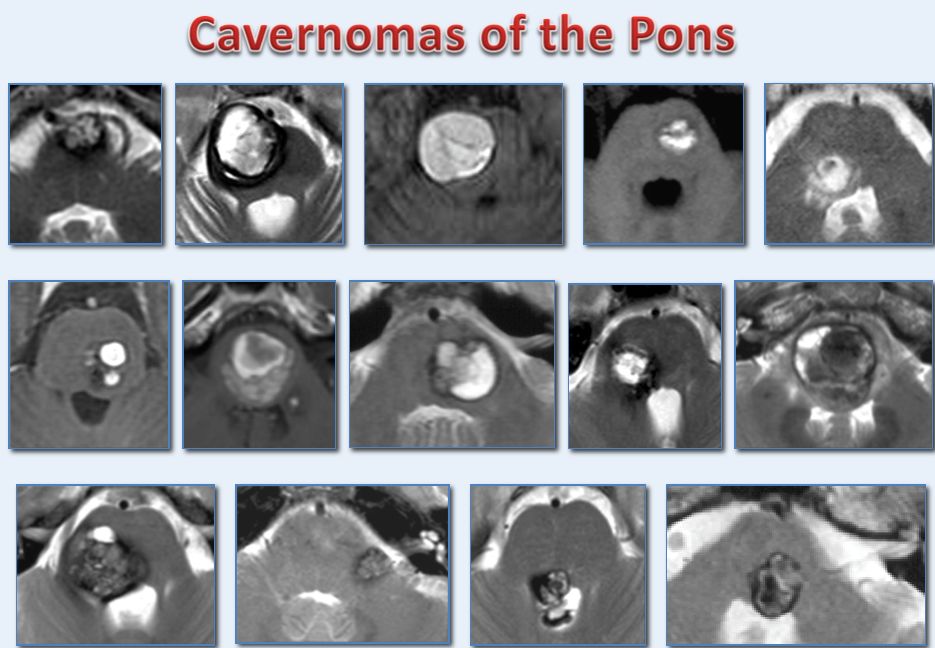
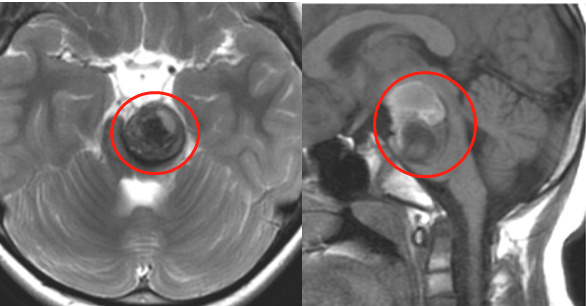
脑干脑桥海绵状血管瘤的影像学表现(巴教授发于医学期刊的手术病例)
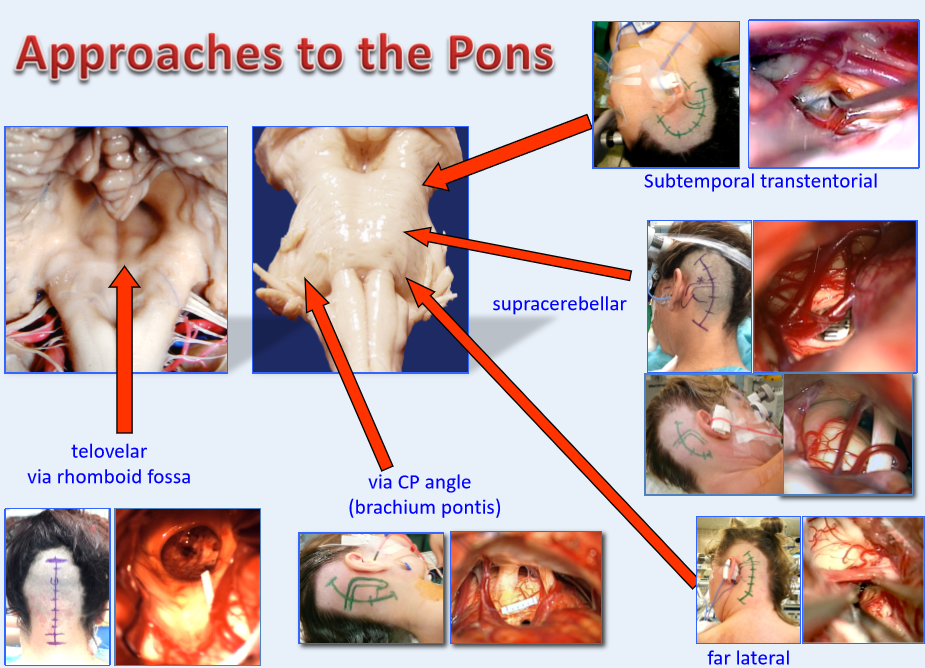
脑干脑桥海绵状血管瘤的手术入路依据肿瘤具体形态特点可以选择如下入路:经髓帆入路、经桥脑臂入路、远外侧入路、小脑上外侧入路、颞下经天幕入路,具体的手术入路要根据每个患者的具体情况及主刀医生的医学知识及经验而具体制定。
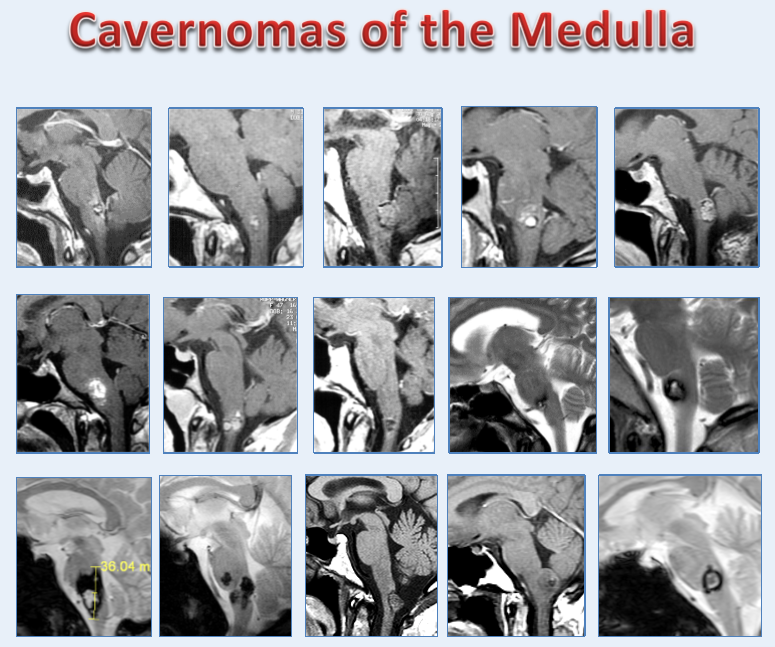
延髓海绵状血管瘤的不同生长形态(巴教授发于医学期刊的手术病例)
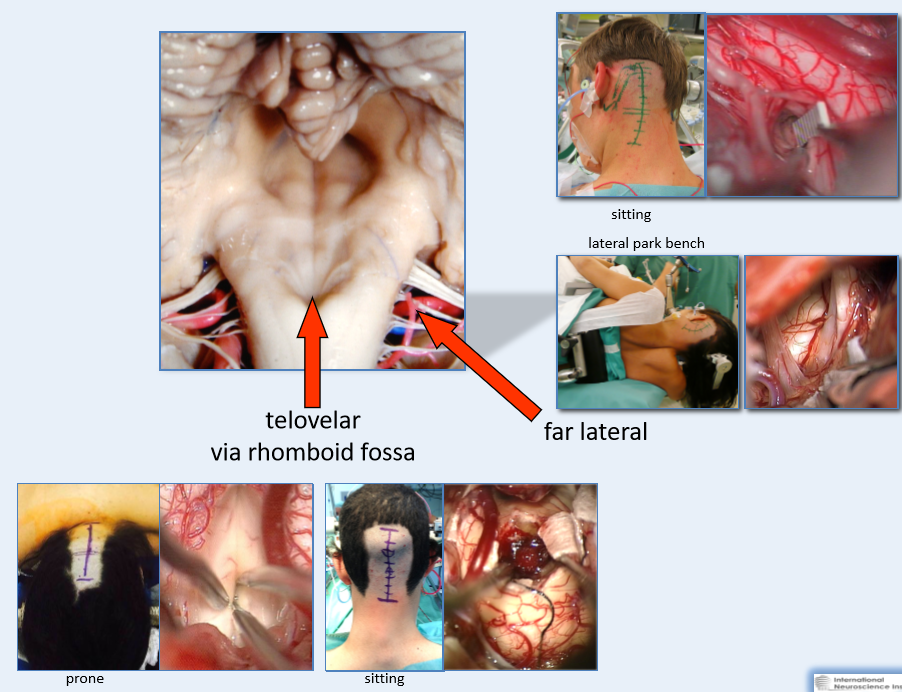
脑干延髓海绵状血管瘤的手术入依据肿瘤具体形态特点可以选择如下入路:经髓帆入路、远外侧入路,具体的手术入路要根据每个患者的具体情况及主刀医生的医学知识及经验而具体制定。
主要参考资料:
1.Yoshihito Tsuji,Souvik Kar,Helmut Bertalanffy.Microsurgical Management of Midbrain
2.Cavernous Malformations:Predictors of Outcome and Lesion Classification in 72
3.Patients.Operative Neurosurgery.2019.
4.Helmut Bertalanffy and Souvik Kar.Brainstem gliomas in Children.2019.
巴特朗菲教授相关案例阅读

 400-029-0925
400-029-0925