丘脑肿瘤手术入路选择
丘脑的深部位置及其邻近重要的神经和血管结构对愿意进行丘脑手术的外科医生来说是一个较大的挑战。虽然丘脑肿瘤的保守态度占据了文献的主导地位,但是手术后辅以辅助治疗仍然是丘脑肿瘤的优选方法,且需要选择具有丰富成功经验和高超技术的神经外科医生团队。
AIT=前半球间经胼胝体;CC=胼胝体;EOR=切除范围;GTR=完全切除;IC=内囊;IOS=术中超声;KPS=Karnofsky性能状态;m3VC=显微外科3VC;NTR=近全切;PeCSS=对侧小脑上松果体上中央区;PeST=中央区小脑上经幕;PITS=后半球间经小脑幕下;STR=次全切除术;TCi=经小脑;TCTV=经胼胝体经脑室;VPS=脑室-腹腔分流术;3T ioMR=术中3-T MRI;3VC=三脑室脑池造口(引流)术到达丘脑是一项艰巨的任务,因为几乎50%的丘脑表面在侧面被内囊(IC)所覆盖,而下丘脑和中脑的前部则被覆盖。因此,通过外侧皮质通路的手术入路损伤了雄辩的正常脑实质。尽管有这些数据,文献表明,跨皮质的方法被广泛采用损伤。但是丘脑表面相当大的一部分与池或脑室腔相邻,因此可以通过经小脑入路(TCi)或经胼胝体经脑室(TCTV)入路到达对正常脑实质的损害。清晰可识别的解剖标志物允许将这个表面分割成四个手术可触及的丘脑表面:侧脑室、帆膜、池和三脑室(图1)。丘脑内的大多数病变可以通过这些表面之一顺利到达。而这些表面中的每一个又可以通过以下一个或多个TCTV或TCi入路(图2):前半球间经胼胝体(AIT)、后半球间经小脑幕下(PITS)、中央区周围小脑上经小脑幕(pess)和中央区对侧小脑上松果体上(PeCSS)。侧脑室和帆膜表面较好通过AIT入路,池面较好通过PeST或PITS入路,三脑室面较好通过PeCSS入路。
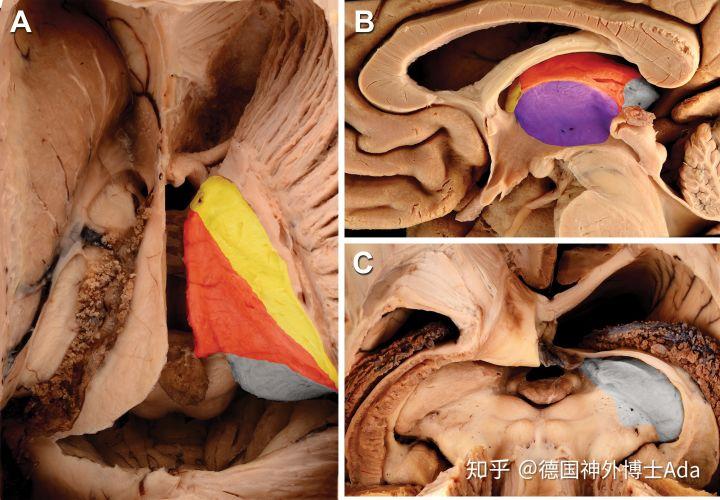
图1:丘脑游离面轮廓。红色表示帆膜表面;紫色表示三脑室表面;灰色表示池表面;黄色表示侧脑室表面。图片来源:World Neurosurgery, 97, Serra C, Türe U, Krayenbühl N, ?engül G, Ya?argil DCH, Ya?argil MG, Topographic classification of the thalamus surfaces related to microneurosurgery: a white matter fiber microdissection study, 438–452, Copyright 2017, with permission from Elsevier.

图2:说明可用的TCi和TCTV方法。右半球丘脑在上后内侧斜视图上呈橙色。左半球被切除了。侧脑室和三脑室呈蓝色。锥体束呈粉红色,从中央前回穿过IC(因此位于丘脑外侧)和大脑脚,向周围延伸。经小脑前外侧入路;经小脑前外侧入路(经小脑前外侧入路)。这些途径要么沿着大脑半球间裂,要么沿着横裂;也就是说,分别沿着镰或天幕走,这也如图所示。图片来源Uíur Türe。
丘脑肿瘤手术入路的选择
预先活检(立体定向)只适用于临床上高度怀疑淋巴瘤或病人的身体状况禁止手术。在全部其他情况下,手术的目的是尽可能地提高EOR。考虑到丘脑病变的少见性和每一位新患者所面临的不同挑战,在选择手术入路时没有教条的算法。需要灵活的态度和准备从一种方法平稳过渡到另一种方法。
如果肿瘤到达侧脑室表面,并且患者表现为脑室系统扩张,AIT入路是我们的优选。这种偏好背后有三个原因。首先,首先,如果脑室扩张,脑室内的解剖结构很容易识别,因此如果来自这种途径,手术的方向和可操作性会得到好转。丘脑脑室表面的解剖界限,是丘脑纹状体静脉和终纹,因为它们标志着IC的内侧界限(即切除的外侧界限),因此指导了切除。二,通过AIT transforaminal approach,m3VC通常可以在同一程序中完成。三,AIT允许ioUS和3T ioMR。对于病变未到达侧脑室表面的患者(如术前冠状位MRI序列所示),脑室较小,或所需的攻角太陡,不优选AIT入路,应考虑后路。
PITS是肿瘤向上或向下延伸的肿瘤的一种选择,这样脾脏(脾脏是胼胝体的一部分)就不会阻碍肿瘤的轨迹。如果不是这样,那么应该选择另一种方法,因为盲目牵引突出脾脏下方但大部分隐藏在脾脏下的病变是危险的,并且对大脑内静脉构成危险。我们不后路胼胝体切开术,原因有几个:一,它在解剖学上没有用处,因为它只能进入中间膜;二,很高的神经心理缺陷可能随之而来;三,它危及大脑内部静脉和两个穹窿。PITS方法有一些优点:它允许m3VC通过终板和3T ioMR。较后,它提供了一个公平的观点,在病人谁的损害向下推动它,特别是如果一个角度的光学使用。
丘脑胶质瘤生存期
一般经过手术切除,丘脑胶质瘤生存期一般多少呢?生命的长短,相信这是每个患者都关心的问题。相关文献对111例丘脑胶质瘤手术结果统计,其中低、高级别肿瘤患者的中位生存期分别为40个月和12个月。低度肿瘤患者1年和3年生存率分别为94.7%±3.6%和57.7%±8.1%,高于高级别肿瘤1年和3年生存率(43.2%±7.5%和6.8%±3.8%);P < 0.001)。与仅行部分切除或活检的患者相比,行全切除或次全切除患者的中位生存期更长(分别为28个月和12个月)。接受全/次全切除的高级别肿瘤患者的中位生存期比仅接受部分切除或活检及辅助治疗的患者长5.5个月(分别为14.5个月和9个月)。所以手术切除率是重要的,像在国际盛名神经外科专家巴特朗菲教授、William T. Couldwell教授、Sebastien Froelich教授、James T. Rutka教授等细致手术下,相信患者会得到更好的治疗,更长的生存期。
那么,国内胶质瘤等脑瘤患者如何得到以上国际神经外科专家的亲自咨询呢?幸运的是,这些国际盛名的神经外科专家,他们不仅限于本国患者的治疗,更是愿意救治全国际的病患。巴特朗菲教授、William T. Couldwell教授、Sebastien Froelich教授、James T. Rutka教授等国际盛名神经外科教授,他们都是INC国际神经外科医生集团旗下组织顾问团成员,而中国患者想要得到他们的咨询,仅需要通过INC中国上海代表处,就可以通过国际远程咨询得到他们的咨询意见,或咨询到他们的手术名额。
- 文章标题:丘脑肿瘤手术入路选择
- 更新时间:2022-03-01 11:19:47

 400-029-0925
400-029-0925



