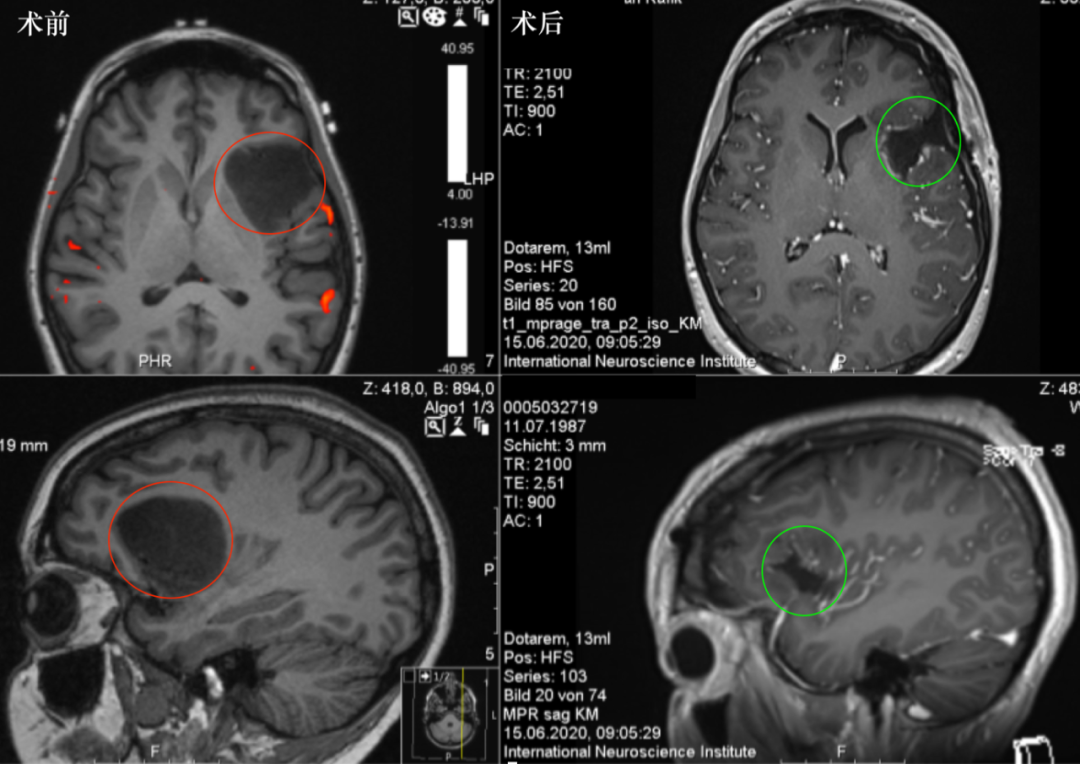
荧光引导技术在神经外科显微手术中的应用。
1历史沿革。
早在1948年,MOORE和PEYTON就报道了用荧光染料标记肿瘤组织,然后手术切除肿瘤。但当时大多数学者对此并没有给予足够的重视。近年来,随着大量临床前期研究和相关基础研究的发展,在临床胶质瘤治疗中推广了多种荧光显影药物。主要包括荧光素钠(fluoresceinsodium、FLS)、钕绿色(indocyangren、ICG)和5-氨基乙酰丙酸(5-aminolevulinicacid、5-ALA)。本文通过文献复习,总结了FLS在胶质瘤切除术中的临床应用和研究进展。
2原理
FLS是一种具有强黄绿色荧光的合成染料。FLS是一种非靶向示踪剂,不能进入肿瘤细胞或与其特异性结合。FLS分子量为376.27kd,通常不通过血脑屏障。由于胶质瘤和其他浸润性肿瘤(如转移性癌)在生长过程中侵入周围血管,在肿瘤细胞的损害作用下,血管内皮超微结构受损,血管壁通透性发生变化,血脑屏障受损,FLS分子可以通过并在肿瘤组织中积累。其独特的黄绿色荧光在波长560nm的光易于观察。借助神经外科显微镜,利用FLS的上述特点,可以很好地定位胶质瘤的组织边界,帮助确定顺利切除边缘。
3给药方法、剂量及时间。
FLS引起过敏等不良反应在临床工作中很少发现。目前国内只有3例报道FLS注射液在眼底血管造影中的应用引起不良反应:2002年,向方和张磊报道注射FLS注射液导致过敏性休克死亡1例;2012年,耿吉青和刘玲报道注射FLS后过敏性休克1例;2016年,吕玲等报道了1例FLS患者肝功能异常。目前国内还没有关于FLS在胶质瘤手术中引起不良反应的报道。出于顺利考虑,仍建议术前进行皮试,取0.05ml皮下注射FLS溶液,15min后观察是否有皮肤红肿等不良反应,确认无过敏反应后方可应用。
DILEK等2011年发表的研究结果指出,FLS的顺利剂量为8~10mg/kg,由于毒性低,剂量过高会增加不良反应的风险。FLS通过静脉给药需要的时间才能通过血脑屏障从血管中清除,使其尽可能只存在于肿瘤组织中。如果给药过早或剂量过小,会导致显影不足;给药过晚或剂量过大,会导致血管内积聚过多。术中血管受损后,会导致FLS溢出,影响术野。目前临床FLS的应用剂量不同,缺乏统一的用药规范和共识,这也是该技术的不足。
2013年,REY-DIOS和COHENGADOL在研究中使用了20mg/kg的大剂量术前静脉注射。国内很多学者致力于在小剂量FLS的指导下研究和推广胶质瘤切除术。2017年,王晓亮术前2h静脉注射1mg/kg。对于胶质瘤手术,小剂量FLS中静滴肿瘤具有良好的显影效果,也可以避免大剂量增加不良反应的风险;因此,建议在临床治疗中使用小剂量FLS(1mg/kg)。
临床应用4FLS。
FLS溶液本身独特的黄绿色荧光在波长560nm的光线下容易观察,在蓝光下显示醒目的绿色,在黄色光源下荧光显影的颜色会更清晰,可以通过切换普通白光和有色光源进行辅助观察。在蓝光下,从肿瘤组织中心到边界及周围水肿带,荧光强度降低,从强荧光逐渐减弱到无荧光。2015年,刘明等。在对29名脑胶质瘤患者的研究中,通过观察不同荧光强度部位的病理材料,发现黄色荧光区标本中含有大量的胶质瘤细胞,而正常脑组织不发光。强光和弱光区组织在手术过程中被去除,无荧光区域被终止。
2017年,李玲对303例胶质瘤患者进行了回顾性分析,发现在确保顺利的前提下,尽可能完全切除肿瘤对延长患者总生存期、提高生存质量起着至关重要的作用。2013年,SCHEBESCH研究了26例胶质瘤患者,并在手术中给予FLS3~4mg/kg。在波长560nm的黄色光源下,肿瘤边界明显,术中荧光强度保持良好,患者在治疗过程中没有严重不良反应。
2014年,ACERBI等报道20例恶性胶质瘤在FLS辅助下进行手术,根据荧光显影留下病理学。通过比较病理结果证实,灵敏度为94%,特异性为89.5%,肿瘤全切除率为80%。2015年,王德明等报道的一项研究将60例胶质瘤患者分为两组。观察组采用FLS指导手术治疗,对照组采用传统手术治疗。对比结果显示,观察组患者肿瘤全切除率明显高于对照组,手术持续时间和术后住院时间明显低于对照组,术后随访显示观察组复发率也低于对照组。
以上就是“神经外科显微手术”的全部内容。在2016年对40例胶质瘤患者的一项研究中,何浩也得出了类似的结果。FLS辅助技术可提高胶质瘤手术的切除率,缩短手术和住院时间,好转患者预后。因此,FLS引导胶质瘤切除术是一种实用、合适、相对顺利的方法。
- 文章标题:荧光引导技术在神经外科显微手术中的应用
- 更新时间:2022-01-14 11:38:53

 400-029-0925
400-029-0925