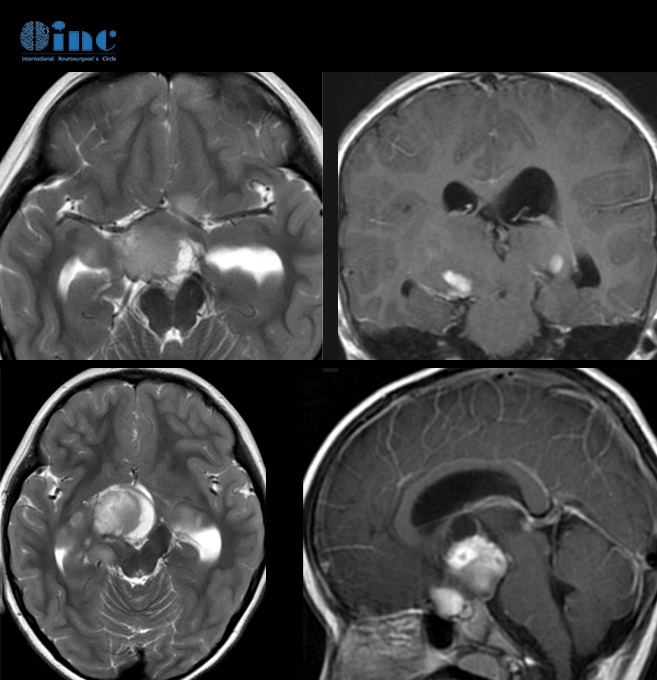
为了应对诊断算法的变化和各种大型临床试验的成熟结果的发表,欧洲神经肿瘤学协会(EANO)认识到有必要为弥漫性胶质瘤成年患者的诊断和管理提供更新的指南。通过这些循证指南,EANO工作组为弥漫性胶质瘤成人患者的诊断、治疗和随访提供了建议。诊断部分基于2016年更新的国际卫生组织中枢神经系统肿瘤分类,以及联盟随后提出的关于中枢神经系统肿瘤分类的分子和实用方法的建议,而不是正式的国际卫生组织(impact - now)。在治疗方面,我们根据较新临床试验的结果制定了建议,并为神经病理学和神经放射学评估提供了指导。在这些指南中,我们定义了手术、放疗和全身药物治疗等主要治疗方式的作用,包括目前的进展,并认识到应该避免不必要的干预和费用。本文件旨在成为参与弥漫性胶质瘤成年患者管理的人员的参考来源,为患者和照顾者,以及保健提供者。
成人弥漫性神经胶质瘤的诊断和治疗
关于治疗的一般建议
预后因素。更年轻的年龄和更好的诊断状态是与成年胶质瘤患者良好预后相关的主要治疗独自预后因素。此外,分子遗传因素,特别是1p/19q共缺失和IDH突变状态,过去在胶质瘤的分类中具有很强的预后价值,但自2016年以来,已成为疾病定义特征,因此不再是特定疾病亚型的预后。因此,在多数成年胶质瘤患者接受基于烷基化剂的化疗的时代,MGMT启动子甲基化状态已成为较重要的预后因素。
手术治疗。外科手术的治疗目标是在不影响神经功能的情况下,利用显微外科技术顺利可行地切除尽可能多的肿瘤组织。一些工具,包括手术导航系统住房功能性核磁共振扩散张量成像的数据集和术中磁共振成像,超声,功能监测和荧光技术的可视化肿瘤组织与5-ALA。在局部麻醉的清醒患者中,使用诱发电位、肌电图或脑图来监测和保存语言和认知能力,有助于在有语言表达的区域进行切除。由于弥漫性神经胶质瘤不能通过手术治愈,因此,预防可能危及独自性、降低生活质量(QOL)和增加额外并发症的风险比切除范围更重要。
由于手术而发生的神经功能障碍有时可以在术前评估。在不同情况下,预期的小的并发症可能被认为是可以接受的,但只有在一个完全的共同决策过程之后。还应告知患者及其护理人员,神经外科总是伴随着一些不可评估的风险。由于出现的手术并发症导致的术后缺陷是一个负面预后因素,可干扰进一步治疗,而健康相关的生活质量对患者及其照顾者是高度优先的。切除范围应在手术后24-48小时内通过MRI(或CT,如果MRI不可能)评估,没有或有对比;MRI应包括弥散加权序列以检测围手术期缺血。
放射治疗。放射治疗的目的是好转局部控制而不引起神经毒性。事实上,在上个世纪进行的几项早期临床试验中,放射治疗延缓了神经系统恶化并提高了生存率。放疗的时机、剂量和计划是由疾病亚型和预后因素决定的,包括年龄、KPS和残余肿瘤体积。放疗应在术后3 - 5周内开始,通常按每日1.8-2Gy分剂量给予50-60Gy。没有证据表明高剂量和低剂量对2级胶质瘤患者有额外的益处,对于高级别的WHO肿瘤。低分割放疗,较高的每部分剂量和较低的总剂量(例如,15×2.67Gy)适用于老年患者(65-70岁)和预后较差的患者(通常定义KPS为70)。
药物治疗。在对胶质瘤患者进行大多数药物治疗之前和治疗期间,需要血液学、肝脏和肾脏的实验室值在正常生理范围内,并排除主要的肺或心脏疾病或感染。大多数神经胶质瘤患者在病程的某一时刻接受烷基化药物化疗。
替莫唑胺是一种可穿透血脑屏障的口服DNA烷化剂,是胶质瘤治疗中较常用的药物。与替莫唑胺相比,亚硝基脲类烷基化药物,如洛莫司汀、卡莫司汀、尼莫司汀或福莫司汀,引起的是延迟性(4 ~ 6周)而不是早期(2 ~ 3周),而且更常见的是累积性白细胞减少和血小板减少。值得注意的是,后者可能需要中断治疗、减少剂量甚至停止治疗和考虑替代治疗。肺纤维化主要见于卡莫司汀,而洛莫司汀少见。洛莫司汀常与丙卡马嗪和长春新碱合用,称为PCV。在术后腔内植入卡莫司汀片对新诊断为3级或4级胶质瘤或复发性胶质母细胞瘤的患者提供了适度的OS获益;然而,在该方法的关键试验中,在WHO 3级肿瘤患者(目前已知大多数为idh突变)被排除在生存分析之外后,患者的预后在统计学上没有差异。贝伐单抗已被批准用于治疗复发性胶质母细胞瘤,在美国、加拿大、瑞士和其他几个欧盟以外的国家,但使用它并没有证明对OS有好处。接受系统治疗的胶质瘤患者应携带治疗记录,包括实验室结果和并发症和禁忌症信息,以便于随访,并在紧急情况下向医生提供信息。管理胶质瘤患者的临床中心应制定标准操作程序和指导,以规范化疗的应用,以及不良事件和治疗并发症的管理。
监测和后续评估。在没有组织学证实的情况下,观察等待策略有低估恶性肿瘤分级的风险,如果只使用神经影像学来确定,因此初次扫描间隔只有2-3个月。
相关资料信息来源:Doi:10.1038 / s41571-020-00447-z
- 文章标题:EANO关于成人弥漫性神经胶质瘤的诊断和治疗指南
- 更新时间:2021-03-11 09:30:28

 400-029-0925
400-029-0925