脑膜瘤是中枢神经系统肿瘤中较常见的良性肿瘤。然而,脑膜瘤在儿童和青少年中很少见,仅占全部中枢神经系统肿瘤的0.4-4.6%。那些位于脑实质内的更为少见,没有硬膜附着。
实质内脑膜瘤,也被认为是皮质下脑膜瘤的同一类型,被定义为位于脑实质内而没有硬脑膜附着的脑膜瘤,偶尔到达脑表面。据我们所知,文献中仅报道了18例儿童脑实质内脑膜瘤,其中大多数位于脑叶。
在这里,下文报告了一例儿童基底节区深部原发性脑实质内脑膜瘤。
案例报告
一名8岁男孩在本院就诊,主诉头痛及呕吐复发3个月。病人入院前在诊所看了医生,吃了些感冒药。症状暂时缓解,但1周前加重。
神经系统检查显示左肢视力受损,轻度轻瘫(肌力IV级)。CT(图1A,B)显示右侧基底节等密度高密度病变,延伸至鞍上池,大小4.0×4.4cm,周围有钙化。未见鞍区骨质增生(图1C)。磁共振成像(MRI)显示,大多数肿块病灶在T1加权、T2加权和液体衰减反转恢复图像上呈等强度,并伴有不均匀增强(图2A-E)。未发现脑膜尾征。弥散张量图像显示右侧锥体束部分损害。
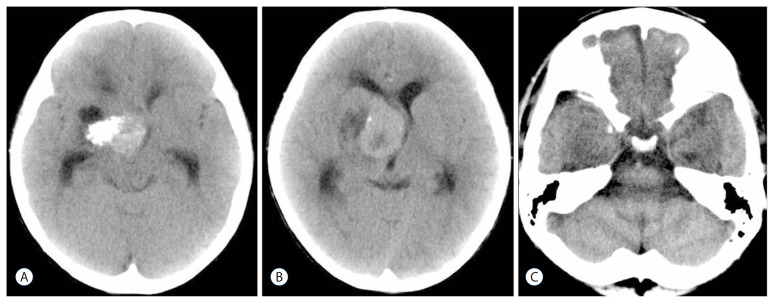
图1:CT显示肿块内钙化、坏死、囊性形成病变(A、B)。未观察到骨质增生或骨吸收(C)。
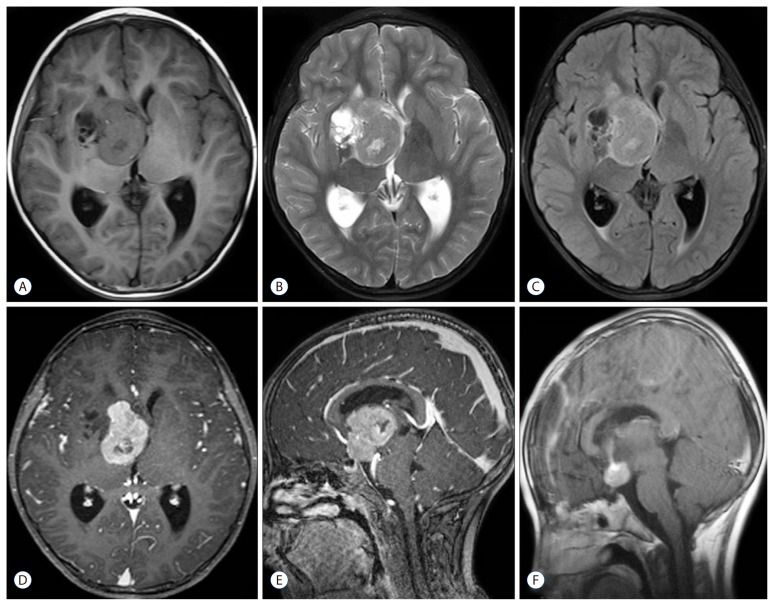
图2:MRI显示右侧基底节有一个肿块,由实性和囊性两部分组成。实体部分在T1加权像(A)、T2加权像(B)和FLAIR(C)上显示等信号,并伴有不均匀增强(D和E);囊性部分在T1加权像(A)和FLAIR(C)上显示低信号,在T2加权像(B)上显示高信号,而不伴有壁部增强(D和E)。肿瘤下缘与鞍背硬脑膜接触,但未见硬脑膜尾征(E)。术后MRI显示肿瘤大部分已切除,剩余部分脱离鞍背(F)。手术区也有硬膜下积液(F)。FLAIR:纤体反转恢复时的液体,MRI:磁共振成像。
在术中导航引导下,采用经皮质(通过右额中回)入路探查病变。没有硬膜附着,但肿瘤与大脑前动脉(ACA)紧密附着。小血管提供了肿瘤的前部,实现了次全切除。
患者术后出现短暂的视力受损加重和对侧肢体无力,经3个月随访后明显缓解。术后核磁共振显示大部分肿瘤已被切除,剩余部分已从鞍背脱落(图2F)。
基底节脑膜瘤的管理和预后
文献中提到的19例基底节脑膜瘤中,全切除15例(78.9%)。1例因脑干病变残留70%。另一位病人接受了次全切除,但没有说明原因。Kotecha等人的研究表明,初次手术切除的范围是儿童脑膜瘤较重要的独自预后因素,而预先放疗没有获得任何益处。因此,GTR是治疗的选择。在我们的病例中,由于儿童血供丰富,与ACA粘连紧密,对失血的耐受性较低,所以进行了次全切除STR。
Zhang等人和Starshak对恶性脑膜瘤患者进行了术后放疗。然而,术后放疗是有争议的。有些人认为脑膜瘤可能是由辐射引起的。也有人认为辅助放疗可能延缓恶性脑膜瘤的复发或残留脑膜瘤的进展。本病例因不典型脑膜瘤及残留肿瘤生长而接受术后放射治疗。
儿童脑实质内脑膜瘤一般为良性(n=11,64.7%)。脑实质内非典型脑膜瘤较早出现在张的研究中2)。在我们的病人,病变也证明是非典型脑膜瘤(国际卫生组织二)。
根据切除程度、病理分级、肿瘤部位及与神经纤维瘤病的关系,儿童预后比成人差。GTR和STR的10年复发率分别为33%和82%。因此,Kotecha等人建议,对于GTR或STR患者,至少每三个月随访一次,随访时间为10年,随访时间为终生。
结论:
对于基底节延伸至鞍上区的病变,硬膜附着缺失是鉴别脑实质内脑膜瘤与鞍结节、床突、蝶翼及海绵窦脑膜瘤的重要影像学特征。排除胶质瘤、淋巴瘤、生殖细胞瘤和其他常见病变时,应考虑脑实质内脑膜瘤。本文一次报道儿童基底节区脑实质内不典型脑膜瘤,在鉴别诊断中应重点强调这一点,以帮助患者选择优选治疗方法或避免延误治疗。
- 文章标题:8岁儿童患少见基底节区脑膜瘤怎么办?
- 更新时间:2021-02-01 17:16:11

 400-029-0925
400-029-0925