成人髓母细胞瘤是什么?
髓母细胞瘤是一种恶性原发性脑肿瘤,通常位于后颅窝。大多数髓母细胞瘤患者是儿童,但青少年和成人也可能出现这种小脑肿瘤。由于成人髓母细胞瘤是一种较其少见的疾病,大多数研究涉及年轻患者,是分子特征和治疗方案的研究。髓母细胞瘤是儿童中一种众所周知的肿瘤,已经进行了大量的研究以了解该肿瘤背后的分子生物学和分子亚群以及信号通路。
全部这些知识导致了对儿童的治疗方案和对选择的患者的靶向治疗方法的可能性。由于成人髓母细胞瘤患者数量有限,缺乏数据和随机试验,这些患者有时在儿科试验中接受治疗。另一方面,已发表的数据表明儿童和成人髓母细胞瘤在肿瘤生物学、治疗策略和结果评估方面存在重要差异。
髓母细胞瘤在全部年龄组中的发病率估计约为每年百万分之一点五,全部原始胚胎肿瘤的发病率估计约为每年百万分之二。成人的发病率约为每年百万分之0.6。成人患者中1.5%的后颅窝开颅手术是为了髓母细胞瘤,并且对于全部胚胎肿瘤,男性和女性之间的离散度约为1.5/1。
根据SEER-register,不同文化背景的患者之间髓母细胞瘤的发病率略有差异,肤色白皙的成年人更有可能患髓母细胞瘤。大多数成人髓母细胞瘤患者似乎在20-40岁之间被诊断出。

髓母细胞瘤临床表现
髓母细胞瘤患者的病史长度通常只有几周,从出现症状到入院。许多髓母细胞瘤患者入院时有颅内压迹象,包括因后颅窝肿瘤引起的脑积水引起的头痛、恶心或意识障碍。此外,小脑肿块病变可导致眩晕、协调障碍、共济失调或脑神经麻痹,从而导致视觉异常、动眼神经障碍和眼球震颤。
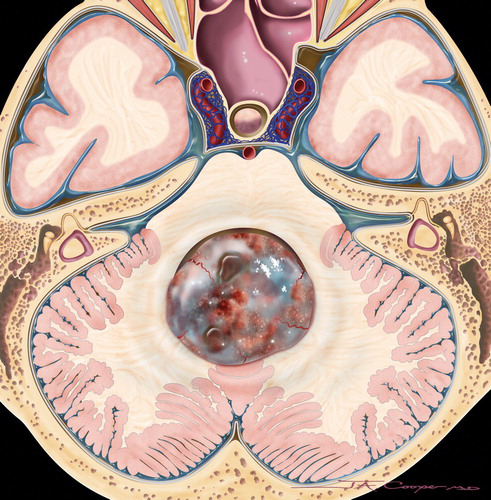
髓母细胞瘤诊断和分期
作为一诊断程序,通常进行头颅CT扫描。在髓母细胞瘤患者的情况下,肿瘤块在CT扫描上通常表现为高密度。进一步的诊断检查应在初步证明小脑肿瘤后进行。这些包括脑部MRI和脊柱MRI,因为髓母细胞瘤倾向于沿着脊柱轴播散转移。应进行脑脊液细胞学检查,以检测肿瘤的软脑膜扩散。这通常在减瘤手术后进行,以避免小脑疝出。
儿童髓母细胞瘤起源于蚓部,通常位于小脑中线6].与此肿瘤位置相反,成人髓母细胞瘤也可见于小脑半球。
在磁共振成像中,髓母细胞瘤通常表现为边缘清晰的强化肿瘤,有时表现为弥漫性强化摄取。在T1加权序列中,髓母细胞瘤与小脑组织相比是典型的等信号或低信号。在T2加权像(T2WI)中,髓母细胞瘤表现为混杂信号。在一个系列中,典型和间变性髓母细胞瘤在T2WI上呈高信号。结缔组织增生和髓母细胞瘤的广泛结节在T2WI上呈等信号。
在弥散加权成像(DWI)中,髓母细胞瘤显示弥散受限,DWI可能有助于排除其他肿瘤实体作为鉴别诊断。囊性肿瘤成分可在全部髓母细胞瘤亚型中发现,而钙化和出血是不太常见的特征。磁共振成像结果来自参加NOA-07试验的患者揭示出血、脑积水和脑室内转移是识别成人WNT激活的髓母细胞瘤的敏感参数。
Chang等人开发了一种基于局部肿瘤范围和转移的髓母细胞瘤分期系统。这一历史性的分期系统来自于其他肿瘤实体的TNM系统,其中T期描述局部肿瘤浸润(T1-T4),M期描述转移播散、脑脊液侵犯和远处转移的程度(M0-M4)。
在成年患者中,根据T分期,可能存在预后相关性。
Chang分类现在具有历史价值,髓母细胞瘤根据世卫组织和分子特征进行分类,这将在下面讨论。
髓母细胞瘤的鉴别诊断包括小脑肿瘤性病变,如室管膜瘤、血管母细胞瘤、前庭神经鞘瘤、胶质母细胞瘤、脉络丛乳头状瘤、小脑淋巴瘤和系统性肿瘤的小脑转移。
髓母细胞瘤外科手术
由于后颅窝肿瘤可导致急性脑积水和扁桃体疝,围手术期应在重症监护室对患者进行监护36].在患者出现脑积水和意识控制等临床症状的情况下,明智的做法是将脑室外引流管放入侧脑室,以小心减轻颅内压。
进行肿瘤切除是为了获得用于组织病理学检查、分子分类和诊断的肿瘤组织。成人患者肿瘤全切除术的预后价值尚不明确。然而,指南建议尽可能进行肿瘤全切除术和Call等人发现了对接受大块肿瘤切除的患者的预后益处。数据显示残余肿瘤和T分期之间的相关性,表明后颅窝较大肿瘤块的完全和根治性切除通常是不可能的,因为神经外科医生试图将患者顺利和神经学结果保持在可接受的水平。
如果并发症的风险是可接受的,并且患者的功能结果是良好的,则应该实现不留残余肿瘤。肿瘤全切除术也有助于降低颅内压、脑干压力和脑积水。因此,大体肿瘤切除治疗由肿瘤引起的症状。
髓母细胞瘤的手术通常采用中线幕下开颅术,采用神经导航系统在坐位或侧卧位进行。患者的体位不影响小脑肿瘤切除术的手术成功率。需要注意体位相关的并发症,如坐位时的空气栓塞。似乎没有不同的患者相关的空气栓塞风险因素,半坐式患者体位似乎不影响后颅窝手术的并发症发生率。其他分析甚至显示,除了半坐位的空气栓塞之外,更少的手术并发症,如出血。
术中监测可用于幕下病变,为术后缺陷提供良好的阴性评估值。幕下显微手术的监测通常包括体感诱发电位和运动诱发电位。斯洛特等人介绍了一组305例接受后颅窝开颅术的患者,术中监测颅神经和体感诱发电位/运动诱发电位。
作者发现了术中不同位置病变信号改变的证据,如脑干和中线病变,而小脑半球内的肿瘤手术在术后神经后遗症方面似乎更顺利。在未来,神经监测和动态标测工具的进一步发展可能会增加顺利切除率,降低患者术后功能障碍的发生率。
枕下中线开颅术和肿瘤切除术的并发症包括出血、脑积水、下颅神经麻痹、共济失调、视力障碍和吞咽困难。
术中肿瘤荧光(5-氨基乙酰丙酸)是神经胶质瘤手术中的既定方法,术中荧光血管造影术(吲哚青绿)是神经血管手术的常规使用方法。然而,两者都没有广泛用于非神经胶质肿瘤的切除。在胶质母细胞瘤切除中,5-氨基乙酰丙酸引导的手术已经成为提高肿瘤切除率的标准方法。已经有发表的病例系列和病例报告试图在髓母细胞瘤手术中采用术中荧光,但是没有术中荧光的常规应用。
在试管内研究表明髓母细胞瘤细胞系的荧光可能弱于胶质母细胞瘤细胞。出版在活生物体内试验表明由髓母细胞瘤细胞引起的荧光太不一致,在报道的病例系列中只有20-25%的肿瘤显示足够的荧光来帮助神经外科医生进行更好的肿瘤切除。
术中MRI也常用于切除神经胶质肿瘤,如果可能的话。随着术中MRI的使用,神经胶质肿瘤的全肿瘤切除率提高。数据也证明了术中MRI对儿童肿瘤和后颅窝肿瘤的优势[58,59].然而,关于术中MRI的数据,是关于髓母细胞瘤切除术的数据还很缺乏,但是在肿瘤切除术中进行术中成像对于提高手术质量和患者顺利性似乎是明智的。另一方面,术中成像需要大量的知识,延长了麻醉时间,并增加了患者在手术室中的时间。
一些患者需要脑脊液分流,因为小脑肿瘤会导致脑积水。如果可能,进行三脑室造瘘术可能是明智的。如果患者需要脑室-腹腔分流术,由于肿瘤细胞通过脑脊液分流播散,将会增加腹膜转移的风险。在一个儿科队列中,大约20%的患者需要脑脊液分流。对于有后颅窝损伤的成年患者,术前存在脑积水是肿瘤切除术后分流依赖的一个危险因素。
应在手术后48小时内进行术后头颅MRI,记录切除范围并显示出血或其他并发症。在某些情况下,如果超过1.5厘米,可能会考虑进行二次手术2一次手术后残留肿瘤的比例。对儿童髓母细胞瘤的研究发现,残余肿瘤大于1.5厘米具有阴性预后价值2关于术后成像。当研究髓母细胞瘤的分子亚群时,全切除或接近全切除仅与4组患者的较好结果相关。
在成年患者中,切除的程度影响患者的总体存活率。
在对后颅窝肿瘤进行重复显微外科手术的病例中,没有发现因二次开颅手术而增加发病率或死亡率的统计学风险。
以上就是“髓母细胞瘤能治愈吗?临床表现”的全部内容,想要了解更多“髓母细胞瘤能治愈吗”相关问题,请拔打4000290925咨询我们,INC国际神经外科医生集团聚集10余位国际神经外科专家,致力于中外神经外科学术交流,为神经外科疑难手术案例提供国际前沿远程咨询意见和手术方案。
- 文章标题:髓母细胞瘤能治愈吗?临床表现
- 更新时间:2022-11-25 15:43:25

 400-029-0925
400-029-0925