丘脑肿瘤占全部儿童脑肿瘤的15%,但对儿童神经外科医生来说,这是一个难以克服的诊断和手术挑战。单侧病变可以是离散的,可以进行手术切除。另一方面,双侧丘脑肿瘤是一种独特的肿瘤实体。随着现代影像学和外科技术的进步,以及分子诊断的出现,人们对这些肿瘤有了更好的认识。现在大多数神经外科医生认为全部的丘脑肿瘤都应该经过组织学验证并尝试根治性切除,特别是对于低级别肿瘤的患者。
丘脑胶质瘤的影像学研究
磁共振成像(MRI)已经成为鉴别和分类颅内肿瘤的标准诊断工具。非肿瘤性疾病的排除并不总是可能的:血管疾病(动脉和静脉阻塞)、感染性或炎性疾病、代谢/线粒体过程,甚至与丘脑肿瘤相似的畸形,因此需要对成像结果进行护理审查。
对于丘脑肿瘤,检查肿瘤边缘和病变范围至关重要。边界清楚,边缘清晰的病变需与边界不清楚的浸润性肿瘤分开,这些肿瘤通常在肿瘤体积和所产生的肿块效应之间存在差异。浸润可能涉及脑柄和丘脑下结构,内囊的后肢以及心室室间隔(特别是生殖细胞肿瘤,淋巴瘤,在某些情况下还包括恶性星形细胞瘤)。还应仔细检查对侧丘脑和基底神经节,以排除多灶性/多中心性肿瘤,并在对比增强显像时植入CSF。
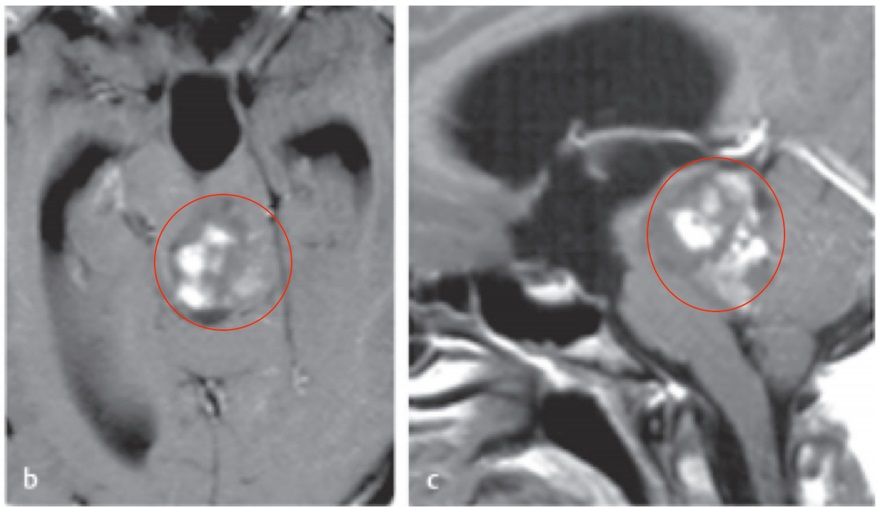
上皮型星形细胞瘤通常表现为边界清楚的病灶,边缘尖锐,通常以实性为主,有或没有小囊性区域(图1)。实心部分通常在T2加权成像上是高强度的,在T1成像上是微弱的,在注入对比剂后亮度增强。钙化并不少见,肿瘤内出血也是如此。

图1。毛细胞星形细胞瘤-典型的丘脑毛细胞星形细胞瘤,有囊性和实性成分,边缘清晰,明显增强
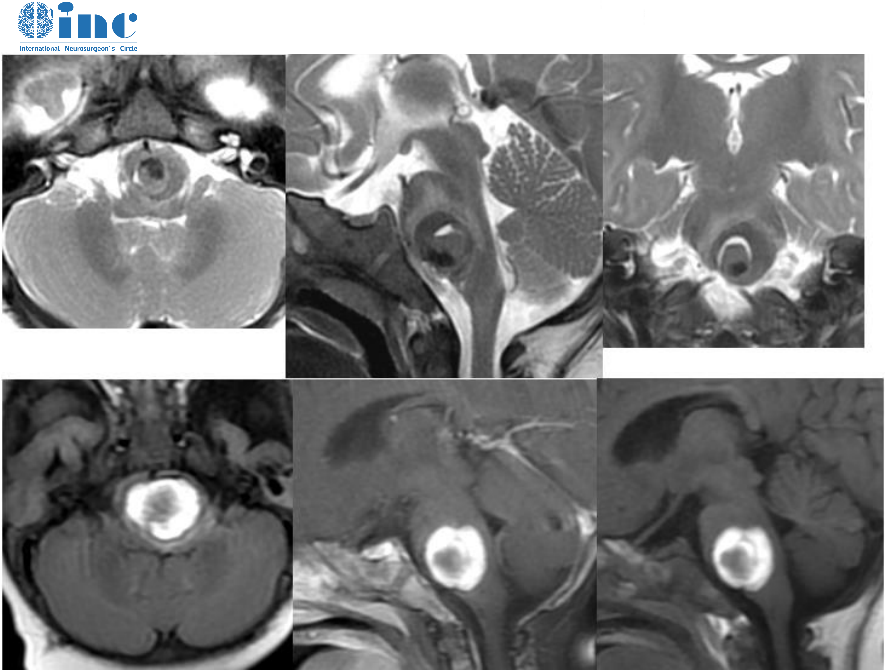
弥漫性星形细胞瘤(间变性或非间变性)是儿童较常见的丘脑肿瘤(图2)。较低级别的病变在T2成像上显示弥漫性增加的信号,而T1低强度的持续性不那么突出,并且没有增强对比度。尽管缺乏仔细的检查反转恢复顺序通常可发现边缘浸润,但通常缺乏周周水肿。另一方面,由于细胞和血管的可变性,较高级别或间变性病变表现出可变的T1和T2信号不均匀性,这也导致可变的,不规则的对比增强。通常还会出现广泛的水肿,在IV级病变的情况下,通常可以看到明显的坏死。少突胶质细胞瘤在儿童中很少见,但在新生时表现为外切的,异质性病变,较典型的是钙化区域(图3)。

图2。位于丘脑后部的间变性星形细胞瘤

图3。丘脑少突胶质细胞瘤-典型的丘脑少突胶质细胞瘤并伴有肿瘤内钙化
丘脑胶质瘤的影像学分类:四个模式
一般来说,Colosimmo等人描述了丘脑肿瘤的四种影像学模式,以帮助制定鉴别诊断:
通常Colosimmo等。描述了在丘脑肿瘤中观察到的四种成像模式,以帮助制定鉴别诊断(Colosimo et al。2002):
模式一
•这些特征强烈提示弥漫性非变性星形细胞瘤。但是,当广泛浸润时,应怀疑发育不全。
模式二
•在各种预后不同的肿瘤中都会遇到这种模式,但可以进一步将其分为以下几类:
–明确的边距和均一的对比度增强区域–
毛细胞星形细胞瘤或较少见的神经节胶质瘤
–边缘模糊,浸润性增强,斑片状对比度增强–间变性星形细胞瘤
–伴发坏死,出血和广泛水肿– IV级星形细胞瘤(多形胶质母细胞瘤)或婴儿ATRT
模式三
•这些特征是卵形神经胶质瘤的典型特征,尽管不能排除混合性少突胶质细胞瘤。
模式四
•即使不涉及松果体区域,这种模式也强烈暗示着生殖细胞肿瘤的诊断。
相关参考资料来源:James T. Rutka. Thalamic Gliomas. 2018
- 文章标题:丘脑胶质瘤的影像学研究与分类
- 更新时间:2021-06-07 10:12:07

 400-029-0925
400-029-0925