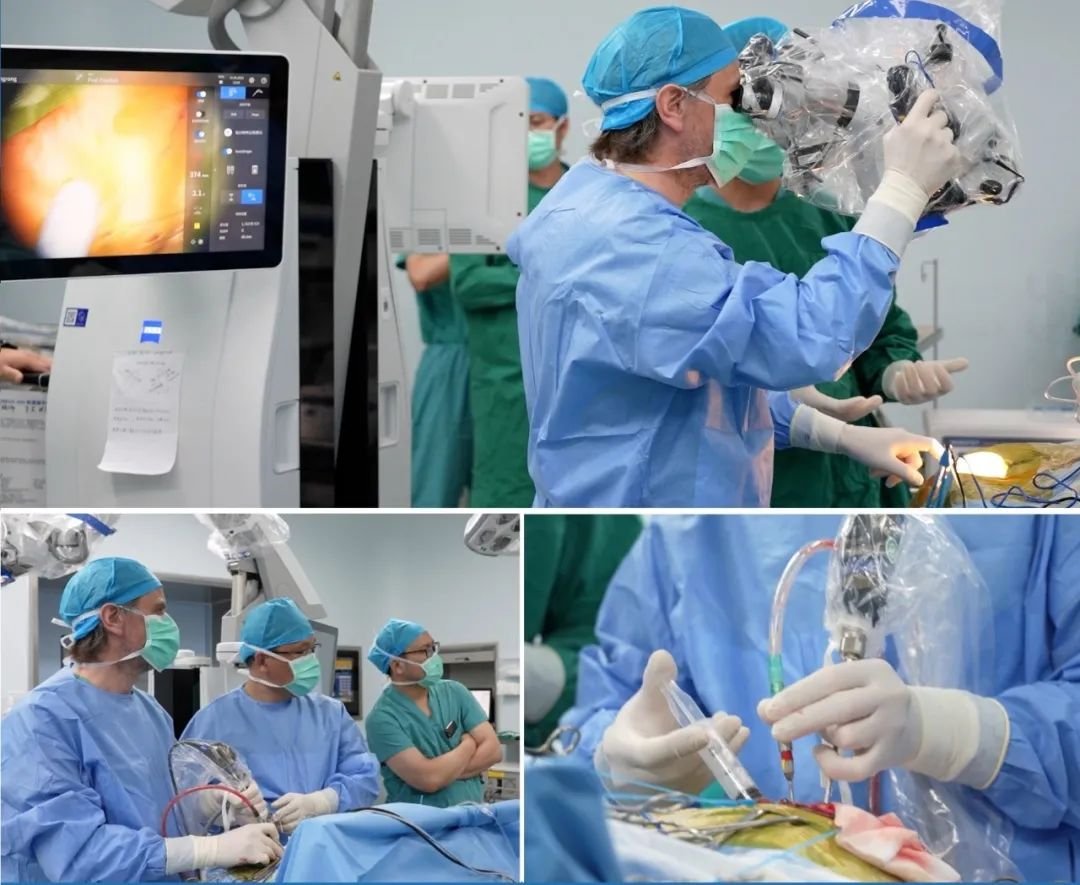
INC世界神经外科顾问团成员、世界神经外科联合会(WFNS)颅底手术委员会前主席法国Sebastien Froelich教授在本视频中展示了一例内镜辅助下对侧额下入路安全切除视神经管脑膜瘤、术后视力得到改善的经典案例。
在经鼻入路神经内镜手术过程中,大多数中国神经外科医生都是用左手手持神经内镜,右手手持操作器械,如吸引器,刮匙,双较电凝等。如果需要细致操作,可能需要助手帮助拿着吸引器或神经内镜,甚至双人四手操作。由于鼻腔空间有限,如果助手操作不熟练或配合不默契,经常会出现鼻腔内器械“打架”等情况。
Froelich教授提出的“筷子技术chopsticks technique”,可以让术者同时操作“内镜、吸引器、三个器械”,做到“人镜合一”,解决了手术过程中存在的配合问题,也很大程度上提高了手术效果和准确度。
“筷子技术”即手术者左手同时持镜和吸引器,形似持筷状,右手使用其他器械进行操作,如此,原本需要两人操作的仪器,现在只需要一个人来操作。其特点是易掌握、可进行多种操作(包括磨除、电凝止血、吸住牵引组织后以便另一手剪刀剪断等)、持续精准吸引,鼻腔处理阶段无烟、无血,可以保持术野更加干净,提高手术的安全性。

Froelich教授“筷子手法”展示
简要病史:2005年,75岁的法国女士因右侧海绵窦脑膜瘤进行了一次开颅手术。2016年,左侧视力进行性下降,检查视力结果左侧视力4.6(右侧5.0),左侧视神经管内侧病变均匀增强,还报告翼点空化是由颞肌萎缩引起的。诊断确定脑膜瘤位于视神经管的中下侧(图1),导致了视力严重恶化。
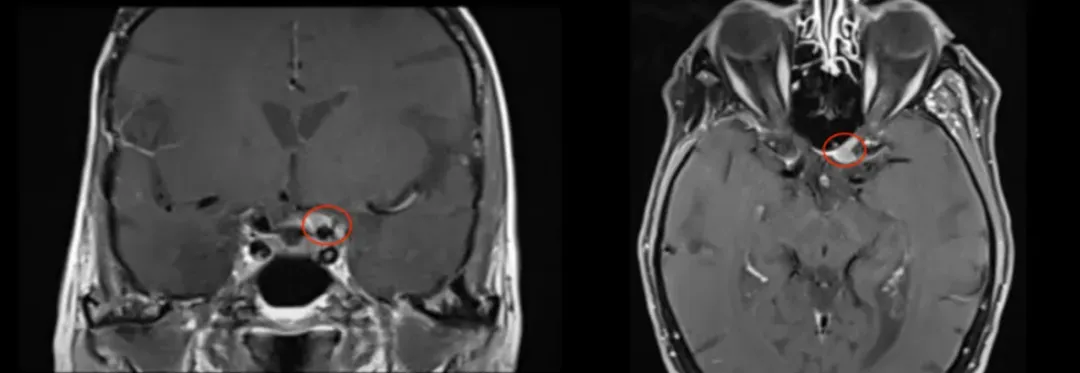
图1:术前MRI
手术团队:世界颅底前主席Froelich教授及团队
手术地点:法国Lariboisiere医院
手术方式:内镜辅助下右额下入路肿瘤全切术(图2)
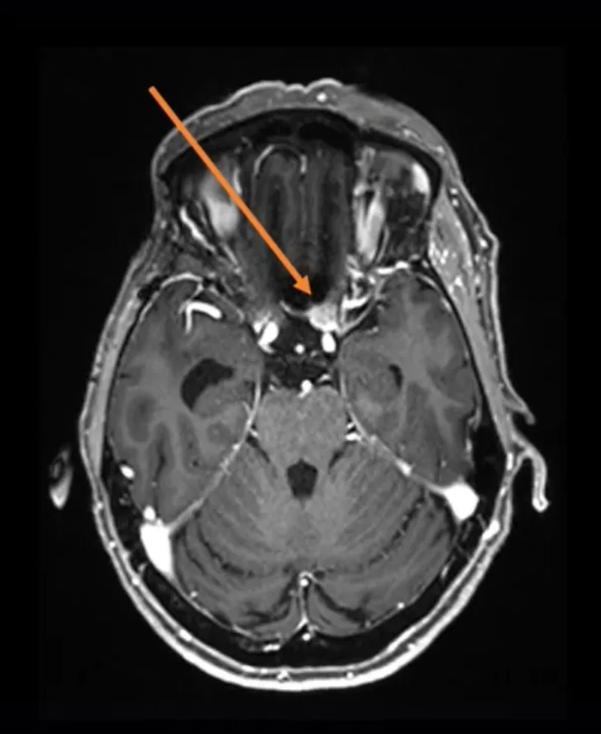
图2:手术入路,右额下入路(入路方向大致如图)
手术过程
手术过程:第一阶段,通过钻取蝶缘和内侧视神经管进行视神经减压术,为后续手术做准备。
第二阶段,经额下入路(图3)为对侧交叉沟和视神经提供绝佳手术通道,可以保障安全切除肿瘤(图4)。
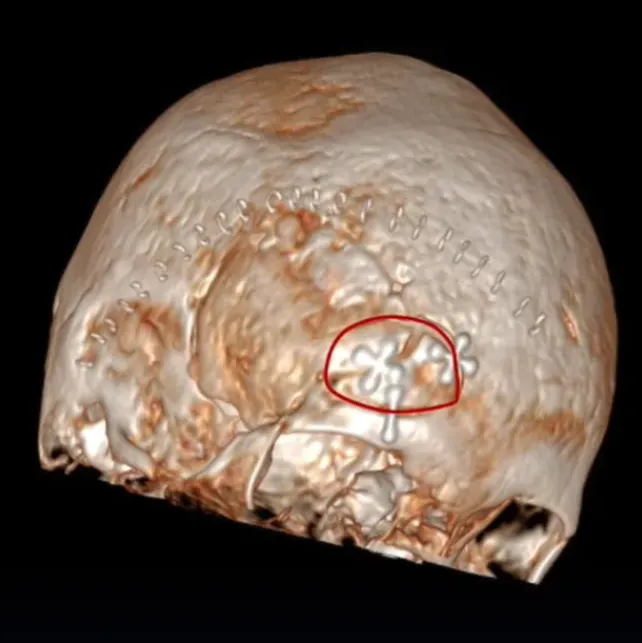
图3:额下开颅术
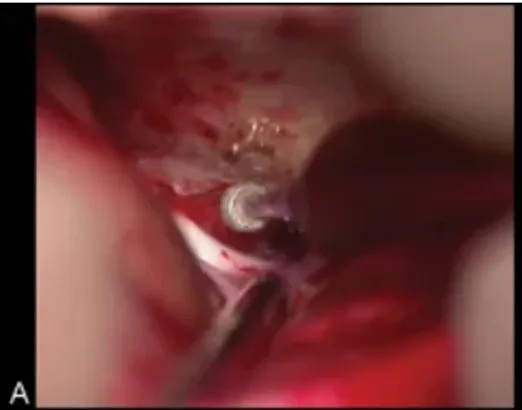
图4(A):早期视神经减压术和管内肿瘤的暴露是通过磨除蝶缘和内侧视神经管来完成的。
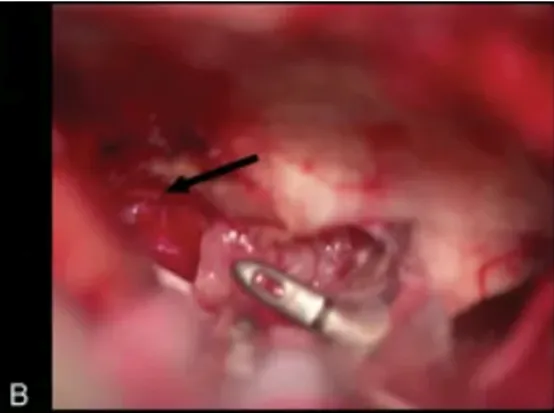
图4(B):直接切除肿瘤,同时识别和保护眼动脉(黑色箭头)。
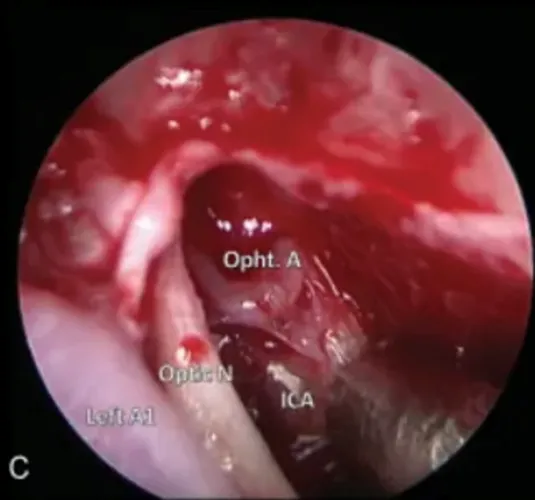
图4(C):内镜下直视神经管。
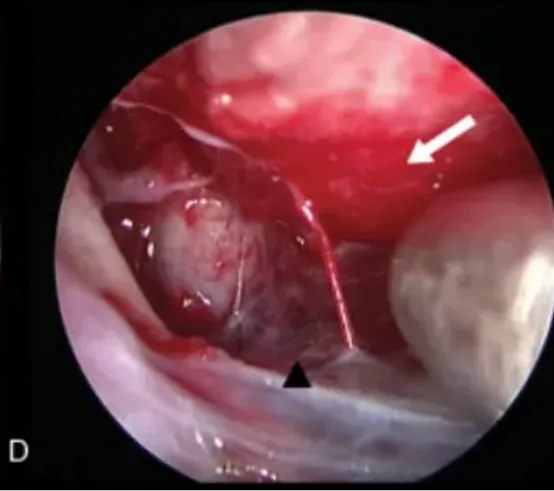
图4(D):使用30度角内镜查看其它潜在潜在的硬膜区域(白色箭头),如果发现,可以电凝处理。
注:ICA,颈内动脉;Left A1,左大脑前动脉;Opht.A,眼动脉;Optic N,视神经。
术后结果:
肿瘤完全切除(辛普森II)(图5)
视觉改善
嗅觉功能无损害/无脑脊液渗漏
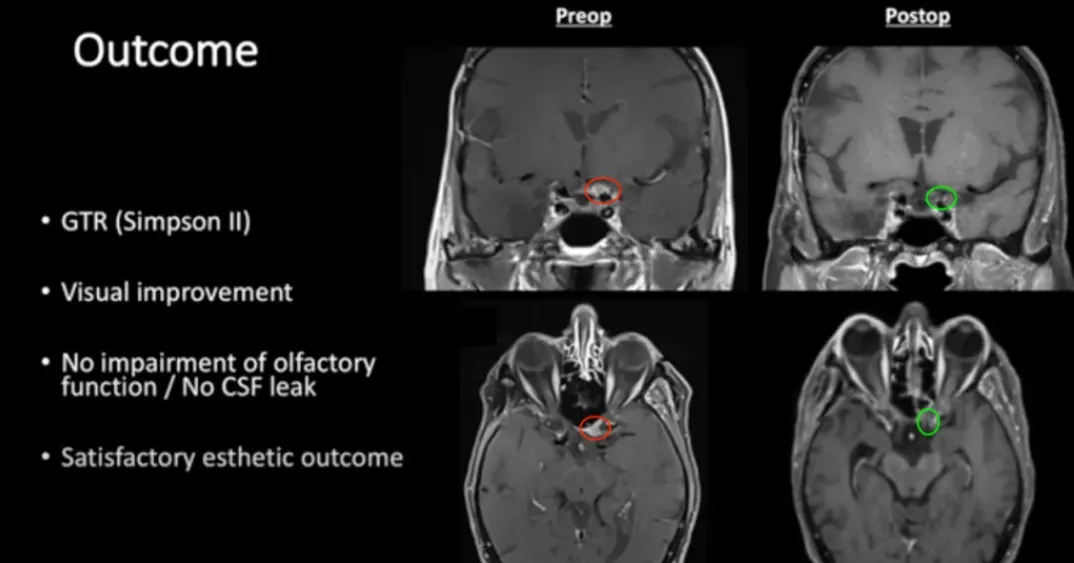
图5:术前及术后磁共振成像。术前preop(A)和术后Postop(C)显示肿瘤完全切除,视神经保留完好,无脑水肿、出血等。
手术难点:肿瘤切除与改善视力如何兼得?
1早期视神经减压的重要性
众所周知,视神经管脑膜瘤手术的主要目的是完全切除肿瘤,同时改善或保留术前的视力状况。在这种情况下,视神经通路的完全非创伤性减压是非常重要的,尤其要注意视神经和视交叉的脆弱血液供应的充分保存。一系列报告显示,视神经管肿瘤大小、位置、扩展、术前视力状况、症状持续时间和手术技术而定,视力改善的几率为25%至80%。视神经管减压是提高视力恢复和扩大肿瘤切除范围的重要步骤。早期视神经管减压术是获得良好视觉效果的较优方法,可获得良好的手术支持效果。在切除肿瘤的过程中,早期释放视神经压力可以保障手术的安全操作和处理。Froelich教授在上述案例中第一阶段就进行了视神经减压,为后续的肿瘤安全全切提供了保障。
2视神经手术入路选择:额下入路
额下入路是Cushing提出的探查鞍区肿瘤的开颅方法,一直沿用至今,尤其适用于肿瘤累及视神经者。另外对鞍结节脑膜瘤、颅咽管瘤、视神经胶质瘤,都可以采用这种开颅方法。额叶下入路较易显露肿瘤,不影响视神经。在视交叉沟(蝶缘)的前肢钻孔可使视神经管的内侧面充分显露。额下入路为对侧交叉沟和视神经提供极佳手术轨迹。当对视神经管内侧进行钻孔时,在直接观察视神经下内侧的情况下,可以安全地切除伸入视神经管的肿瘤。肿瘤最终完成Simpson-II全切完成。

注:Simpson分级是国际上常用的脑膜瘤切除的分级。脑膜瘤切除的程度是影响脑膜瘤复发的重要因素。从国际通行的Simpson分级表可以看出,切除程度越高,10年复发风险越低。
3内镜辅助在视神经管脑膜瘤手术中的重要意义
为什么上述案例中使用了显微镜还需要辅助内镜?Froelich教授表示:内镜辅助下可识别视交叉沟和鞍结节内浸润的硬脑膜。在视交叉沟的前肢钻孔过程中,蝶窦很容易出现破裂。内镜辅助还可以更好地观察手术视野的盲区,包括视神经管的深度区域(图4)。与传统显微手术相比,神经内镜可近距离抵达,且术中视野良好、立体感强,能靠近观察肿瘤及周边血管、神经、脑组织等,使得解剖位置更精确,不易误入术区周围正常间隙,进而让术者看得更加清楚,手术更精准。此外,神经内镜还能被置入瘤腔中检查有无肿瘤残余,从而更精细地控制深部肿瘤的切除范围避免术后复发。
显微镜和内镜都是神经外科医生的光学工具,内镜是对显微外科强有力的补充,有了内镜的协助,可以减少对神经血管结构的牵拉,减少需要磨除的颅底骨质。目前,神经内镜辅助显微镜已是趋势和必然,一般临床上对于岩斜区肿瘤、桥小脑角肿瘤、鞍结节脑膜瘤等手术,也时常运用到内镜辅助显微镜技术,期待显微镜和内镜可以完美结合在一起,为更多脑肿瘤及神经外科病人造福。
Sebastien Froelich教授(福教授)

世界神经外科联合会(WFNS)现任执行委员会&顾问委员会成员
国际神经外科专业知名杂志《Journal of Neurosurgery》主编(2013年至今)
世界神经外科学院院长(2011-2014)
美洲神经外科学院院长(2012)
美洲神经外科医师协会主席(2010-2011)
多伦多大学外科学系教授、系主任(1999年至今)
多伦多大学儿童病院、亚瑟和索尼亚拉巴特脑瘤研究中心主任(1998年至今)
加拿大勋章(Order of Canada,2016年)
“国际微笑勋章”(International Order of Smile)(2006年)
福洛里希教授是世界知名的神经外科内镜手术专家。早在2011年,福洛里希教授团队就曾使用神经内镜经单鼻孔入路成功夹闭颅内前交通动脉瘤,这在世界神经外科领域内具有创新性。而后,福洛里希教授结合多年的手术经验又提出了具有重要意义的神经内镜“筷子”手法,使得手术操作由两人变为一人,很好地解决了手术过程中存在的配合问题,由此提高了手术效果和准确度。
福洛里希教授对于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤等都有大量的临床治疗经验,多采取神经内镜下颅内高难度位置的微创手术。他尤其擅长神经内镜鼻内入路的颅底肿瘤切除。他提出了克服脊索瘤的颅底基础方法、鼻内镜和下鼻甲联合皮瓣修复扩大鼻内入路后大面积颅底缺损的手术方法,这对于颅底脊索瘤的治疗、对于患者的预后具有重要意义。
- 文章标题:“棘手”视神经管脑膜瘤-INC颅底手术大咖福教授手术剖析
- 更新时间:2024-12-03 15:18:37

 400-029-0925
400-029-0925