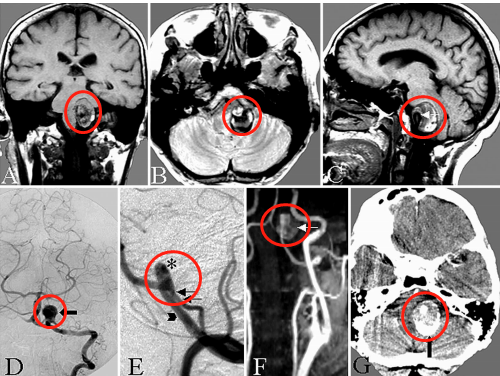
手术通常是垂体瘤患者的主要治疗方法。目标是切除全部的肿瘤。在某些情况下,化疗、某些药物或放疗可能会在手术前使用。这样做是为了缩小肿瘤并使其更容易移除。手术期间或手术后的并发症,如出血、感染或麻醉反应(手术期间用来使你入睡的药物)很少,但它们是可能发生的。垂体瘤术后8大并发症解读
垂体瘤术后8大并发症
垂体瘤手术的副作用并不常见,但会发生。这包括对大动脉、附近脑组织或垂体附近神经的损伤。在少数情况下,这些会导致脑损伤、中风或失明。在少数情况下,大脑周围的膜(脑膜)可能被感染。这叫做脑膜炎。这通常是由于鼻窦和大脑之间的骨骼开口造成的。随着时间的推移,这个开口会愈合关闭。
1、损伤视神经和动眼神经等脑神经和海绵窦内部结构。
2、瘤床止血困难,止血材料填塞引起视神经和周围结构受压。
3、脑脊液漏、颅内感染。
4、鞍内或颅内血肿、蛛网膜下腔出血。
5、残留肿瘤不能全切。
6、腺垂体功能不全。手术后其他垂体激素水平也可能较低。小肿瘤手术后可能不会发生这种情况。当较大的肿瘤或整个垂体被切除时,这种可能性更大。将进行血液测试来观察你的激素水平。如果需要的话,你可以接受激素替代。
7、这种情况有时发生在手术后。它会影响肾脏功能,导致过多的水分排泄到尿液中。尿液看起来苍白,几乎清澈。这种情况还会导致严重的口渴和脱水。它是由缺乏一种叫做抗利尿激素的激素引起的。注意力缺陷多动症是由脑垂体产生的。它让肾脏保持健康的水量,而不是以尿液的形式排出。尿崩症通常在一周或两周内消失,无需治疗。如果需要,可以用药物治疗。
8、鼻出血、鼻旁窦炎及鼻中隔穿孔。对于垂体瘤术后并发症,需要引起重视,并进行处理,比如手术后发生的尿崩症如果不进行处理,很有可能导致患者水电解质平衡紊乱,严重时可导致低血容量性休克,因此需要处理。如果对于发生的颅内感染不进行处理,后果严重,严重时可以导致患者死亡。
垂体瘤手术有两种方式:
经蝶手术。这是常见的切除垂体肿瘤的手术。它是通过上唇后面或软骨下面的一个小切口来完成的,这个切口将鼻子的两边分开。外科医生用又长又薄的工具在鼻腔后面的骨头上钻孔。这是为了到达脑垂体。然后切除肿瘤。在这个手术中,大脑的任何部分都不会被触及。没有任何人能看到的疤痕。另一种选择可能是将一个小的摄像机放在一个细长的软管(内镜)的末端。管子被放入鼻子,穿过鼻窦后壁上的一个洞,可以看到脑垂体。然后,可以通过鼻子的正常通道使用细长的工具来移除肿瘤。
开颅手术。如果肿瘤大,或者已经扩散到附近的神经或大脑,这种类型的手术可能是需要的。要做到这一点,外科医生需通过切除一块颅骨来进入大脑。然后,外科医生在大脑的两个部分之间和下方工作,切除肿瘤。手术的这一部分使用显微镜或内窥镜来清晰地看到肿瘤和附近的结构,如血管和神经。
技术高超的神经外科医生团队可大大减少垂体瘤并发症
经蝶窦手术被认为是一种顺利的手术方法,但确实存在各种术后并发症的风险。在我们的系列研究中,各组的术后并发症有所不同,其中CSF泄漏较常见,其次是DI,PONV和手术部位血肿。肿瘤大小或病理可能是这些发现的促成因素。想要降低并发症发生率,技术高超的手术医生和前沿的设备技术缺一不可。
目前国际上对于垂体瘤的手术治疗是成熟且前沿的了,拥有着很多成功经验。加上本身西方神经外科历史较长,很多国外早已普及的神经外科手术技术、相关设备,国内都还无人知晓,这就造成了国内外技术水平的较大差异。但就垂体瘤、颅咽管瘤等颅底肿瘤来说,国际范围内尤擅神经内镜准确切除的即包括INC国际神经外科医生集团的法国Sebastien Froelich教授和德国Henry W.S.Schroeder教授。但就手术的高切除率和顺利性来说,INC德国巴特朗菲教授较为擅长的显微外科手术也能给患者带来良好的预后。
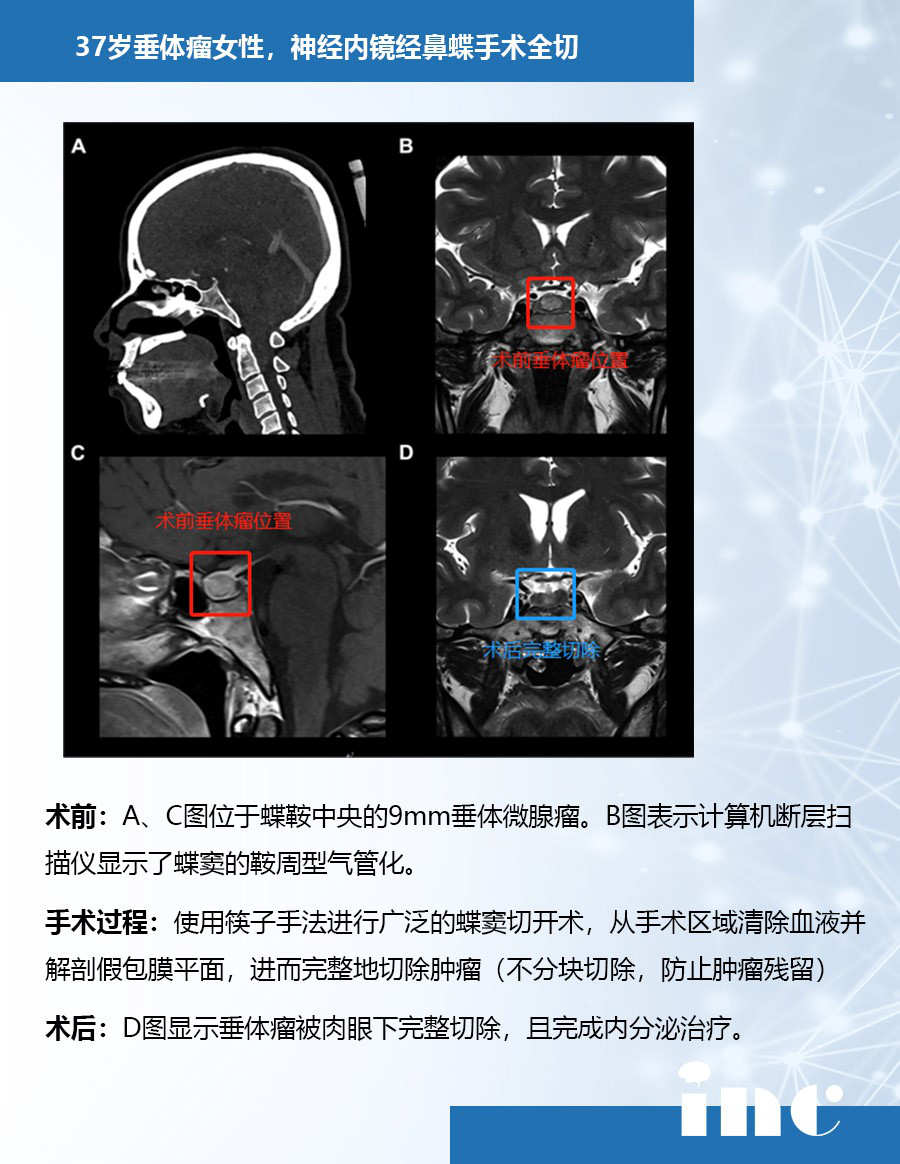
法国Sebastien Froelich教授垂体瘤全切手术案例一则
一名37岁的法国女性被发现有位于蝶鞍中央的9mm垂体瘤后,同样选择的也是神经内镜经鼻单鼻孔切除术,医生采用的是当前热门神经内镜“筷子手法”使肿瘤得以完整切除,目前正在进行相关内分泌治疗,手术后3年垂体瘤没有复发的迹象,无其他并发症。
INC国际神经外科医生集团持续致力于促进和加强中外神经外科技术和学术的交流与合作,已多次组织了中外神经外科的学术交流大会,法国“筷子”手法提出者教授Sebastien Froelich教授都曾来华与国内神经外科医生展开技术探讨和交流,这将推动国内外神经外科的进一步发展。此外,INC还将为国内有意向寻求高水平国际治疗、追求更高手术切除率、更佳手术效果的脑肿瘤(包括听神经瘤、脑膜瘤、垂体瘤、胶质瘤、脑海绵状血管瘤等)提供包括以上教授在内的国际远程咨询、出国治疗协调服务,旨在帮助这些患者找到更优的前沿咨询办法。
- 文章标题:垂体瘤术后8大并发症
- 更新时间:2020-05-21 13:18:07

 400-029-0925
400-029-0925