在很多文献中,关于使用Kawase入路(由INC旗下国际神经外科顾问团专家成员Takeshi Kawase教授提出的手术入路)治疗涉及中窝和后窝肿瘤的优点有很多讨论。然而,比较两种方法的发病率差异的数据明显较少。本文比较了这些入路的发病率,可以更好地为每一位患者单独决定和选择合适的入路。
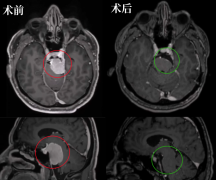
岩斜区脑膜瘤
Tatagiba等报道了PIPA术后新发面瘫的发生率在37%至17%之间,并得出结论,在没有颞叶缩回的情况下,立即进行脑干减压以及早期控制血管和神经结构是PIPA方法的主要优势。我们认为这些数字(新的术后面瘫)与较近发表的有关前岩入路合并或不合并部分后岩切除术的发病率数据相比是相对较高的。在Keio,一组40例岩骨斜坡脑膜瘤患者,采用单纯前岩切除或联合前偏后岩切除入路进行手术,报告面瘫发生率为零。
我们认为,PIPA入路面瘫发生率较高的原因可能是在乙状窦后硬膜上入路中,通过肿瘤前方或下方的颅神经VII-VIII神经(穿过神经)。在乙状窦后入路的外径暴露梅克尔洞及中窝后段时,往往需要切除外径入路中进入岩窦上段的上静脉因此,岩骨静脉在到达中窝的路径上的阻塞也可能是描述岩骨斜坡地区乙状后入路发病率的一个重要问题。
在日本庆应义塾大学进行的100例前岩切除术中,对岩骨斜坡脑膜瘤、表皮样肿瘤、三叶神经鞘瘤、外展神经鞘瘤进行病理分析时,只有3例术后出现短暂性面神经麻痹。其中2例在2周后痊愈,三例在1年后痊愈。
另外,在文章中报道的使用Kawase入路时GSPN损伤的案例中,我们目前想引用的是,反方向刺激GSPN的面神经诱发肌电图和自由运行的面肌肌电图监测对于确认GSPN为顺利的硬膜外前岩切除术的标志,以及对GSPN本身的保存有用。这些监测方法几乎可以保护全部患者的神经功能。
关于岩骨前入路的文章的讨论部分提到了Labbe静脉损伤的风险很低,因为硬膜外岩骨前切除术使手术走廊的颞叶收缩较小。事实上,硬脑膜是硬膜外前岩切除术中颞回缩的可靠支撑。另外,我们可以在切断幕后缩回硬脑膜上的颞叶。
病人的发病率取决于岩骨斜坡脑膜瘤的类型是另一个方面,这篇文章可以受益于额外的解释。根据文献和我们较近的出版物记载,5种不同类型的岩斜脑膜瘤具有完全不同的病理脑神经模式,并且根据肿瘤来源有不同的预后。任何关于岩斜脑膜瘤发病率的讨论都应考虑到不同的亚组。
我们知道岩骨斜坡脑膜瘤侵犯Meckle洞并不少见(根据肿瘤来源,在65% - 92%之间),这使得即使借助内窥镜,也很难从乙状窦后门面上入路完全切除肿瘤。有些病人需使用前路二入路。关于援助Meckle内窥镜达到肿瘤切除的年代从后洞的方法,这将是更好的在本文提到的百分比的肿瘤内镜是有助于切除一个额外的扩展在Meckle的肿瘤。在许多患者中,你可以在内窥镜的帮助下看到前方的肿瘤,但缺乏合适的器械和距离肿瘤较远,不允许你做正确的操作来切除肿瘤。较后,人们不能武断地认为哪种手术方法会产生更好的结果。例如,不可否认的是,根据个人情况使用乙状窦后网膜上入路有很大的优势。
当接近岩骨斜坡病变时,它是特别有利的尽管每种手术方法都有潜在的优点和局限性,但肿瘤的具体特征和患者的个体功能状态应该反映手术的目标和建议的手术方法。还有一种道德义务是告知患者不同治疗方法的存在,以及每种方法的优缺点。
尽管文献中关于岩骨斜坡脑膜瘤的主要治疗方法的益处存在很多争论,但基于之前的讨论,我们目前的态度是,对每个岩骨斜坡脑膜瘤病例进行个别治疗。因此,关于适当的手术入路的结论不仅受到外科医生个人经验的限制,也受到病例的不同方面的限制。
相关参考资料来源:Doi:10.1016/j.wneu.2015.09.008
- 文章标题:岩斜区脑膜瘤:灵活选择手术入路可好转患者预后
- 更新时间:2021-06-30 11:53:28

 400-029-0925
400-029-0925