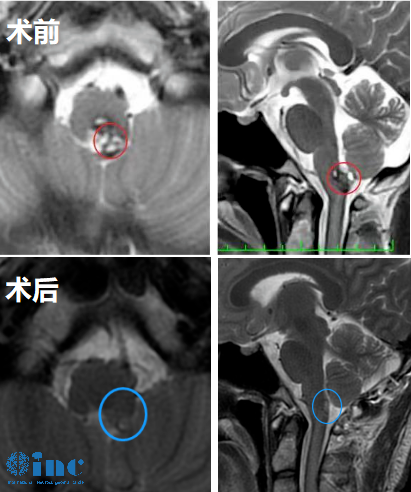
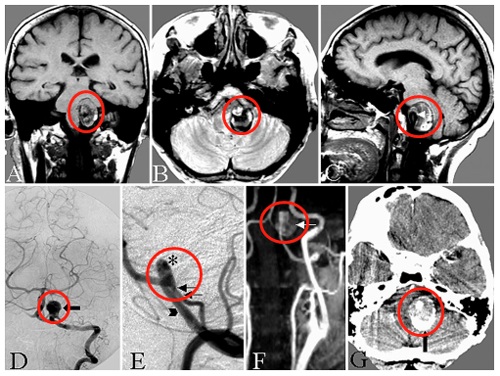
岩斜区脑膜瘤手术入路对切除率有影响吗?手术入路对岩斜区脑膜瘤的切除率有显著影响。不同的手术入路有其各自的优势和局限性,单一入路在处理复杂的岩斜区脑膜瘤时可能会因暴露不充分而导致切除率降低。联合入路可以综合多种入路的优点,更全面地暴露肿瘤,有助于提高切除率,但也带来了新的挑战。此外,手术入路的选择还需要综合考虑肿瘤的大小、质地、与周围神经血管的粘连程度等因素,只有选择合适的手术入路,并结合先进的手术技术和丰富的经验,才能在尽可能大程度保护神经血管功能的基础上,提高岩斜区脑膜瘤的切除率。

一、岩斜区脑膜瘤的手术挑战与切除目标
岩斜区脑膜瘤位置深在,周围解剖结构复杂,紧邻脑干、重要神经(如三叉神经、面听神经、外展神经等)和血管(如基底动脉及其分支)。手术的主要目标是在尽可能大程度保护神经血管功能的前提下,尽可能完全地切除肿瘤,以减少肿瘤复发的风险。
二、不同手术入路的特点及其对切除率的影响
(一)乙状窦后入路
1. 入路优势对切除率的积极影响
乙状窦后入路是岩斜区脑膜瘤手术常用的入路之一。这种入路可以直接到达岩斜区的后部,能较好地暴露肿瘤的后外侧部分。它提供了相对宽阔的操作空间来处理肿瘤与小脑、后组颅神经之间的关系。
例如,对于一些主要向后方生长、与小脑幕关系密切的岩斜区脑膜瘤,乙状窦后入路能够清晰地显示肿瘤边界,便于手术医生使用显微器械仔细地分离肿瘤与周围组织,从而提高肿瘤的全切率。同时,该入路在处理肿瘤基底部时,能够有效阻断肿瘤的血供,减少术中出血,有利于更彻底地切除肿瘤。
2. 入路局限对切除率的消极影响
然而,乙状窦后入路也存在一定的局限性。由于需要牵拉小脑来暴露肿瘤,过度牵拉可能会导致小脑损伤,引起小脑水肿或出血,从而限制了手术操作的时间和范围。对于一些向前内侧生长延伸至岩尖、海绵窦等区域的肿瘤,乙状窦后入路的暴露可能不够理想。
这种情况下,手术医生很难完全看到肿瘤的边界,尤其是在处理与海绵窦、岩尖部粘连紧密的肿瘤部分时,视野受限可能导致部分肿瘤残留,从而降低切除率。此外,对于一些大型的岩斜区脑膜瘤,单纯依靠乙状窦后入路可能无法充分暴露肿瘤的全貌,也会影响肿瘤的完全切除。
(二)颞下 - 岩前入路
1. 入路优势对切除率的积极影响
颞下 - 岩前入路可以提供从侧方接近岩斜区的途径。它能够很好地暴露岩斜区的前外侧部分,包括岩尖、海绵窦外侧壁以及中颅窝底等区域。对于向中颅窝、海绵窦生长的岩斜区脑膜瘤,这种入路能够更直接地到达肿瘤部位。
例如,当肿瘤侵犯海绵窦时,颞下 - 岩前入路可以在直视下分离肿瘤与海绵窦内的神经血管结构,有助于提高海绵窦区域肿瘤的切除率。而且,该入路可以减少对小脑的牵拉,避免了因小脑牵拉导致的并发症,为手术提供了更稳定的操作环境,有利于精细地切除肿瘤,特别是在处理肿瘤与重要神经血管粘连部分时,能够更好地保护神经血管,同时提高切除率。
2. 入路局限对切除率的消极影响
颞下 - 岩前入路也有其不足之处。这种入路需要牵拉颞叶,可能会引起颞叶的损伤,导致术后癫痫、认知功能障碍等并发症。在暴露岩斜区的过程中,由于受到颞骨岩部等结构的限制,对于岩斜区后部以及靠近脑干背侧的肿瘤部分,暴露可能不够充分。
这使得在处理这些区域的肿瘤时,手术操作难度增加,难以确保完全切除肿瘤。尤其是对于大型、广泛累及岩斜区前后部的肿瘤,颞下 - 岩前入路单独使用可能无法满足全切的要求,需要联合其他入路或者在切除部分肿瘤后因视野受限而不得不残留部分肿瘤,降低了切除率。
(三)联合入路
1. 联合入路的优势对切除率的积极影响
为了克服单一手术入路的局限性,联合入路在岩斜区脑膜瘤手术中得到了应用。例如,乙状窦后入路和颞下 - 岩前入路联合使用,可以充分发挥两种入路的优势。通过乙状窦后入路处理肿瘤的后外侧部分,利用颞下 - 岩前入路处理肿瘤的前外侧部分,能够更全面地暴露岩斜区脑膜瘤。
这种联合方式对于大型、复杂的岩斜区脑膜瘤(如广泛累及海绵窦、岩尖、小脑幕以及脑干周围的肿瘤),可以显著提高肿瘤的切除率。联合入路可以从不同方向接近肿瘤,使得手术医生能够更好地辨认肿瘤边界,在保护神经血管的同时,将肿瘤各个部分逐步切除,减少残留肿瘤的可能性。
2. 联合入路的挑战对切除率的潜在影响
尽管联合入路有诸多优势,但也带来了新的挑战。联合入路手术时间通常较长,这增加了患者的手术风险,如出血、感染等并发症的发生率可能会升高。而且,两种入路的切换和操作需要手术团队具备更高的技术水平和经验。
在实际操作中,如果不同入路之间的衔接不够流畅,或者在操作过程中对已经暴露的结构造成新的损伤,也可能会影响肿瘤的切除效果。例如,在从一种入路转换到另一种入路时,可能会因为重新调整手术视野而丢失对部分肿瘤边界的判断,导致肿瘤残留,从而对切除率产生不利影响。
三、其他影响切除率的因素与手术入路的相互关系
除了手术入路本身,还有其他因素会影响岩斜区脑膜瘤的切除率。例如,肿瘤的大小、质地、与周围神经血管的粘连程度等。
1. 肿瘤大小和质地
对于大型岩斜区脑膜瘤,无论采用何种手术入路,完全切除都面临较大挑战。但是,合适的手术入路可以在一定程度上缓解这种困难。例如,联合入路对于大型肿瘤的暴露和切除更具优势。而肿瘤质地也很关键,质地坚硬的肿瘤可能更难从神经血管上剥离,此时,良好的手术入路能够提供更好的操作角度和空间,有利于使用合适的器械来切除肿瘤,提高切除率。
2. 与周围神经血管的粘连程度
如果肿瘤与神经血管粘连紧密,手术入路的选择就显得尤为重要。能够清晰暴露粘连区域并且提供精细操作空间的入路,有助于手术医生小心地分离肿瘤与神经血管,提高切除率。例如,当肿瘤与面听神经粘连时,乙状窦后入路或颞下 - 岩前入路结合先进的显微神经外科技术,可以在保护神经功能的前提下,尽量完全地切除肿瘤。
相关案例阅读:
脑膜瘤难切干净、容易复发?这些疑难位置脑膜瘤看巴教授如何成功攻克!
病情回顾:年过花甲的退休老师王女士本应安享晚年,却因为患上“左侧额部大脑镰旁脑膜瘤”饱受愈演愈烈的头痛、癫痫、肢体无力的折磨,保守治疗已经令她痛苦不堪,可是由于肿瘤靠近大静脉窦和运动功能区,手术难以全切,易复发,且术后致瘫风险很大(60-全切不等)。咨询国内医院虽然表示可以治疗脑膜瘤,但是每个医院给出的结论都不一样,而且多数表示位置不好,很难完全切除,容易出现后遗症和复发。
治疗过程:经过多次筛选和考量,王女士找到INC国际神经外科德国巴特朗菲教授。巴教授作为国际颅底肿瘤手术教授,擅长此类疑难位置脑肿瘤,在与巴教授远程咨询后,教授回复可较大水平对脑膜瘤全切,复发的可能性低于5%。王女士得到咨询意见后,毅然选择巴教授为她手术治疗。肿瘤肉眼下全切,可见局部组织缺陷,水肿效应存在,被压迫正常脑组织缓慢复位。
术后二天下午,王女士就能在医院护理人员的搀扶下进行走路康复训练。术后没有打抗生素,而且术后几天就可以独自走路,无需陪同。术后一周多已经恢复得和正常人一样,精神状态很好,可以在医院内自由散步,术后两周王女士顺利出院回国,至今没有复发……点击此处即可查看案例全文
本文“岩斜区脑膜瘤手术入路对切除率有影响吗?”内容仅供参考,不构成针对任何具体患者的医疗建议。若怀疑或确诊为“脑膜瘤”,请立即咨询值得信赖的医生,以获取个性化的治疗方案。在与肿瘤斗争的过程中,患者及其家属应深刻理解到,这不仅是一场医学挑战,更是一场涉及希望、毅力和团结的战斗。通过遵循规范的治疗流程、接受科学的康复指导,并得到社会各界的支持与帮助,终将能够为肿瘤患者带来充满希望的新生之光。
- 文章标题:岩斜区脑膜瘤手术入路对切除率有影响吗?
- 更新时间:2024-12-23 01:39:50

 400-029-0925
400-029-0925