可能很多人对ICU有些陌生,也许有的人一辈子都不会跟ICU打交道。但对于曾经进过ICU的人来说,想必这辈子也忘不了那段经历。
医生在这里争分夺秒,与死神赛跑
病患们期待着:我们还活着,我们在好转
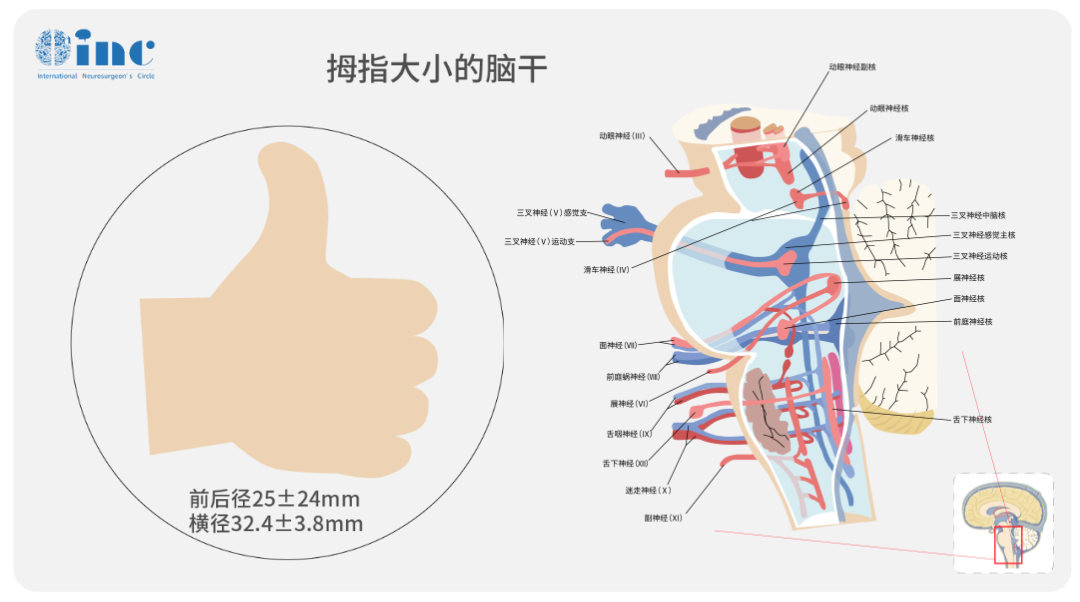
当罹患延髓占位性病变,或因大出血被送进ICU,或因术后预后不良长期无法转出ICU。为何延髓位置对我们如此关键?
这是他们努力活下去的故事……
脑干-延髓出血有多严重?
1、脑干海绵状血管瘤保守的病友们,要小心!你们也要小心再小心,不要掉以轻心。大家都说脑干海绵状血管瘤不会大出血,只是会少量出血,不会有什么大问题。经历过一次出血之后,保守的,第二次直接大出血进ICU,而且出血不吸收,止不住……
2、延髓肿瘤术后——今天是ICU第二次允许探视,而今天也是妈妈插管的15天,气管切开的第7天,在ICU的第30天了。目前感染肺炎,一直难以脱掉呼吸机。医生说给她脱机会是一个极度缓慢的过程,昨晚首次尝试还引发了癫痫。我们像陷入一个坏循环一样,如果肺部治疗无法起作用,妈妈就无法进行脑部肿瘤治疗,而延髓处的肿瘤又时时刻刻在影响着她的免疫系统,吞咽,心跳和呼吸,让她比其他人的恢复都更加困难……
3、我的妹妹也是延髓位置的肿瘤,做了手术,现在无吞咽功能,呼吸受损,肺部反复感染,切了气管,今天检查肺部堆积感染。真的是一个恶性循环。
4、某医疗纪实节目中曾详细报导了这样一个延髓肿瘤患者的真实故事
一个长在脑干延髓的肿瘤,医生告诉家属,孩子能成功下手术台的概率低。仅仅2个小时的手术却喊停5次、出现呼吸暂停。从手术台上下来后,他直接被送入ICU。手术后第五天,患儿还是插着管子,躺在ICU病房里。与此同时,手术后的并发症也很严重。因为延髓出现了严重的水肿,影响了呼吸中枢功能,导致孩子出现了低通气综合征。这是一个致死率非常高的术后并发症……
延髓位置为何如此凶险?
脑干延髓更是神经高度密集区,连接脊髓和大脑的纤维束,舌咽神经、迷走神经、副神经、舌下神经,其内含有心跳、呼吸、消化等基本生命中枢。

延髓解剖关系复杂、位置深,切除肿瘤时需要避开颅底动脉、静脉窦、颅神经等,手术难度很高。术中操作稍有不慎,患者就可能出现心跳呼吸异常、术后无法自主呼吸、长期昏迷或植物状态,需长期住ICU,甚至导致死亡,造成无可挽救的局面。因此,延髓肿瘤初次手术及手术主刀的选择尤为重要。

常见的延髓综合征:延髓背外侧综合征(Wallenberg)、延髓内侧综合征(Dejerine)和半侧延髓综合征(Reinhold)。
延髓背外侧综合征(Wallenberg syndrome)
临床症状表现为:
前庭小脑症状,如眩晕、偏向病变一侧、复视、多向性眼球震颤、同侧霍纳综合征、呃逆、对侧肢体疼痛和温度感觉丧失、声音嘶哑、发音困难、吞咽困难、构音障碍和咽反射减少。
延髓内侧综合征(Dejerine syndrome)
临床症状表现为:
对侧无力和半感觉障碍,并伴有同侧舌下神经麻痹。
延髓半侧综合征(Reinhold综合征)
临床症状表现为:
Wallenberg综合征的基础上加上Dejerine综合征的表现。同侧舌下神经瘫是诊断Reinhold综合征的必备条件。
Babinski-Nageotte综合征
临床症状表现为:
包括内侧和外侧髓质症状的组合,如同侧小脑共济失调、面部感觉缺损、霍纳综合征、对侧偏瘫和偏侧感觉缺失。
Cestan-Chenais综合征
临床症状表现为:
病灶同侧软腭和声带麻痹,吞咽和构音困难、眩晕、呕吐、眼球震颤、向患侧倾倒、共济失调、面部感觉障碍、Horner氏综合征;病灶对侧痛温觉障碍和锥体束征。
Avellis综合征
临床症状表现为:
吞咽困难、声音嘶哑,常位于延髓内侧。
Opalski综合征
伴有同侧肢体无力的延髓背外侧综合征,同侧肢体瘫痪考虑损害了锥体交叉后的皮质脊髓束。Opalski syndrome常常伴有同侧上肢感觉异常。这可能是累及楔束或楔束核引起的刺激症状。
脑干海绵血管瘤出血率更高?
英国海绵状血管瘤联盟2022年论坛会上,这位来自INC旗下的国际神经外科巴特朗菲教授受邀发表了“脑干海绵状血管瘤的手术”课程演讲。巴教授分享了其30多年脑干手术手术经验和300多台脑干海绵状血管瘤案例,内容就涵盖了脑干海绵状血管瘤出血概率及手术时机等。
脑干海绵状血管瘤又称脑干海绵状血管畸形,是一种由众多薄壁血管组成的海绵状异常血管团,具有脆弱性质和出血倾向,同时伴有静脉畸形,有特定的遗传学背景。非常重要一个的临床特点是:脑干海绵状血管瘤出血率是大于其他部位,有的时候是高得多。但是确实有一些脑海绵状血管瘤不出血,有的病人巴特朗菲教授随访了9年也没有出血。脑干海绵状血管瘤往往不局限于某一个海绵状血管瘤的节段,桥脑的海绵状血管瘤可能延伸到延髓,延髓的也可以延伸到脊髓。

通常脑海绵状血管瘤出血率为每年0.25%-0.7%,近期研究中出血率为每年2-5%;脑干部位出血概率偏高,达每年2.7%。再次出血率则可高达18%-21%。而且每出血一次,再次出血间隔缩短;每出血一次,患者症状呈进行性加重,而神经系统症状能够恢复的可能性越小。

为何这些患者需要手术?
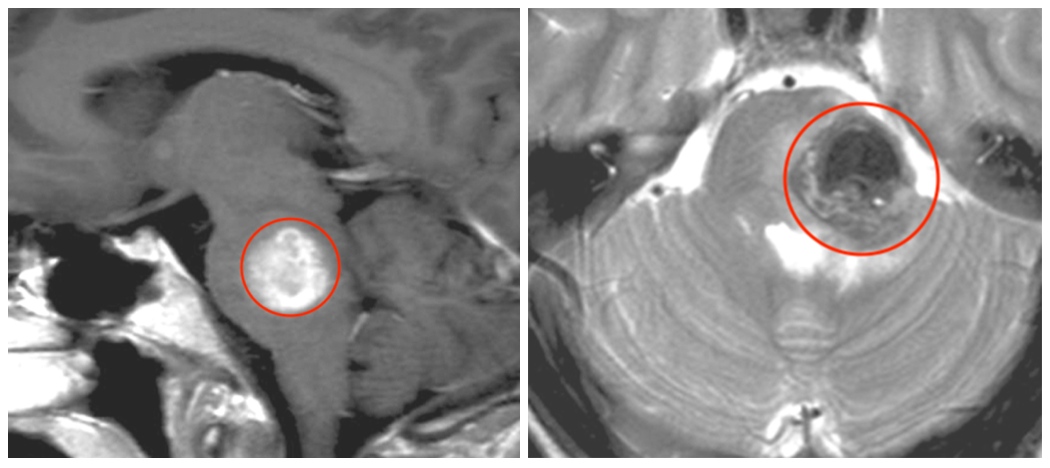
巴教授表示:如果决定手术治疗,手术时机是一个重要方面。一些患者可能会出现复视等其他症状,由于这些症状和中风很像,所以有时患者被诊断为中风,但这不是缺血性中风,是由内在因素引起的脑干出血。接下来,我们应该做什么,是否应该等待,都需要具体评估。下图这个患者,第一次出血后症状不严重,选择了等待。但是16个月之后,她再次出血,10天内发生了大出血,她几乎昏迷、瘫痪等;在这危急生命的情况下,巴教授为其手术。

在INC的患者中、许多经历了反复的出血和后遗症影响,经年累月的反复脑干出血导致了视力、肢体运动感觉功能障碍等,可严重影响了工作生活。
我们就有患者40年中反复出血,20岁即确诊了脑干海绵状血管瘤,直到60岁才得巴教授手术全切了,只感生命的无常无奈、却也幸也温情眷顾,只可惜要能早30年第一次出血后就手术,生命也许会完全不同。
而更为不幸的是,对于反复出血、病史较长,症状严重、复杂,且经历伽马刀治疗的患者,甚至可能手术成功后也无法缓解,让患者遭受身体和精神的双重打击。
10年内6次脑干出血,不放弃
50多岁的黄女士10年经历6次出血,3度生命垂危,曾住ICU治疗60多天,生命垂危……不仅出现过肢体麻木、头晕、耳鸣、视力下降、吞咽困难等症状。虽然最终也得到成功手术,但是多次出血导致的神经损伤已经无法恢复,只能得到缓解;但这次手术也及时挽救了黄女士的生命。现在的她仍坚持康复,这样一种精神态度也令我们佩服。“我不会放弃的,我现在在家里积极锻炼,我坚信:只要不放弃,就有可能。”

脑干海绵状血管瘤就仿佛在脑子里安装了一个“不定时炸弹”,不知道何时会出血,阴霾笼罩。希望更多患者也能够将未知化为已知,把握命运的主动权。
- 文章标题:脑干、延髓出血七大综合征知多少?看这些患者如何「困境求生」
- 更新时间:2024-10-31 17:11:02

 400-029-0925
400-029-0925