根据类型和脊髓损伤机制的不同,脊动静脉畸形患者的临床表现有潜伏性、亚急性和急性发作等。在治疗前应该慎重考虑疾病的自然史与治疗的风险和收益。然而,与其他需要治疗的少见病种一样,对脊血管畸形的自然史的认识是通过回顾性研究获得的,但一些因素又影响了先前资料的价值。如果脊血管畸形被认为是先天性疾患时,那么我们就需要知道它的自然史。在过去的20年里,我们对脊髓动静脉畸形的认识和治疗有了很大提高,对解剖和病理生理的深入研究使得治疗更加顺利和合适。现在普遍认为脊髓血管畸形不是单一病种,而是有多种不同的生物学类型,依据流行病学、解剖、病理生理、产生机制、临床表现和预后的特点将脊血管畸形分成四大类型:硬脊膜动静脉瘘(AVFs)、脊动静脉畸形、髓周(软膜)动静脉瘘和海编状血管瘤(表142-1)。

虽然不同的病理生理过程提示不同的病变类型和部位,但确切诊断还是依赖于影像学检查。进行治疗以前应该考虑如下问题:(1)血管畸形的类型;(2)患者年龄、身体状况及相关疾病;(3)病变的解剖结构、相关的供血动脉和脊髓的血供;(4)将要采取的治疗的利与弊。
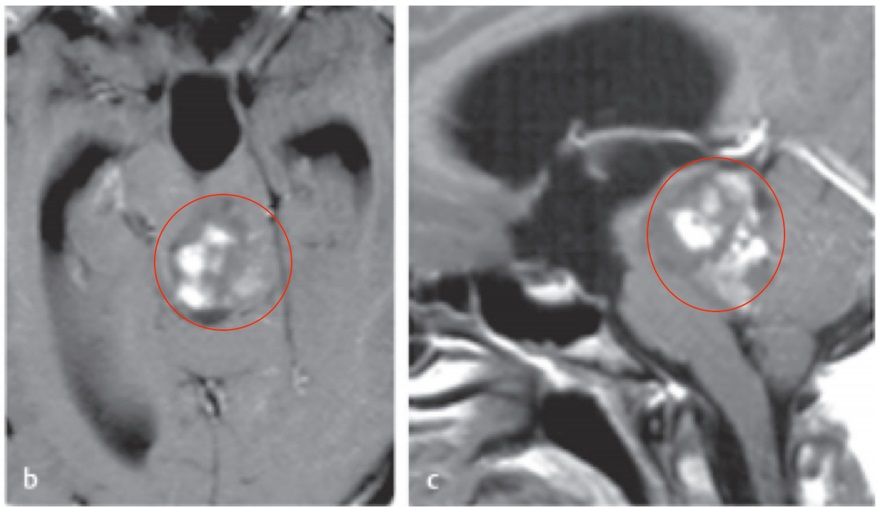
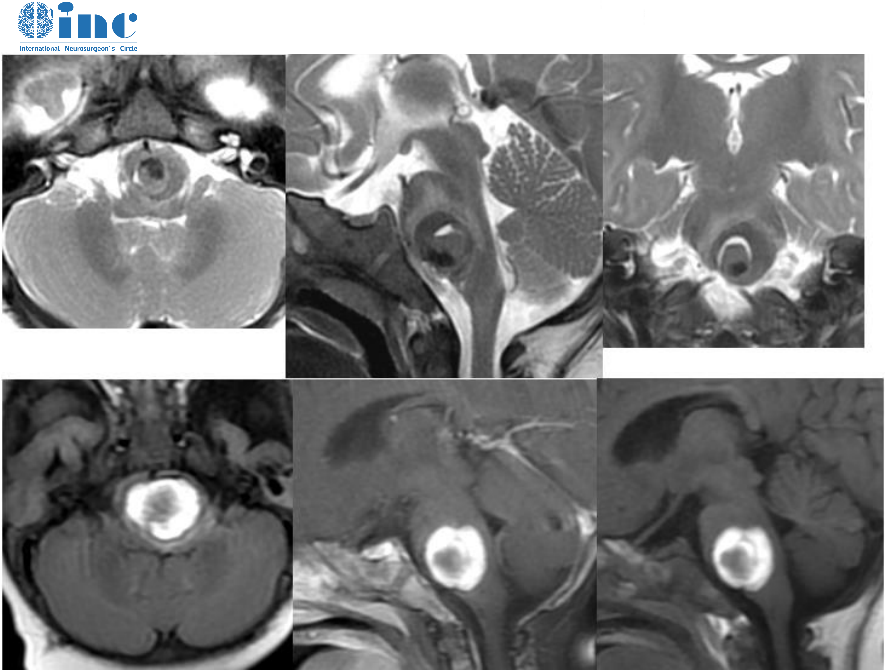
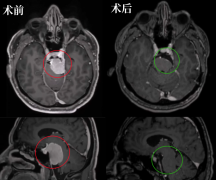
多数脊髓海绵状血管瘤是在反复多次小量出血和神经胶质增生导致的脊髓病损之后才被诊断,通常需要手术治疗。位于脊髓背侧的病灶,切开一点脊髓就能看见(一般通过软膜上的蓝灰色部分进行定位),不需要对脊髓进行过多的操作,手术造成额外的神经损伤风险较低,比腹侧病灶的预后好。切除海绵状血管瘤的技术与切除髓内良性肿瘤相似,但有些部位海绵状血管瘤与周围的脊髓粘连较紧。由于术中残留的海绵状血管瘤会导致再出血和脊髓病损),所以需争取完全切除,关闭之前应该仔细检查瘤床。
与硬脊膜动静脉瘘和硬膜内动静脉畸形一样,海绵状血管瘤的手术效果主要取决于患者术前的神经功能状况。约15%-25%的患者术后症状加重,但随着时间的推移,一般都会好转,手术后多数患者的症状都会好转或稳定。因而,评价脊髓海绵状血管瘤手术的早期和长期疗效是症状是否好转或稳定。
与有明显的或进展性神经功能障碍的患者不同,无征兆的海绵状血管瘤是否需要手术切除存在争议,主要是目前我们对它们的自然史不甚了解。一些海绵状血管瘤无症状,没有发现或是偶然发现,例如在症状性脑内海绵状血管瘤的患者中,进行脊髓检查可以发现无症状的海绵状血管瘤。近期一份关于家族性海绵状血管瘤的临床影像研究发现,主要是脑内的海绵状血管瘤,症状性出血的年发生率约为6.5%,但是否能够据此推断出无征兆的脊髓海绵状血管瘤也是这样情况还不清楚。因而,在有更深入的认识之前,脊髓海绵状血管瘤的治疗计划应该根据患者的症状、加重的表现和手术的风险等制。
德国巴特朗菲教授20余年231例脑干海绵状血管瘤手术结果分析
脊髓海绵状血管畸形治疗要点:
首先,髓内的海绵状血管畸形会反复出血,临床上表现为病情的反复波动和整体上恶化进展,是保守治疗还是手术治疗? 什么时机采取外科干预? 需要神经外科医生仔细甄别。
其次,手术中为不加重脊髓损伤多主张采取瘤内切除,那么,如何判断已切除干净,又是一个棘手问题。
三,脊髓腹侧病变是否能手术? 如果手术,如何避免加重运动纤维束的损伤? 只能根据神经外科医生个人经验,结合个体化的病人情况来决断。
四,另外,对于硬膜外的海绵状血管畸形,由于可以显露出肿瘤瘤体的大部分,而肿瘤高血供特质,建议采用整体剥除的策略。
- 文章标题:脑干脊髓血管畸形之脊髓海绵状血管瘤解读
- 更新时间:2021-04-21 16:46:33

 400-029-0925
400-029-0925