当一名孕妇被诊断出患有脑瘤时,这对她、她的家人来说都是一件可怕的事情。妊娠的生理状况对诊断程序造成障碍,并影响治疗的性质和时间。此外,病变的预后可能会引起是否继续妊娠的问题,以及如果继续妊娠,前沿的分娩方法。幸运的是,研究方法的改进,手术和麻醉程序的改进,以及对不同类型脑瘤性质的更好理解,已经使医生改变了他们的做法,要么终止妊娠,要么放弃手术。
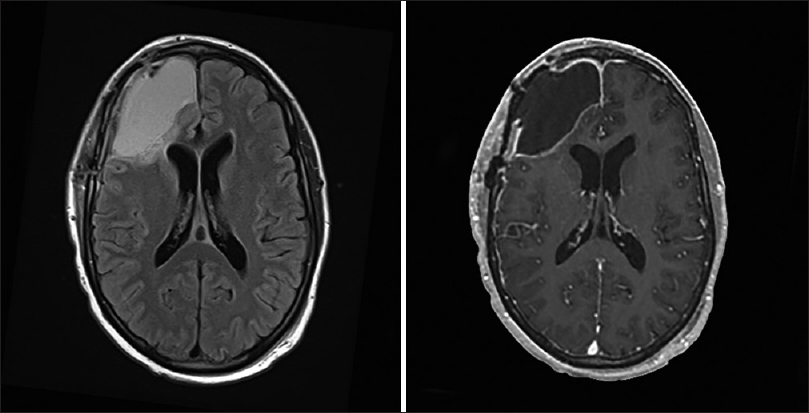
在过去,关于妊娠期脑瘤的文献对妊娠与脑瘤的发生发展之间的关系给出了相互矛盾的解释。全部类型的神经系统肿瘤在怀孕期间都有报道,但没有一种肿瘤占主导地位。许多作者描述了与怀孕、月经和绝经状态相关的肿瘤复发模式,并认为类固醇激素可能在脑瘤的发展中发挥作用,特别是脑膜瘤。然而,文献回顾和基于人群的研究表明,孕妇的脑瘤发病率低于与年龄匹配的非孕妇。
怀孕期间可以做影像学检查吗?
一般来说,除非有明确的指征,否则孕妇应避免进行超声以外的影像学检查。然而,母亲的健康和顺利不应该因为对辐射的担忧而受到危害。孕妇头部的计算机断层扫描(CT)是相对良性的,因为对胎儿的辐射暴露小于0.005 mGy。据估计,对距离扫描仪30厘米或以上的胎儿进行CT扫描所产生的辐射,其剂量比较大允许剂量0.5毫希沃特低2个数量级。因此,母亲头部CT所产生的辐射对胎儿的危害很小。磁共振成像(MRI)不使用电离辐射,被认为对胎儿相对无害。然而,建议仅在妊娠4个月后进行MRI检查。18从实用的角度来看,我们因此倾向于避免在妊娠的前三个月进行MRI随访,而较初的MRI诊断研究,当以提示颅内肿瘤的新发病症状为标志时,则定期进行。获得及时的诊断,可以适当地指导剩余妊娠期的医疗管理,这显然超过了与手术相关的小风险。
不幸的是,MRI和CT的准确性依赖于静脉注射造影剂,这对胎儿的发育至今仍有未知的影响。以碘或钆为基础的静脉造影剂在怀孕期间都没有被证明是完全顺利的。虽然具体的致畸效应尚未在人体中发现或报道,但作为一般规则,这些制剂应仅在必要时使用,且仅在仔细评估风险收益比之后使用。
妊娠中的神经麻醉注意事项:
有两种麻醉问题与患有神经外科疾病的孕妇有关:(1)针对需要开颅手术的患者的麻醉措施;(2)较佳分娩麻醉技术。
需要开颅的孕妇麻醉
开颅手术中需要的多种药物如果在妊娠早期使用,可能会增加发育异常的风险。在晚期妊娠中,药物引起的异常不太可能发生。在怀孕期间做手术通常会增加妊娠一阶段或二阶段的自然流产的风险,但它似乎不会增加先天性异常的发生率,也不会引起早产。由于怀孕期间会发生生理上的变化,所以需小心处理手术的位置和麻醉期间的药物剂量等问题。妊娠可增加稀释性贫血患者的血浆容量和总血容量。心输出量增加了50%,通常麻醉需氧量减少了30%。由于闭气能力增加,仰卧位病人患肺不张的风险增加。胃动力下降,病人在麻醉诱导下呕吐和误吸的风险增加。
维持正常的子宫血流量对避免子宫低灌注和胎儿缺氧很重要。妊娠16周后通过多普勒超声监测胎儿心率,可以很好地判断胎儿供氧是否充足。此外,子宫灌注降低可能导致早产。因此,建议明智地使用血管收缩药,如苯肾上腺素或过度通气。PaCO2从妊娠的正常水平32毫米汞柱降低到25毫米汞柱,会使子宫动脉血流减少25%,但这可能是由于机械通气而不是简单的PaCO2变化引起的。
需采取预防措施在定位病人,以避免机械压缩腔静脉由子宫。仰卧位会增加胸腔内和腹腔内的压力,可能会减少子宫的血流量,这种情况被称为仰卧低血压综合征。在这种情况下,折叠的床单可以放置在病人的右髋关节下,以减少对腔静脉的压迫。公园长椅和坐姿对子宫血流量的影响都很小,但后者的呼吸功能更好。应该避免俯卧的姿势。因此,即使采用后颅窝入路,公园长椅的位置也应优于俯卧位。
在某些情况下,控制性低血压是必要的。一些由异氟醚或硝普糖苷引起的低血压的病例报告表明,平均动脉血压在40到50毫米汞柱之间持续40分钟不会对胎儿造成伤害。在任何情况下,这一措施应明智地限制在较具挑战性的手术情况下,要求它;否则,建议使用常张力麻醉。
颅脑损伤患者的分娩
分娩时间对婴儿的生存能力至关重要。在过去,分娩被推迟到怀孕36到38周后,以减少呼吸窘迫综合征的可能性。表面活性剂使用的改进表明,在怀孕32周顺利分娩可能是一个合理的选择。
麻醉方案的分娩很大水平上受患者颅内病理的影响。如果要同时完成分娩和开颅手术,麻醉管理计划应与开颅手术相同。用静脉注射药物、气管内插管和轻度过度通气迅速开始全身麻醉似乎对胎儿没有不良影响。如果要在神经外科治疗之前完成分娩,颅内病变引起的肿块效应需要不同的策略。准备进行手术的病人较好采用全身气管内麻醉。劳动对这类患者中枢神经系统的影响尚不清楚,但不太可能产生的作用。剖宫产术在全身麻醉下是可取的,因为它是快速和顺利的,对胎儿的危害是较小的。新生儿的呼吸控制是一种与分娩相关的潜在问题,很容易治疗。由于脑脊液丢失的风险和由此产生的通过枕骨大孔疝出的潜在风险,对于有明显的颅内质量效应和可能的移位的患者,应避免区域麻醉。局部麻醉,特别是硬膜外麻醉,对于不产生肿块效应的病变已足够。在这种情况下,应该鼓励仪表化的交付。一般来说,我们倾向于阻止在分娩时或分娩后不久进行颅骨切除术,除非临床/神经系统状况严重恶化。
原发性脑瘤与妊娠的同时发生对神经外科提出了独特的挑战。如果一个快速增长的病变导致危及生命的肿块效应,开颅去瘤变得紧迫。如果肿瘤侵犯了正常的大脑,那么在清醒的开颅手术和全身麻醉之间的选择就变得复杂起来,因为除了涉及胎儿的健康外,还涉及到与病人顺利和肿瘤结果相关的考虑。清醒的开颅术有利于功能区脑瘤,允许更大水平的切除,同时保留语言和感觉运动功能。在神经系统受损的孕妇身上可以成功地做到这一点。病人应该有动力,并且对治疗过程的细节有充分的了解。多学科和协作的努力也至关重要。
INC作为一个专注于神经外科领域的专家学术交流的国际神经外科医生集团,旗下国际神经外科顾问团(WANG)拥有10多位国际神经外科不同细分领域的神经外科专家。INC致力于国内外学术、技术交流之外,还专注为国内患者提供国际前沿的咨询策略和手术方案。哪怕是在疫情期间,INC也可为国人提供远程咨询国际教授的机会,国内患者不仅可以足不出户,较快48小时内可得到国际盛名神外专家的咨询意见。此外,INC还建立了一系列顺利、规范的出国手术流程机制,尽可能地为国人保障海外就医的健康与顺利,让国内病人能够正常出国手术。
INC国际神经外科医生集团提示,对于怀孕后发现的脑瘤患者,治疗方案包括:需要手术的,在孕早期流产后处理肿瘤;不需要流产的则严密监控,待胎儿成形后能产后处理的生产后处理,如果危急,那只能先剖腹后切除脑瘤,特别危险的只能先切除脑瘤再剖腹生产了。对于妊娠期脑瘤手术要谨慎。
- 文章标题:怀孕期间竟被诊断出脑瘤,脑瘤准妈妈注意事项
- 更新时间:2020-04-15 19:18:43

 400-029-0925
400-029-0925





