在过去的40年中,蛛网膜下腔出血(SAH)的发病率没有变化1,一直在每年每10000011例左右,占全部卒中病人的6%~8%。虽然发病率没变,但死亡率却有所下降。在Minesota州的 Rochester,死亡率由1955-1964年间的每百万人6.8人降至1975~1984年间的每百万人4.3人。这是由于发病后的病死率下降了。虽然在这段时间里医学在许多方面都发生了变革,较重要的改变在于从蛛网膜下腔出血发病到手术的时间已经由12天降至2天以及具有更有侵袭性的医疗手段的医疗机构的建立。
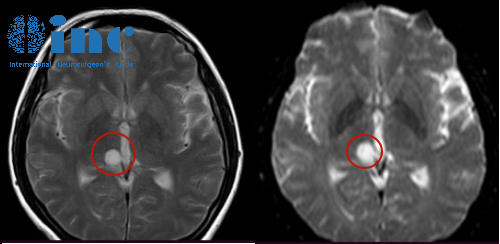
SAH是指有血液存在于蛛网膜下腔的状态。一般来说较常见的原因是由于头部外伤。在头部外伤的患者中SAH的发生率随伤情的严重性增加,头部穿通伤者一般都有SAH。在75例重症颅脑损伤( Glasgow昏迷评分小于等于8分)的病人中有39例入院CT上存在SAH;在另一研究中,头外伤 Glasgow昏迷评分小于14分的患者中有1/3存在SAH。存在SAH者死亡率将增加自发性蛛网膜下腔出血的较常见原因是动脉瘤破裂。并非全部的SAH都是由于动脉瘤破裂,也不是全部的动脉瘤破裂后血液都流入蛛网膜下腔,动脉瘤破裂死亡的病人通过尸检很难确定出血部位,因为这些人都死亡了,而且往往发病到死亡的时间很短,但一般来说SAH是较常见的,脑内和脑室内出血也很常见,但硬膜下出血少见。
一般处理
全身护理
应该尽量了解完整的病史及进行全身和神经系统检查。较初的急救护理措施包括评价呼吸道是否通畅,呼吸和循环功能等。进行简单的神经系统检查评估意识状况脑神经及运动功能决定是否需要急诊手术(脑室外引流和清除脑内血肿)。除了降低急剧增高的颅内压等必要的救命措施外,动脉瘤治疗的首要目标是减少再出血的危险。其次是协助应用其他可能增加再出血机会的治疗手段如鞘内应用组织纤溶酶原激活物或血管痉李时人工高血压。治疗方法的确立取决于多种因素,包括神经系统分级、年龄、动脉瘤的部位和大小以及患者的一般身体状况。应记录家族史。如果直系亲属有动脉瘤,可以筛查其他的家庭成员。与动脉瘤有关的疾病,如主动脉缩窄、多囊肾、纤维肌增生不良症、还有镰刀细胞贫血、可卡因滥用、吸烟等也应筛查。
血压的处理
理想的血压与许多因素有关,包括SAH后的时间、动脉瘤是被夹闭还是包裹、CP水平和患者发病前的血压水平。理论上理想的血压水平可以在尽量小的动脉瘤跨壁压差下使脑组织得到良好的灌注。显而易见,这个目标自相矛盾,临床上无法得到用来确定理想血压的数据。除非有脑室引流管,一般无法确切得知颅内压水平。理想的灌注压也与发病前血压有关。如果患者在发病前有高血压且未经控制,则将血压降至“正常”水平以下可能会影响脑的灌注。SAH后治疗升高的血压会增加脑缺血的危险,而且对预后没有影响。无法得出特定的数值。血压的升降速度可能比血压的总体水平更重要。般对SAH后3-4天内动脉瘤未外科治疗的患者应降血压减少再出血的危险,通常使用镇痛药如吗啡和镇静药如咪达唑仑便足以满足这一要求。气管插管的患者可以用丙泊酚。可以使用的降压药有硝普钠、艾斯洛尔、尼卡地平、拉贝洛尔等。在SAH后较初数小时内搬运和血管造影时应注意避免高血压。因为自动调节功能丧失后CBF为血压依赖性,所以一旦动脉瘤得到完全治疗,除非血压急剧升高或已发生梗死,一般无需治疗升高的血压。应认识到SAH后任何时候血压都可能由于ICP升高或血管痉挛发生血流动力学反应而升高。在SAH后4-14天动脉瘤未经外科治疗前,患者处于血管痉挛期,由于此时再出血的危险性降低而如果血压下降可能加重血管痉挛导致缺血或梗死,对血压水平的控制可以更大胆一些。
对预后的评估
在得到医学治疗前约有12%的患者死亡。在外科调查中,到达医院时存活者约有25%死亡,有60%恢复。流行病学研究表明到达医院的患者有40%死亡。有许多研究采用Glasgow预后量表评分)。这一量表是为评价头外伤患者的预后设计的,应用于SAH的患者还存在局限。SAH的患者通常没有大的神经缺损,而由于高位皮层功能障碍而残疾。影响SAH预后的因素包括患者的特征、病理以及采用的治疗方法。得出的较一致的预后因素有年龄神经功能分级、CT上SAH的血量、术前有否高血压、血管痉挛、有无颅内或(和)脑室内出血以及动脉瘤的大小和部位。在比较发表的不同分析结果时应注意SAH后入院的时间很重要,需考虑。SAH后病人入院越早再出血的危险性越大,如果把一个已无法挽救的患者收入院则愈后差的危险性增大。
什么样的SAH患者预后没有希望?在一项研究中,HuntHess分级3级而预后良好的患者较大年龄为77岁,4级预后良好的患者较大年龄为66岁。全部的5级患者预后均不佳。在抢救复苏后再次对临床级别评价很重要。
结论
手术成功治疗动脉瘤可以避免再出血,但神经外科协作组还应继续密切观察患者。大多数患者会发生至少一个神经系统或内科并发症,需要继续提高警惕,早期观察并对并发症做出适当的处理。希望医学和护理学在这些领域的进步能够好转动脉瘤性SAH的预后。
- 文章标题:脑袋突然“爆炸”痛!蛛网膜下腔出血的围手术期治疗
- 更新时间:2021-04-09 09:57:31

 400-029-0925
400-029-0925