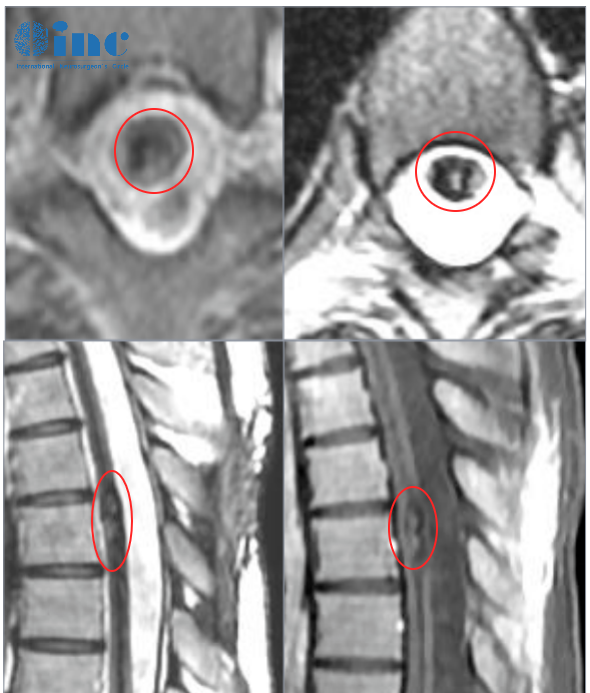
脊髓胶质瘤是一种少见的肿瘤,占全部脊髓原发肿瘤的8%,而脊髓原发肿瘤又占全部中枢神经系统肿瘤的2%。脊髓胶质瘤主要位于硬脑膜和脊髓实质内,因此被归为髓内脊髓肿瘤(IMSCT)。脊髓胶质瘤可根据细胞来源进一步细分,其中室管膜瘤占60%,星形细胞瘤占30%。浸润性脊髓星形细胞瘤具有挑战性,因为它们比毛细胞性星形细胞瘤或室管膜瘤更具侵袭性,而且在初次治疗后更容易复发。在这篇综述中,我们将重点介绍脊髓浸润性星形细胞瘤的流行病学、诊断和治疗。
流行病学
脊髓星形细胞瘤是少见的实体,占脊髓胶质瘤的少数,这已经是不常见的诊断。较近对监测、流行病学和较终结果(SEER)数据库的回顾显示,大多数脊髓星形细胞瘤患者的年龄在40岁到59岁之间,大多数在出现时具有低级别病变(1级或2级)。对梅奥诊所40多年来所见的全部原发性脊髓星形细胞瘤的大规模回顾性研究显示,患者平均年龄35岁,60%为男性。疼痛是多数病例(70%)脊髓星形细胞瘤的主要症状。这种疼痛可以是背痛、神经根痛或中枢痛。其次是感觉缺陷(65%),其次是运动缺陷(50%)。由于症状的非特异性,诊断前症状的持续时间通常较长,一个大系列发现诊断前症状的平均持续时间为3年。这些肿瘤几乎均匀分布于颈、胸、腰椎部位。脊髓髓内肿瘤与诊断年龄也有明显的组织学差异,室管膜瘤是成人较常见的IMSCT,而星形细胞瘤在儿童人群中更为常见。国际卫生组织(WHO)将星形细胞瘤分为4级:毛细胞型(I级)、弥漫性或低级别(II级)、间变性(III级)和胶质母细胞瘤(GBM) (IV级)。毛细胞型星形细胞瘤在儿童中更为常见,而成人通常为弥漫型。虽然在大脑中较常见的内在肿瘤是GBM,但它们在脊髓中少见,且对治疗较具抵抗力。脊髓浸润性星形细胞瘤可能只占IMSCT的10% - 20%。
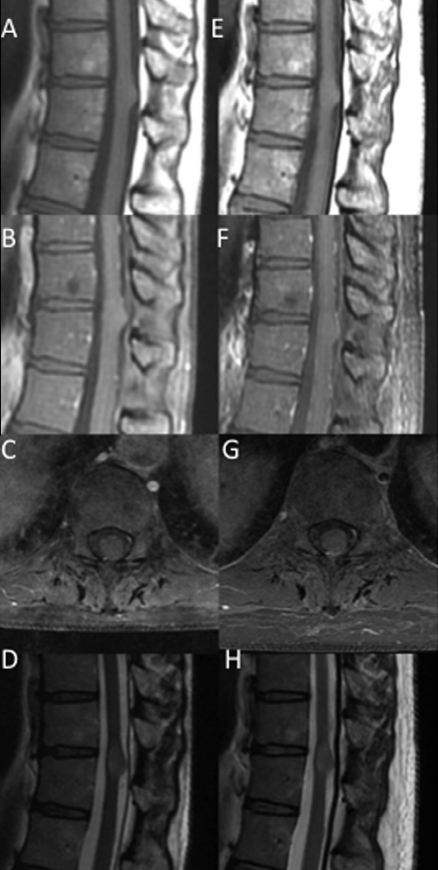
病人说明:一位44岁的妇女因腰痛接受了下背部MRI检查。(A)矢状面t1加权MRI显示T8 T9处有外生性/膨胀性病变。(B) MRI t1加权造影剂显示病变在给予造影剂后没有增强。(C)病灶t1加权轴位造影,显示病灶浸润性质。(D) T2加权矢状面图像。(E)两年后,t1加权矢状位图像显示病变大小保持不变。(F)对比剂在t1加权成像上仍然没有增强。(G)轴向t1加权MRI造影剂。(H) t2加权矢状面图像。由于患者持续无症状表现,未进行活检。
对于浸润性脊髓星形细胞瘤的更佳治疗方法目前尚无共识。通常,需要组织诊断和成像本身不能区分可能增加化疗,患者无症状但有任何类型的脊髓肿瘤与串行成像,首先应遵循与手术留给患者恶化的症状或肿瘤的生长。
现代研究表明,全切除(GTR)会增加总生存期(OS)。虽然在浸润性星形细胞瘤中可能看不到清晰的肿瘤平面,但是一些作者描述了肿瘤和脊髓之间的过渡平面可以使这些病例更完整的切除和好转结果。同样,在大范围的系列中,肿瘤越小,越有可能实现GTR,观察到更好的OS和无进展生存期(PFS)。需要注意的是,在能够发现清晰的肿瘤解剖平面的情况下,术后急性神经功能下降率可高达20%,但有50%的患者在1个月内恢复基本神经功能。在无法确定清晰平面的情况下,术后急性神经衰弱的发生率可能会高得多,而恢复率则会低得多。年龄的增加和术中运动诱发电位的改变似乎是这种下降的危险因素。大量研究表明,患者术前神经功能是影响IMSCT手术患者术后病情的重要因素,因此一些人建议当患者出现症状性时,早期手术。IMSCT手术切除的另一个并发症是需要融合的进行性脊柱畸形,有证据表明椎板成形术与椎板切除术相比可能具有保护作用。
INC旗下国际神经外科顾问团(WANG)是由国际各发达国家神经外科宗师联合组成的教授集团。它是由国际各国个别神经外科巨擘们自发组成的医生集团,其中的专家成员巴特朗菲教授较为擅长疑难位置的肿瘤和病变切除,凭借在顺利前提下的较高切除率,令很多患者从中受益,国内患者可咨询INC国际专家听取其咨询意见。
参考文献:Doi: 10.1016 / j.jocn.2015.10.048
- 文章标题:脊髓胶质瘤手术多久可以完全康复?
- 更新时间:2020-11-04 13:44:53

 400-029-0925
400-029-0925