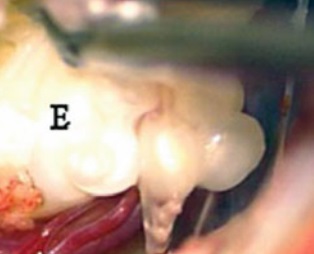
桥小脑角区肿瘤手术是神经外科领域中极具挑战性的操作之一。该区域解剖结构极为复杂,集中了众多重要的神经和血管,如面神经、听神经、三叉神经以及小脑前下动脉等。患者及其家属往往十分关注手术成功率,而手术成功率并非单一因素决定,受到多种因素的综合影响。

手术成功率的衡量标准
手术成功率的评估并非简单的“成功”或“失败”二元划分。在桥小脑角区肿瘤手术中,主要从以下几个关键方面衡量:
肿瘤切除程度:
理想状态是实现肿瘤的完全切除,即肉眼和显微镜下均无肿瘤残留,这是判断手术成功的重要指标之一。完全切除肿瘤可有效降低肿瘤复发风险,提高患者的长期生存率和生活质量。
神经功能保留情况:
由于桥小脑角区与多组重要神经紧密相邻,手术过程中能否最大程度保留神经功能至关重要。例如,保留面神经功能可避免患者术后出现面瘫,影响面部表情和口腔功能;保留听神经功能能维持患者听力,减少听力障碍带来的生活困扰。若术后患者重要神经功能得以良好保留,即使肿瘤未能完全切除,也可在一定程度上视为手术成功。
患者术后恢复情况:
包括术后身体状况的恢复,如生命体征平稳、伤口愈合良好,以及是否出现严重并发症等。患者在术后能够较快恢复正常生活,且无严重并发症影响身体健康,也是手术成功的体现。
影响手术成功率的因素
肿瘤相关因素
肿瘤类型:
不同类型的桥小脑角区肿瘤具有不同的生物学特性和生长方式,这对手术成功率有显著影响。例如,听神经瘤是该区域最常见的肿瘤之一,其生长相对较有规律,边界相对清晰,若肿瘤较小,手术完全切除且保留神经功能的成功率较高。而脑膜瘤若与周围血管、神经粘连紧密,尤其是大型脑膜瘤,手术难度大幅增加,完全切除肿瘤并保留神经功能的成功率会降低。胆脂瘤由于其呈匍匐样生长,常包绕神经、血管,手术全切除难度大,容易残留肿瘤组织,影响手术成功率。
肿瘤大小:
一般来说,肿瘤越小,手术成功率越高。小型肿瘤对周围神经、血管的压迫和侵犯程度相对较轻,手术操作空间相对较大,更易于完整切除肿瘤且保留神经功能。随着肿瘤体积增大,其与周围重要结构的粘连和浸润程度加剧,手术难度呈指数级上升,不仅增加了肿瘤残留的风险,也提高了损伤神经、血管的可能性,从而降低手术成功率。
肿瘤位置:
肿瘤在桥小脑角区的具体位置也影响手术成功率。若肿瘤位于相对“安全”区域,周围重要神经、血管较少,手术操作相对容易,成功率较高。相反,若肿瘤紧邻脑干、重要血管分叉处或多组重要神经汇聚处,手术过程中稍有不慎就可能损伤这些关键结构,导致严重并发症,使手术成功率大打折扣。
患者自身因素
年龄与身体状况:
年轻、身体状况良好的患者,对手术的耐受性较强,术后恢复能力也相对较好,在手术过程中更能应对各种风险和挑战,手术成功率相对较高。而年老体弱的患者,可能合并多种基础疾病,如高血压、心脏病、糖尿病等,这些疾病会增加手术风险,降低患者对手术的耐受性,影响术后恢复,从而降低手术成功率。
是否存在其他疾病:
除了上述常见的基础疾病外,患者若存在凝血功能障碍、免疫系统疾病等,也会对手术产生不利影响。凝血功能障碍可能导致术中出血难以控制,增加手术风险;免疫系统疾病会削弱患者的抵抗力,使术后感染等并发症的发生率升高,进而影响手术成功率。
医疗团队因素
手术医生经验:
经验丰富的神经外科医生在处理桥小脑角区肿瘤手术时具有明显优势。他们熟悉该区域复杂的解剖结构,能够在手术中准确识别和保护重要神经、血管,应对各种突发情况。在面对复杂肿瘤时,凭借丰富的经验和精湛的技术,更有可能实现肿瘤的完全切除并保留神经功能,提高手术成功率。
医疗团队协作:
桥小脑角区肿瘤手术需要一个专业的医疗团队协作完成,包括麻醉师、神经电生理监测人员、手术室护士等。麻醉师要确保患者在手术过程中麻醉平稳,为手术创造良好条件;神经电生理监测人员通过实时监测神经功能,及时为手术医生提供反馈,避免神经损伤;手术室护士要熟练配合手术操作,保障手术器械和物资的供应。高效协作的医疗团队能够有效提高手术成功率。
手术技术与设备因素
手术入路选择:
合适的手术入路是手术成功的关键之一。常见的手术入路有乙状窦后入路、中颅窝入路、迷路后入路等。不同的手术入路适用于不同类型、位置和大小的肿瘤。例如,乙状窦后入路适用于大多数桥小脑角区肿瘤,能够提供较好的手术视野,便于操作;中颅窝入路对于切除位于内听道内或累及中颅窝的肿瘤具有优势;迷路后入路则适用于听力已完全丧失的听神经瘤患者。选择恰当的手术入路可以更好地暴露肿瘤,减少对周围组织的损伤,提高手术成功率。
先进设备应用:
随着医学技术的发展,先进的手术设备和技术在桥小脑角区肿瘤手术中发挥着重要作用。神经导航系统可以精确引导手术路径,帮助医生准确找到肿瘤位置,减少手术误差;术中神经电生理监测设备能够实时监测神经功能,及时发现神经损伤的迹象,指导手术操作;显微镜的应用使手术视野更加清晰,便于医生进行精细操作。这些先进设备和技术的应用有助于提高手术成功率。
桥小脑角区肿瘤手术成功率受到肿瘤类型、大小、位置,患者年龄、身体状况及合并疾病,医疗团队经验与协作,以及手术技术和设备等多方面因素的综合影响。要提高手术成功率,需要全面评估患者情况,精准判断肿瘤特征,发挥医疗团队的专业优势,合理运用先进技术和设备。
相关问题及解答
手术风险大吗?
桥小脑角区肿瘤手术风险相对较大。该区域神经、血管密集,手术易损伤这些重要结构,导致面瘫、听力丧失、大出血等并发症。但随着医疗技术进步,手术成功率和安全性在提高。医生会在术前全面评估,制定方案降低风险。
术后会复发吗?
术后存在复发可能。肿瘤切除不完全、恶性肿瘤等情况易复发。良性肿瘤若切除彻底,复发概率较低;恶性肿瘤即便切除干净,也可能因肿瘤细胞侵袭性复发。术后需定期复查,以便早发现复发迹象。
术后多久能出院?
术后出院时间因人而异。一般来说,若无并发症,伤口愈合良好,术后1-2周可出院。但神经功能恢复慢的患者,可能需更长时间康复治疗,出院时间会推迟。出院后也需遵循医嘱,按时复查。
- 文章标题:桥小脑角区肿瘤手术成功率高吗?
- 更新时间:2025-02-18 14:59:40

 400-029-0925
400-029-0925