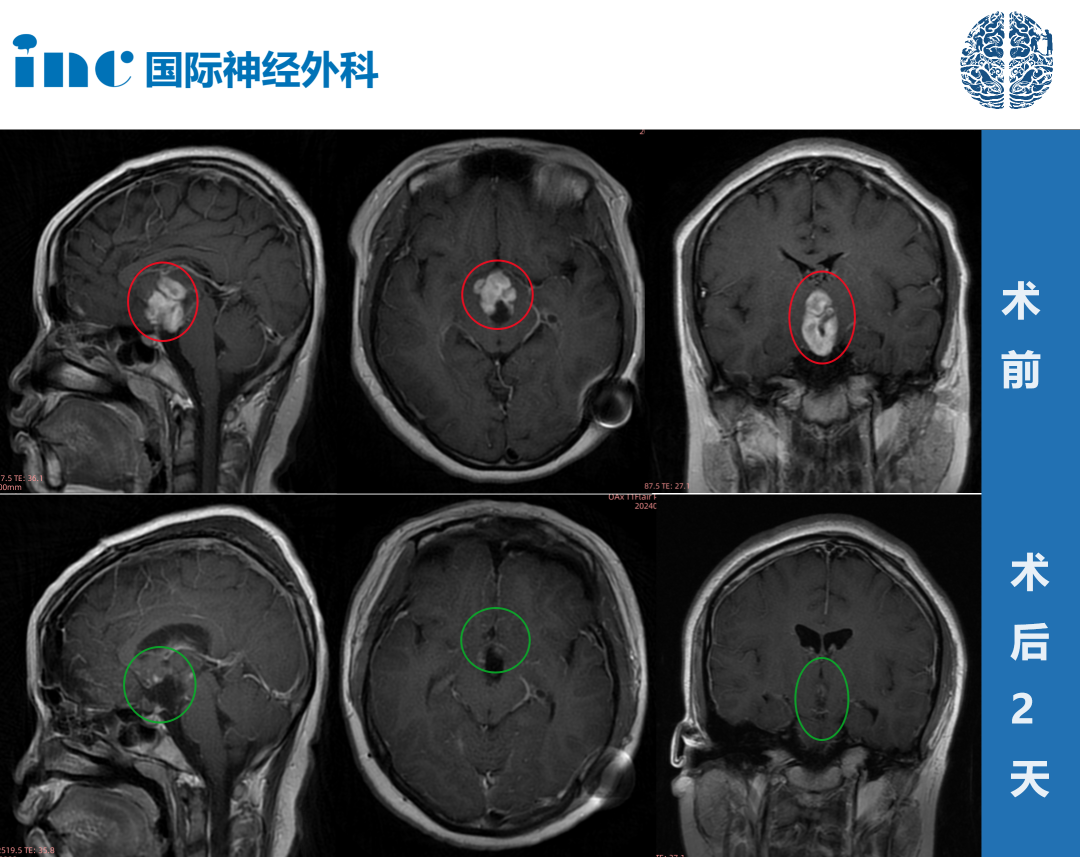
少突胶质细胞瘤和胶质瘤有区别吗?少突胶质细胞瘤是胶质瘤家族中的一员,具有特定的细胞来源、病理特点以及临床表现。虽然它们都属于广义上的胶质瘤范畴,但在具体的病理特征、临床表现以及治疗策略上存在明显差异。准确区分不同类型胶质瘤对于制定个体化治疗计划至关重要。随着对胶质瘤分子机制研究的深入,未来将有望开发出更多针对性更强、效果更好的治疗方法。

一、定义与起源
1. 胶质瘤的定义与起源
胶质瘤是一大类起源于神经胶质细胞的肿瘤的统称。神经胶质细胞是中枢神经系统中除神经元外的另一大类细胞,主要包括星形胶质细胞、少突胶质细胞和室管膜细胞等。胶质瘤可以起源于这些神经胶质细胞中的任何一种,在脑和脊髓内生长。
由于神经胶质细胞在中枢神经系统中分布广泛,且具有多种功能,如支持神经元、参与营养物质运输、维持离子平衡等,胶质瘤的发病位置也较为多样。它可以发生在大脑的各个叶(额叶、颞叶、顶叶、枕叶)、小脑、脑干以及脊髓等部位。
2. 少突胶质细胞瘤的定义与起源
少突胶质细胞瘤是胶质瘤的一种特定类型,它起源于少突胶质细胞。少突胶质细胞主要负责在中枢神经系统中形成神经纤维的髓鞘,就像电线外面的绝缘层一样,能够加快神经冲动的传导速度。
少突胶质细胞瘤的肿瘤细胞在形态和功能上与正常少突胶质细胞有一定的关联。其肿瘤细胞通常呈圆形,细胞核周围有一圈透明的胞质,这种形态特点在病理检查中是识别少突胶质细胞瘤的重要依据之一。它主要发生在大脑半球,尤其是额叶和颞叶,也有少部分会出现在脊髓等部位。
二、病理特征
1. 细胞形态差异
胶质瘤根据其起源细胞的不同,细胞形态各异。如果是星形胶质细胞瘤,其细胞形态通常呈星形,有多个细长的突起。这些突起可以与周围的神经元、血管以及其他胶质细胞相互联系。在病理切片中,可以看到细胞体较大,核不规则。
少突胶质细胞瘤细胞形态相对规则,多为圆形,大小比较均匀。细胞核呈圆形,居中,周围有一圈透明的晕圈,这是少突胶质细胞典型的“煎鸡蛋样”外观。这种细胞形态特点使得少突胶质细胞瘤在病理诊断时较容易与其他类型的胶质瘤区分开来。
2. 组织结构差异
胶质瘤的组织结构因类型不同而不同。例如,弥漫性星形胶质细胞瘤往往呈弥漫性生长,肿瘤细胞与正常脑组织边界不清,会浸润到周围的脑组织中。这种弥漫性生长的特点使得手术完全切除肿瘤变得非常困难,因为很难确定肿瘤的边界到底在哪里。
少突胶质细胞瘤在组织结构上,部分肿瘤可以形成相对清晰的边界,这为手术切除提供了一定的便利。但也有一些少突胶质细胞瘤会出现钙化现象,在肿瘤组织内形成钙盐沉积。这种钙化在影像学检查(如CT扫描)中可以作为一个重要的诊断线索,也是少突胶质细胞瘤病理特征的一个重要方面。
三、生物学行为
1. 生长速度差异
胶质瘤中不同类型的生长速度有较大差异。一般来说,高级别的星形胶质细胞瘤(如胶质母细胞瘤)生长速度非常快,肿瘤细胞增殖活跃。这些肿瘤可以在短时间内迅速增大体积,对周围脑组织产生严重的压迫和浸润。
少突胶质细胞瘤的生长速度相对较慢,尤其是低级别少突胶质细胞瘤。它们可能在数年内逐渐生长,给患者的症状也是逐渐出现和加重的。这种相对缓慢的生长速度为早期诊断和治疗提供了一定的时间窗口,但也容易被患者忽视,导致确诊时肿瘤可能已经发展到一定程度。
2. 侵袭性差异
侵袭性是衡量肿瘤生物学行为的一个重要指标。高级别胶质瘤通常具有很强的侵袭性,会沿着脑白质纤维束、血管周围间隙等结构向周围脑组织浸润。这种侵袭性使得肿瘤细胞很难被完全清除,即使进行了手术切除,仍有可能在原发部位周围或者远处的脑组织中残留肿瘤细胞,导致复发。
少突胶质细胞瘤的侵袭性相对较弱,虽然也会有一定程度的浸润,但程度较其他一些胶质瘤类型(如弥漫性星形胶质细胞瘤)要轻。在手术中,对于边界相对清晰的少突胶质细胞瘤,有可能更接近完全切除,从而降低复发的风险。不过,这并不意味着少突胶质细胞瘤不会复发,尤其是在肿瘤细胞已经发生恶变或者向周围组织有一定程度浸润的情况下。
四、临床表现
1. 症状出现时间差异
由于生长速度不同,胶质瘤和少突胶质细胞瘤在症状出现的时间上有所差异。快速生长的高级别胶质瘤可能在短时间内(如几周至几个月)就会引起明显的症状,如头痛、恶心、呕吐、癫痫发作、肢体无力等。这是因为肿瘤迅速增大导致颅内压急剧升高,以及对周围脑组织的压迫和破坏。
少突胶质细胞瘤症状出现相对较晚,患者可能在肿瘤生长了较长时间后才出现轻微的头痛、偶尔的癫痫发作等症状。例如,有些患者可能在发病初期只是偶尔出现短暂的癫痫,容易被误诊为其他神经系统疾病,随着肿瘤的生长,症状才会逐渐加重。
2. 症状类型差异
胶质瘤的临床表现与肿瘤的位置和大小密切相关。如果肿瘤位于大脑语言中枢,可能会导致语言障碍,包括失语、言语含糊等;位于运动区会引起肢体运动障碍,如偏瘫;位于视觉中枢会造成视力和视野问题。此外,由于颅内压升高,还会普遍出现头痛、呕吐等症状。
少突胶质细胞瘤同样会引起这些症状,但由于其好发于额叶和颞叶,癫痫发作的频率可能相对较高。额叶的少突胶质细胞瘤可能会影响患者的精神状态,导致人格改变、情绪异常等;颞叶的肿瘤可能会引起听觉、嗅觉等方面的异常,以及复杂部分性癫痫发作。
五、治疗和预后
1. 治疗策略差异
对于胶质瘤的治疗,手术是主要的治疗方法,但不同类型的胶质瘤手术策略有所不同。对于高级别胶质瘤,由于其侵袭性强、边界不清,手术往往很难完全切除肿瘤,更多的是进行部分切除以减轻颅内压和获取病理组织进行诊断。术后通常需要联合放疗和化疗来控制肿瘤的生长。
少突胶质细胞瘤在治疗上,如果是低级别且边界相对清晰的情况,手术有机会进行更彻底的切除。对于部分切除的少突胶质细胞瘤,也会考虑放疗和化疗,但其方案可能与高级别胶质瘤有所不同。例如,少突胶质细胞瘤对化疗药物(如替莫唑胺)的敏感性可能更高,在化疗方案的选择和剂量上会有针对性的调整。
2. 预后差异
胶质瘤的预后因类型和分级而异。高级别胶质瘤预后较差,如胶质母细胞瘤即使经过积极的治疗,患者的中位生存期也相对较短,一般在1 - 2年左右。这是因为肿瘤的快速生长、高侵袭性以及容易复发等特点。
少突胶质细胞瘤的预后相对较好,尤其是低级别少突胶质细胞瘤。经过完整的治疗,包括手术切除、适当的放疗和化疗,患者的生存期可以延长到数年甚至十几年。不过,预后也受到肿瘤的大小、位置、是否恶变等多种因素的影响。
少突胶质细胞瘤是胶质瘤的一种特定类型,它们在起源、病理特征、生物学行为、临床表现、治疗和预后等方面都存在一定的差异。了解这些差异对于准确诊断、制定合理的治疗方案以及判断患者的预后都具有重要的意义。
相关案例阅读:
巨大胶质瘤全切没有复发,术后3年竟可以行云流水打八段锦! (点击标题即可查看案例全文)
从得肿瘤后感觉病人要知道真相,并要以的心态去面对,才能战胜病魔”,当我们收到近期INC随访患者—2020年接受巴教授成功手术的较大额叶胶质瘤患者顾先生的随访视频时,无不被顾先生的术后3年的状态所感染,视频中的他身着飘逸的练功服,太较、八段锦、拳法……顾先生样样精通,动作行云流水、干净利落、硬朗有力、风姿,完全看不出脑肿瘤在他身上留下一点阴影。精神奕奕的他表示自己各项体检都很正常,每天都会坚持锻炼身体,感谢巴教授成功手术的同时,顾先生也感谢自己从患病以来做的决定。
不幸罹患额叶较大胶质瘤,首刀手术仅过去四年便出现了复发并且恶化,处于事业高峰期的顾先生不愿意术后反复放疗遭受较大的折磨,还根本上遏制不住肿瘤的复发,于是寻求前沿的咨询力量来全切自己的额叶胶质瘤。然后所幸在巴教授手术后,他的较大胶质瘤“零并发症全切手术”无后遗症、没有复发获治愈型的理想效果。而回首顾先生的治疗之路,也能看出他为什么能收获如此良好的预后。
复发——这是全部脑瘤患者都不愿意面对的困境,特别是对于胶质瘤患者,复发不仅意味着肿瘤卷土重来,还有可能会有肿瘤恶化的风险。而对于胶质瘤的治疗,国际脑干手术教授-INC巴特朗菲教授曾表示“胶质瘤治疗越早越好。实际上胶质瘤从不停止生长,等待会让肿瘤变得越来越大,早期手术基本上是重要的。“这不仅对于初次手术的患者而言很重要,对于复发的患者一样适用。
本文“少突胶质细胞瘤和胶质瘤有区别吗?”内容仅供参考,不构成针对任何具体患者的医疗建议。若怀疑或确诊为“胶质瘤”,请立即咨询值得信赖的医生,以获取个性化的治疗方案。在与肿瘤斗争的过程中,患者及其家属应深刻理解到,这不仅是一场医学挑战,更是一场涉及希望、毅力和团结的战斗。通过遵循规范的治疗流程、接受科学的康复指导,并得到社会各界的支持与帮助,终将能够为肿瘤患者带来充满希望的新生之光。
- 文章标题:少突胶质细胞瘤和胶质瘤有区别吗?
- 更新时间:2024-11-15 16:03:18

 400-029-0925
400-029-0925