颅内海绵状血管瘤是海绵状血管畸形(CMs)的一种,这是一种低血流的中枢神经系统血管畸形,可能发生在大脑、脊髓,或很少发生在硬脑膜,经常称之为海绵状血管瘤。在微观层面上,内皮细胞缺乏正常的紧密连接,导致"渗漏"。从宏观上看,病变被比喻为桑葚或覆盆子。
磁共振成像(MRI)反映了基本的病理变化。标准的T2加权序列显示病变网状的中央部位("爆米花"外观)。中央部分的T2高信号反映了其中的血液和血栓。中央的低密度区域可能反映老化的血液或钙化。病变周围典型的T2低信号边缘反映了周围的含铁血黄素。
病变分别在显微镜下(左)、肉眼下(中)和核磁共振上(右)的表现形式
颅内海绵状血管瘤流行病学
颅内海绵状血管瘤的确切发病率尚不清楚。来自尸检研究、临床MRI研究和为非临床目的进行的脑部MRI研究的预估表明其患病率为0.16%至0.9%。在一项以人群为基础的研究中,对50至89岁的病人进行了非临床目的的MRI检查,颅内海绵状血管瘤的发病率约为1/200,但只有1/2700的患者有相关症状。患者较常见的是在30-50岁之间就医,但患者可能在婴儿期和儿童期就已存在该病灶。
颅内海绵状血管瘤严重吗?是怎么引起的?
尽管较初被认为是先天性病变,但现已知颅内海绵状血管瘤是获得性的,许多报告证实了MRI检查结果正常的患者后来发展成了海绵状血管瘤。有数据显示,随着年龄的增长,颅内海绵状血管瘤的发病率越来越高,这也支持了后天的病因。

颅内不同部位的海绵状血管瘤病灶
大约80%的患者是散发病例。通常情况下,患者会有一个单一的病变,往往同时伴有发育性静脉异常(DVA)。一些数据支持DVA在影响出血风险方面的潜在作用。大约30%的散发性海绵状血管瘤患者在标准MRI序列中会有相关的发育性静脉异常。
多达20%的病人是家族性病例。导致家族性海绵状血管瘤的3种已知的蛋白编码基因是:KRIT1(CCM1)、Malcavernin(CCM2)和PDCD10(CCM3)。这些基因调节参与内皮细胞紧密连接的稳定性、细胞增殖和血管生成的信号通路。家族性海绵状血管瘤通常以不伴相关发育性静脉异常的多发性海绵状血管瘤为特征,但也存在与发育性静脉异常相关的家族性海绵状血管瘤的少见病例。

家族性CM的3中基因分型以及各自的特点,左图为视网膜海绵状血管畸形、中图为皮肤静脉畸形、右图为多发海绵状血管瘤、脑膜瘤
存在多个病变的患者或单一病变合并家族史的患者应考虑进行遗传咨询和检测。家族性患者也可能有皮肤病变(毛细血管静脉畸形)和视网膜血管瘤。家族性患者可能以大约每2年1次的速度出现新的CM病灶。儿童期发病的患者发生脑出血的风险更大,并可能有其他系统性疾病,包括脊柱侧弯、脑膜瘤、星形细胞瘤和前庭神经鞘瘤(听神经瘤)。
毛细血管扩张症和海绵状血管瘤可能在脑部或脊髓放射性照射(包括立体定向放射手术)后2至20年内发生。海绵状血管瘤常在放疗的端口发展或在全脑照射的情况下更弥漫性地发展。放射性海绵状血管瘤患者经常会形成多个病灶。
颅内海绵状血管瘤有什么症状?
颅内海绵状血管瘤患者可能因偶然发现或因相关症状而被诊断。症状可能包括局灶性神经功能缺损、癫痫发作或急性孤立性头痛。这些症状可能与急性出血有关或无关。
慢性头痛在海绵状血管瘤患者中很常见,但如果在影像学上无相关的急性出血,慢性头痛不被认为是需要手术的海绵状血管瘤的症状性并发症。
在家族性病例中,较常见的症状是癫痫发作,其次是出血和非特异性头痛。
位于脑干的海绵状血管瘤更容易发生出血。引起癫痫发作的病灶更有可能是幕上皮质病变,其中颞叶的病变较为普遍。脊髓海绵状血管瘤通常是症状性的,而不是偶然发现。脊髓海绵状血管瘤出血的病人常常表现为不完全或完全的脊髓病变,伴或不伴相关的疼痛。
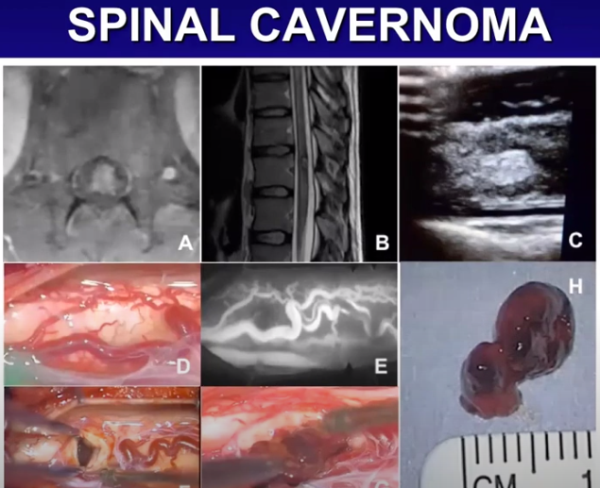
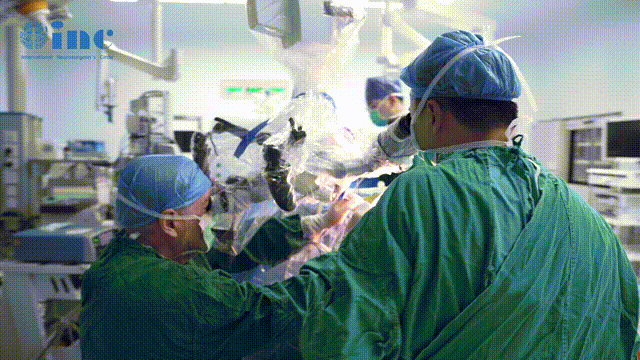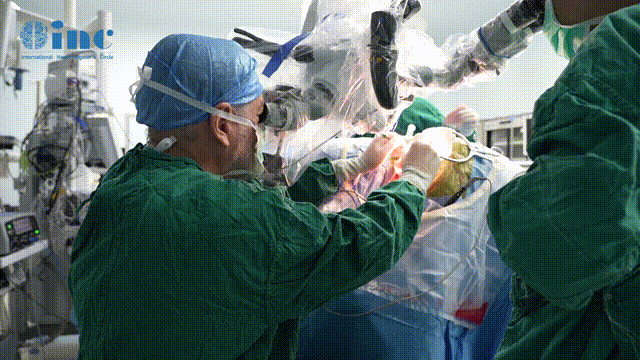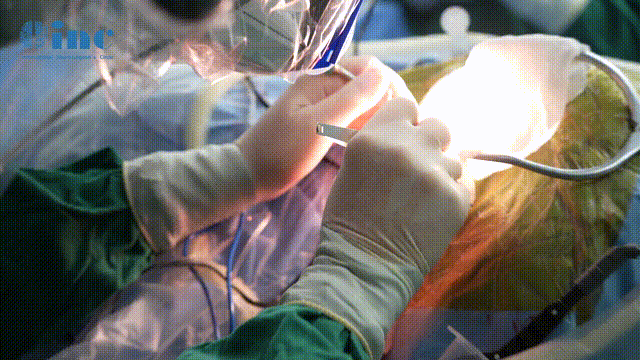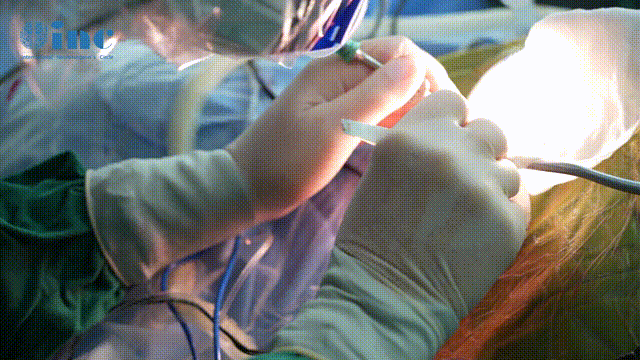
脊髓海绵状血管瘤的影像学特点和术中表现
颅内海绵状血管瘤如何应对?
手术切除病变是治疗颅内海绵状血管瘤的根本治疗方法。病灶反复小量出血、癫痫和重要功能区的占位效应,是颅内海绵状血管瘤手术适应证的主要考虑因素。对于很小的病灶,也无症状的病例可以随访观察。对于一部分病例病灶部位不宜进行切除、无法耐受切除性手术的可以采用伽玛刀治疗。
- 文章标题:颅内海绵状血管瘤严重吗?有什么症状?
- 更新时间:2021-10-12 13:27:48

 400-029-0925
400-029-0925