胶质母血管瘤GBM是中枢神经系统常见的恶性脑瘤,GBM是引起“脑对脑”转移的很常见的原发性中枢神经系统肿瘤,尽管某些原发性肿瘤,例如髓母细胞瘤、室管膜瘤和生殖细胞瘤倾向于几乎仅通过CSF途径扩散,但GBM却以其通过多种途径播散转移的能力而臭名昭著。由于GBM扩散如此之快,并且在正常出现的大脑中大部分地方都存在有活力的肿瘤细胞,因此许多神经病理学家和肿瘤学家认为GBM是“全脑”疾病。本文节选翻译自《Osborn’s Brain》,主要以影像学和尸检标本角度呈现GBM传播转移的方式。
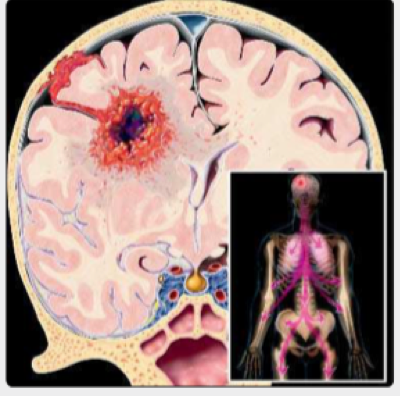
图1:显示了潜在的GBM转移路线。优先的肿瘤扩散沿致密的脑白质,也可以是室管膜,脊柱下,弥漫性CSF(“癌性脑膜炎”)。硬脑膜,颅骨浸润,颅外转移很少发生。(来自E.T.HedleyWhyte)
1.脑白质播散转移
GBM播散转移的常见途径是通过白质(图2)。沿致密的白质束(如胼胝体,前突,前连合和皮质脊髓束)播散转移可导致肿瘤植入到地理上较远的区域,如桥,小脑,髓质和脊髓(图3)。存活的肿瘤细胞散布在可见的肿瘤周围水肿中(或以外),“转移灶”可向下延伸到椎管内,覆盖脊髓,使神经增厚,并在鞘囊内引起局灶性肿块样沉积。
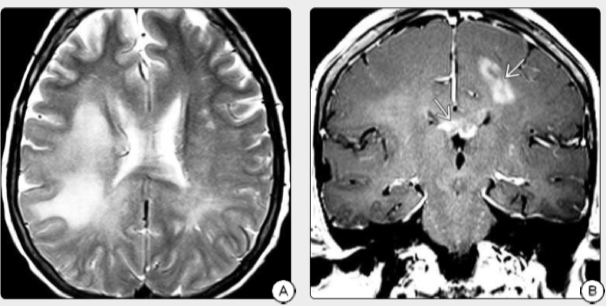
图2:A:T2WI在该老年患者中显示弥漫性融合性和斑块状高强度信号,并伴有混乱,左侧无力增加。B:同一患者的冠状T1显示左半球高信号肿块和胼胝体增强,活检发现弥漫性浸润性GBM。
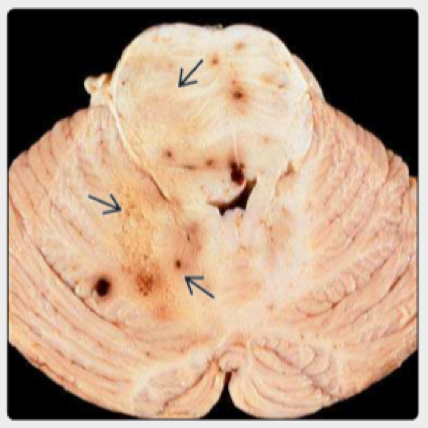
图3:尸检显示了GBM播散转移的模式,穿过脑桥和小脑的轴向切片显示了实质性肿瘤的多个离散病灶。
2.CSF脑脊液播散转移
GBM经常播种脑脊液,充满沟回和脑室(图4)。颅神经和脑部的脑膜表面弥漫性包被也很常见。在影像学研究中,“癌性脑膜炎”的这种现象可能与化脓性脑膜炎没有区别。大多数GBM表现为无控制性DWI特点,因肿瘤浸润而损害了白质(图5)。MRS通常显示胆碱升高,NAA和mI降低,并且脂质/乳酸峰在1.33 ppm。pMR显示肿瘤“外皮”中rCBV升高,血管通透性增加
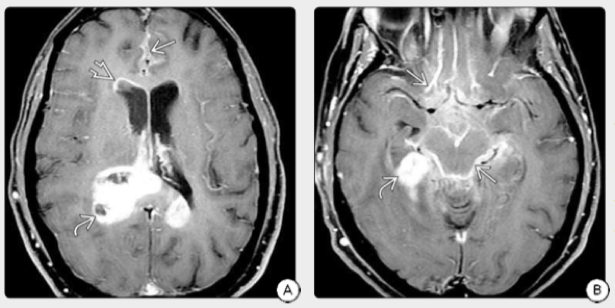
图4:T1像GBM具有广泛的CSF播散转移。注意室管膜、沟回、脑池的强化。B:显示原发性肿瘤和中脑弥漫性包膜,整个鞍上池强化,并延伸到侧裂和嗅沟。

图5:来自GBM的“癌性脑膜炎”覆盖了脑干和小脑,基底动脉和颅神经的表面。大体外观与化脓性脑膜炎几乎没有区别。
3.室管膜间和室管膜下播散
沿室管膜扩张的GBM也会发生,但不如弥漫性CSF扩散常见。对比增强的成像,脑室内部(通常是侧脑室)覆盖有增强的肿瘤,类似于化脓性脑室炎。室管膜下肿瘤也发生扩散,当肿瘤“蠕动”并在心室边缘周围爬行时会产生厚厚的肿瘤“外皮”(图6)。

图7:胶质母细胞瘤已在两个侧脑室周围扩散,形成室管膜下播散。
4.颅硬膜转移瘤
GBM通过小脑直接侵入硬脑膜蛛网膜的情况很少见。在不同情况下,肿瘤侵蚀进入颅盖膜,有时甚至穿过颅盖膜,播散至帽状腱膜下组织。
5.中枢神经系统外播散转移
GBM发生血源性扩散到全身部位,但很少见。可能发生骨髓(是椎体),肝,肺甚至淋巴结转移(图8)。

图8:A:冠状动脉尸检脑显示坏死性出血性颞叶GBM。B:在同一情况下,腰椎(L)和胸椎(R)在椎体中显示出多处转移,GBM的颅外扩散很少见。
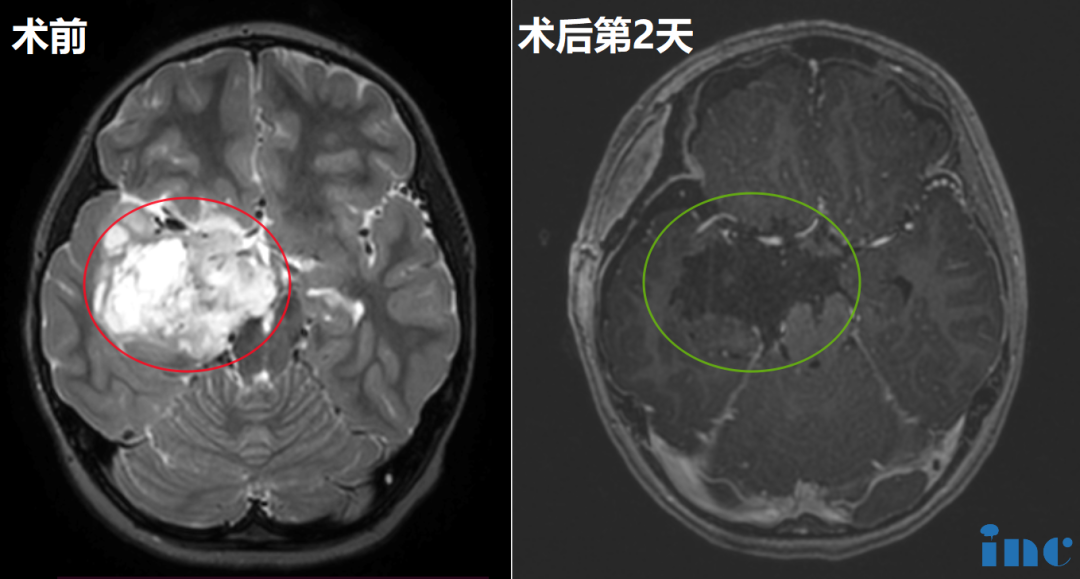
由于胶质母细胞瘤的多种扩散方式,进展恶化时间快,目前好转症状、延长生存期的合适方式是手术切除肿瘤,术后辅以放化疗治疗。
图文资料来源:Anne G.Osborn.《Osborn’s Brain》
- 文章标题:影像、尸检例证:胶质母细胞瘤转移的5种方式
- 更新时间:2020-04-13 21:29:59

 400-029-0925
400-029-0925