
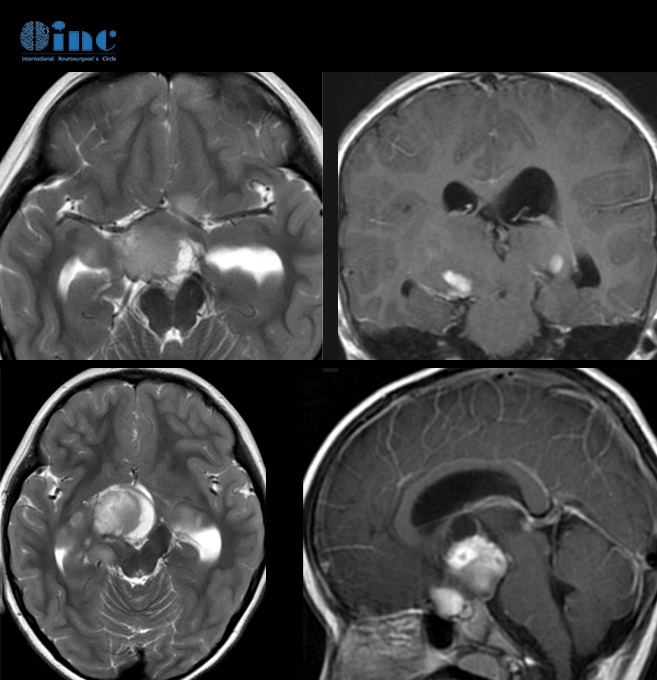
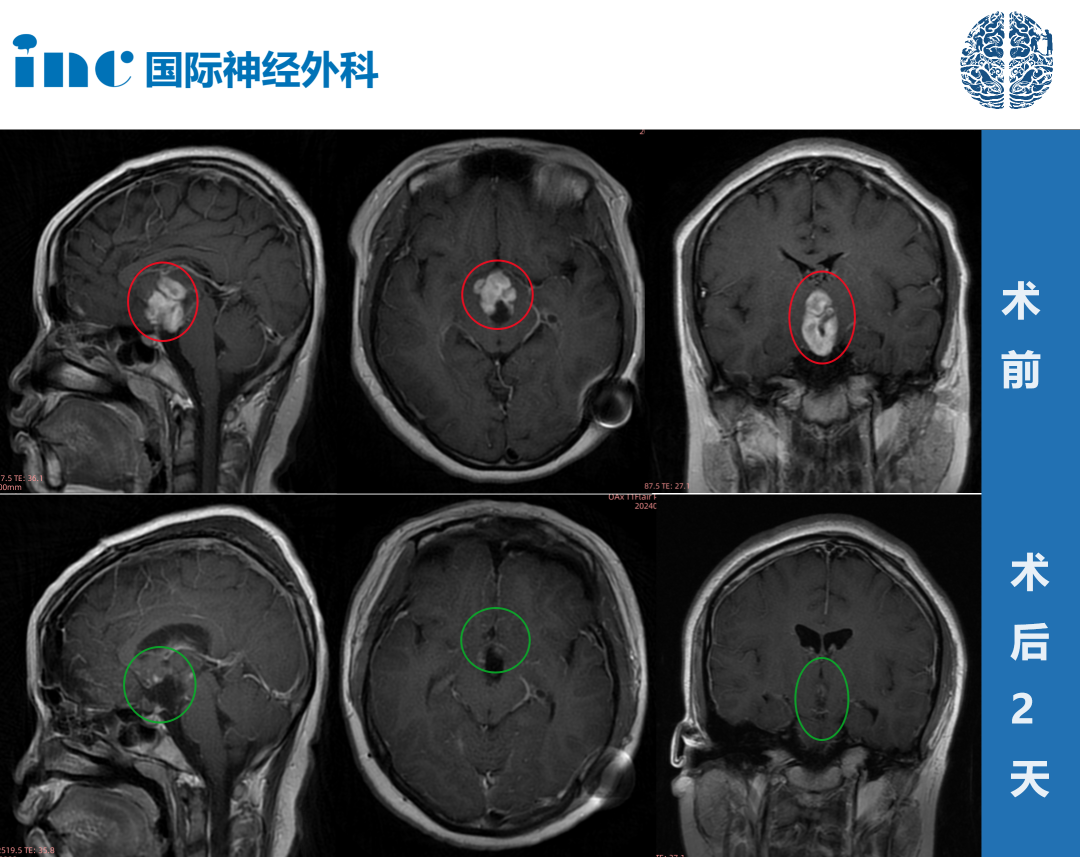
视神经胶质瘤属于视神经内胶质细胞(星形细胞astrocyte)增殖所致,是发病缓慢的良性肿瘤,有少数为低度恶性。病理分两型,即星形细胞神经胶质瘤和少突神经胶质细胞瘤。多发于学龄前儿童,女孩较多,成人少见,部分与神经纤维瘤病伴发,可疑有遗传倾向。视神经胶质瘤蔓延至颅内少见,预后较颅内胶质瘤好。根据北美眼科协会的统计:视神经胶质瘤(ONG)占颅内肿瘤的约1%。它们通常是单侧发病,女性的发生频率高于男性。大约75%的视神经胶质瘤患者在出生后的头十年内出现症状,90%的患者在出生后的头20年内出现症状。

















又不想错过有效的
国际前沿药物、技术、疗法?或者想了解出国就医?
那就直接咨询我们的专业医学顾问吧!
咨询具体费用
医学顾问一对一
400 029 0925
09:00-17:00
相关单位: 脑胶质瘤 | 胶质瘤 | 首都医科大学宣武医院 | 脑干胶质瘤 | 复旦大学华山医院神经外科 | 脑胶质瘤 | 北京天坛医院 | 脑海绵状血管瘤 |