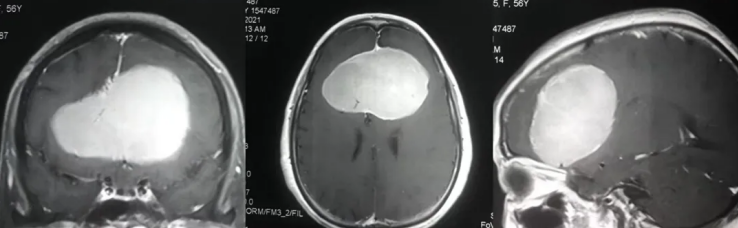
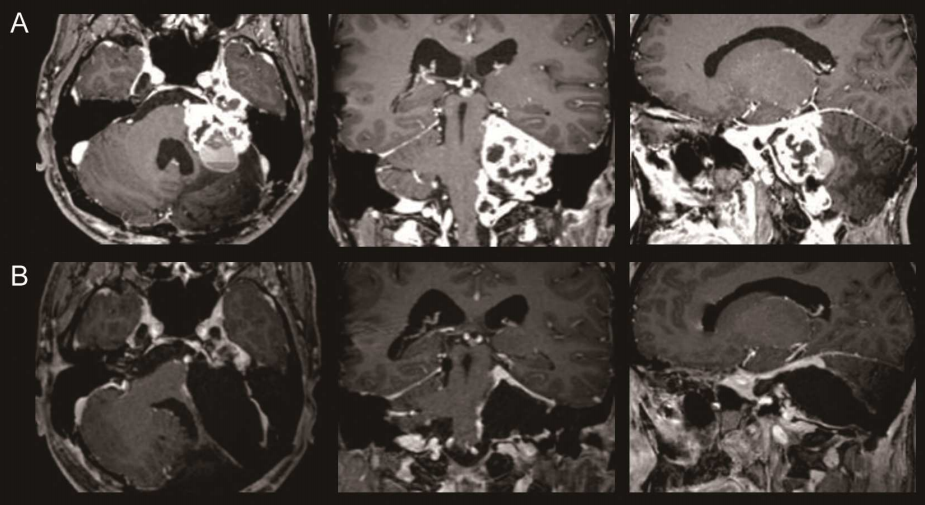
后颅窝脑膜瘤能全切吗?能活多久?后颅窝脑膜瘤是指发生在后颅窝区域内的一种脑膜瘤,该区域包括小脑、脑干以及四脑室周围的部分。脑膜瘤来源于脑膜中的蛛网膜细胞,通常是良性的,但它们的生长可以对周围组织造成压迫,引发各种症状。后颅窝脑膜瘤能否完全切除,以及患者随后的生存期,受到多种因素的影响,包括肿瘤的性质、大小、位置、患者的年龄和整体健康状况。

一、后颅窝脑膜瘤的全切可能性
全切后颅窝脑膜瘤的可行性取决于以下几个关键点:
1. 肿瘤特性:良性脑膜瘤的边界通常较清晰,与周围组织界限分明,这使得完全切除的可能性更大。相反,恶性脑膜瘤或侵袭性较强的肿瘤可能与周围结构紧密粘连,增加全切的难度。
2. 肿瘤大小与位置:较小的肿瘤更容易完全切除。如果肿瘤很大,或者位于关键结构附近(如脑干、重要血管),全切可能伴随较高的风险,包括神经功能损伤或生命威胁。
3. 患者健康状况:患者的整体健康,特别是神经功能状态,也是决定是否尝试全切的重要因素。手术风险需与潜在获益权衡。
二、生存期与预后
后颅窝脑膜瘤患者的生存期和预后同样受到上述因素的影响:
1. 肿瘤分级:良性脑膜瘤的预后通常优于恶性脑膜瘤。WHO(国际卫生组织)将脑膜瘤分为I级(良性)、II级(非典型)和III级(恶性)。恶性脑膜瘤的复发率更高,预后较差。
2. 手术效果:完全切除的患者预后通常较好,复发率较低。不完全切除或仅行部分切除的患者,可能需要辅助放疗来控制肿瘤。
3. 辅助治疗:对于恶性或未能完全切除的脑膜瘤,放疗可以降低复发风险,延长生存期。化疗在某些情况下也可能被考虑,尽管它在脑膜瘤治疗中的作用有限。
4. 患者因素:年龄、一般健康状况、神经功能状态等都会影响预后。年轻、健康、神经功能良好的患者预后通常更好。
对于完全切除的良性后颅窝脑膜瘤,患者可以期望有接近正常的生存期,且生活质量良好。然而,即使在良性肿瘤中,局部复发仍可能发生,需要定期随访。
恶性脑膜瘤或未能完全切除的肿瘤,预后较差,生存期可能从几年到十年不等,这取决于肿瘤的控制情况和患者的反应。
后颅窝脑膜瘤能全切吗?能活多久?后颅窝脑膜瘤的全切与否以及患者的生存期高度个性化,需要基于每个病例的具体情况进行评估。医疗团队会根据肿瘤的特性和患者的整体健康状况,制定合适的治疗方案。患者及其家属应当与医生密切合作,理解治疗决策背后的考量,同时参与治疗过程中的每一步,以期达到理想的治疗结果。
INC国际神经外科医生集团旗下国际神经外科顾问团(WANG)囊括了众多以高超技术手法和丰富成功案例的国际教授,比如国际神经外科联合会(WFNS)颅底手术委员会前主席法国Sebastien Froelich(福洛里希)教授,他擅长神经内镜鼻内入路的颅底肿瘤切除,针对脊索瘤、颅咽管瘤、垂体瘤等复杂脑肿瘤采取神经内镜下颅内高难度位置的微创手术。其的内镜手术“筷子”操作方式不止提高了肿瘤的切除率,更是使肿瘤患者有了更好的预后效果。
以上就是本文“后颅窝脑膜瘤能全切吗?能活多久?”的全部内容,仅供阅读参考,不作为任何治疗的指导意见。想了解更多“脑膜瘤”相关信息和疑难案例,可以拨打国际治疗热线(400-029-0925)来电咨询或【在线留言】联系我们。国际神经外科医生集团(INC)是一个专注于神经外科领域的专家学术交流的医生集团。该医生集团坚持以严苛标准吸收及更替成员,囊括了神经外科各细分领域的临床手术巨匠,致力开展神经外科学术交流、咨询技术支持以及疑难病例联合咨询等工作。
- 文章标题:后颅窝脑膜瘤能全切吗?能活多久?
- 更新时间:2024-06-12 14:09:06

 400-029-0925
400-029-0925