当我们谈论大脑深处的松果体区域发现“占位”时,许多患者和家属的第一反应往往是紧张和困惑。这个豌豆大小的神秘结构,究竟会藏着什么样的肿瘤?是否需要立刻手术?预后如何?
松果体位于大脑中心区域,形似松果,重量不足0.2克。这个“生物钟调控器”通过分泌褪黑素调节睡眠节律,还参与青春期发育调控。由于它紧邻第三脑室,周围密布重要神经血管,此处的占位病变可能引发多种连锁反应。
什么是占位性病变
医学上所说的“占位”就像房间里多出来的家具,可能是肿瘤、囊肿或炎症组织。在松果体区域,约60%的占位属于肿瘤性质,其中既有良性也有恶性。需要特别注意的是,这个区域的肿瘤可能压迫导水管,导致脑积水等紧急情况。

常见松果体区肿瘤类型
生殖细胞瘤家族
这是松果体区常见的肿瘤类型,约占40%。这类肿瘤对放疗极其敏感,5年生存率可达90%以上。值得注意的是,这类肿瘤常伴有特定肿瘤标志物(如AFP、β-HCG)升高,通过血液检查就能提供重要线索。
松果体实质细胞肿瘤
包括松果体细胞瘤和松果体母细胞瘤,前者多为良性,后者恶性程度高。这类肿瘤就像松果体本身的“变异细胞”,MRI上常呈现特征性的“爆米花”样钙化。手术切除是主要治疗手段,但需要高超的显微外科技术。
胶质瘤及其他类型
星形细胞瘤等胶质细胞起源的肿瘤可能侵袭周围脑组织,这类肿瘤的治疗需要结合分子病理分型。此外,还有约10%的病例是蛛网膜囊肿或血管畸形等非肿瘤病变,这类情况往往只需要观察随访。
症状的警示信号
脑积水三联征
当肿瘤压迫导水管时,患者会出现头痛、呕吐、视物模糊的典型表现,特别是清晨头痛加剧要高度警惕。婴幼儿可能出现头围异常增大,这些症状往往进展较快,需要急诊处理。
神经功能异常
向上凝视麻痹(Parinaud综合征)是松果体区病变的特征性表现,患者会无法自主向上转动眼球。部分患者还可能出现耳鸣、共济失调等症状,这些体征能帮助医生定位病变位置。
内分泌紊乱
由于松果体与下丘脑-垂体轴关系密切,儿童患者可能出现性早熟或发育迟缓。成人则常见睡眠障碍、月经紊乱等表现,这些症状容易被误认为是普通内分泌疾病。
诊断的层层递进
影像学检查组合拳
MRI平扫+增强是金标准,能清晰显示肿瘤与周围结构的关系。弥散加权成像(DWI)可帮助鉴别生殖细胞瘤(高信号)与其他肿瘤。CT则擅长显示钙化灶,这对判断肿瘤性质至关重要。
实验室检查的妙用
脑脊液检查不仅能检测肿瘤标志物,还能通过细胞学分析发现脱落的肿瘤细胞。β-HCG水平升高强烈提示生殖细胞瘤,而正常值则可能指向其他肿瘤类型,这种无创检查大大提高了诊断效率。
治疗策略
手术的精准艺术
神经内镜技术可通过自然腔道抵达病变区域,创伤小、恢复快的特点使其成为首选。对于深部肿瘤,术中导航系统和电生理监测能大限度保护神经功能,把手术风险降低。
放化疗的协同作战
生殖细胞瘤对放疗极其敏感,20Gy的小剂量照射就能取得显著效果。化疗方案常采用顺铂+依托泊苷的黄金组合,新型靶向药物也在临床试验中展现潜力。
随访观察的智慧
对于无症状的小囊肿或钙化灶,每6-12个月的影像复查是更合理的选择。医生会综合评估病变生长速度和临床症状,避免过度治疗带来的风险。
常见问题
松果体区的肿瘤都是恶性的吗?
并非如此。根据WHO统计,约35%的松果体区肿瘤属于良性病变,如松果体囊肿和成熟畸胎瘤。即使是恶性肿瘤,像生殖细胞瘤的治愈率也非常高。关键是通过病理诊断明确性质,不同肿瘤类型的预后差异很大。
孩子确诊松果体瘤会影响智力吗?
现代治疗技术已极大降低神经功能损伤风险。数据显示,规范治疗后85%的儿童患者智力发育正常。放疗会采用精准的适形调强技术保护海马体等关键区域,术后还可通过认知训练促进功能恢复。
手术后需要终身复查吗?
随访周期根据肿瘤类型而定。低度恶性肿瘤患者前3年需每半年复查MRI,之后可延长至每年一次。生殖细胞瘤治愈后5年未复发即可视为临床治愈。医生会制定个体化的随访方案,既不放任风险,也不增加患者负担。
松果体占位病变涵盖多种类型,从无需治疗的钙化灶到需要综合治疗的恶性肿瘤,精准诊断是成功治疗的前提。现代神经外科技术通过多模态影像导航、微创手术和个性化放化疗方案,已显著改善患者预后。建议出现相关症状时及时就诊,在专业团队指导下选择适合的治疗路径。记住,早发现、早诊断、科学应对,是战胜疾病的关键。
推荐阅读
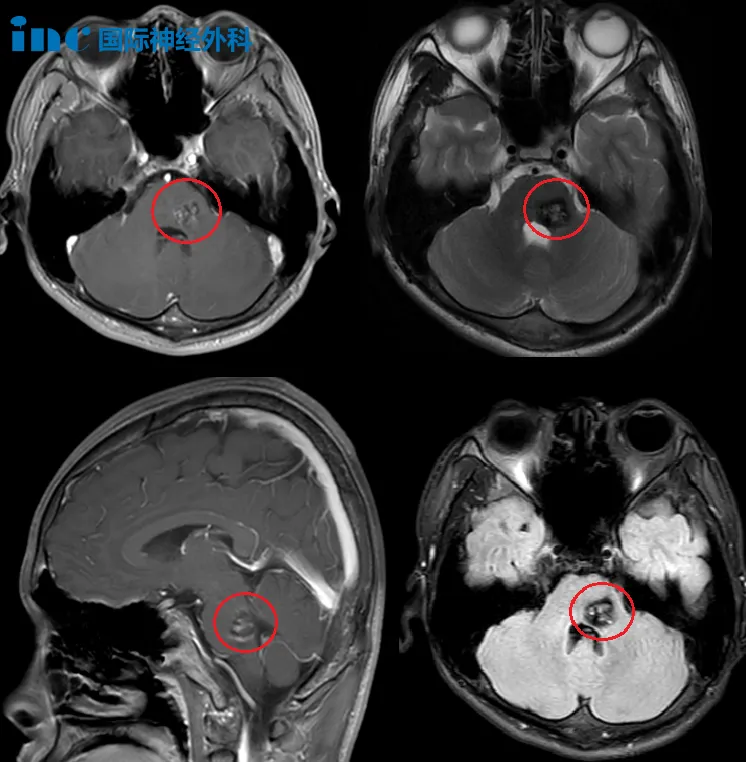
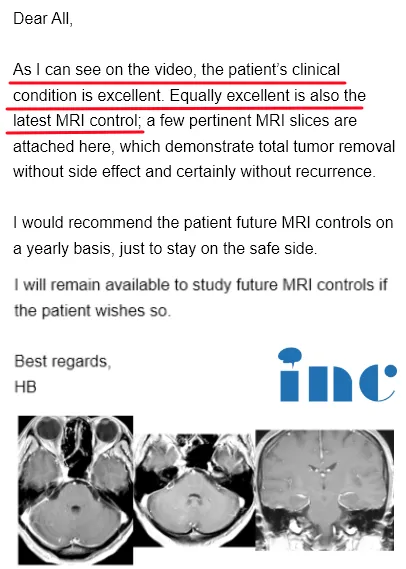
+INC德国巴特朗菲教授深入解读松果体区海绵状血管瘤的四大争议、成功全切手术案例
尽管松果体肿瘤早期出现在1717年,但松果体区的手术尝试直到200年后才出现。神经外科之父哈维·库欣(Harvey Cushing)曾经指出:“就我个人而言,我从未成功地将松果体区域的肿瘤暴露得足够好,从而有自信尝试切除它。”他仅为缓解症状而进行松果体区域手术,可见松果体区肿瘤手术难度之高。松果体区肿瘤的治疗仍然是神经外科医师面临的挑战之一。
松果体的神秘性,解剖结构的复杂性,以及该区域外科手术方法的独特性,吸引了几代神经外科医生。随着显微外科技术、影像学、麻醉和重症监护医学的发展导致了松果体区肿瘤治疗目标和方法的转变。目前在经验丰富、技术高超的神经外科医生手中已经取得了令人满意的临床结果。
脑海绵状血管瘤(CMs),也称为海绵状血管畸形,是一种轮廓清晰、增生性、低流量的血管异常,由一种异质薄壁血管团块组成。虽然一度被认为是少见的,但目前脑海绵状血管瘤大概占颅内血管畸形的5-16%,是二大常见的导致出血的脑血管畸形。CCM有家族性和散发性两种形式,多数的CCM是偶发性,其特点是孤立的单个病变。然而,高达30%的散发性病例和高达84%的家族性病例是多发性的。
家族性CCM具有常染色体显性遗传的特点,往往出现3个基因CCM1、CCM2和CCM3其中的一个突变。无论哪种情况,根据出血部位的不同,可表现为相应的神经功能障碍,通常表现为癫痫发作或头痛。出血的风险尚未确定,尽管无症状的少量出血是一种常见特征,无论是在病变本身还是在病变周围的有限区域。与其他血管病变(如动静脉畸形)相比,严重或危及生命的出血发生率较低。然而,后颅窝的位置,特别是脑干,已经被证明比大脑其他区域有更高的出血风险;这也会导致病情恶化...【点击查看详情】
INC旗下含有国际神经外科顾问团(WANG,World Advisory Neurosurgical Group)、国际神经外科专家团(WNEG,World Neurosurgical Expert Group)等多个学术团队。国际神经外科顾问团(WANG,World Advisory Neurosurgical Group)是INC旗下的一个神经外科教授团。它是由来自美国、德国、日本、法国、意大利等多位国际神经外科巨擘自发组成的医生集团。成员教授均为国际神经外科联合会(WFNS)及各国际神经外科学术组织的主席级别成员,国际神经外科各大知名杂志主编,以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘。他们在各自领域对国际神经外科做出过巨大贡献,其手术经验和技术能力享有很高的学术地位。
- 文章标题:松果体占位是什么瘤?是什么?
- 更新时间:2025-04-03 15:11:20

 400-029-0925
400-029-0925