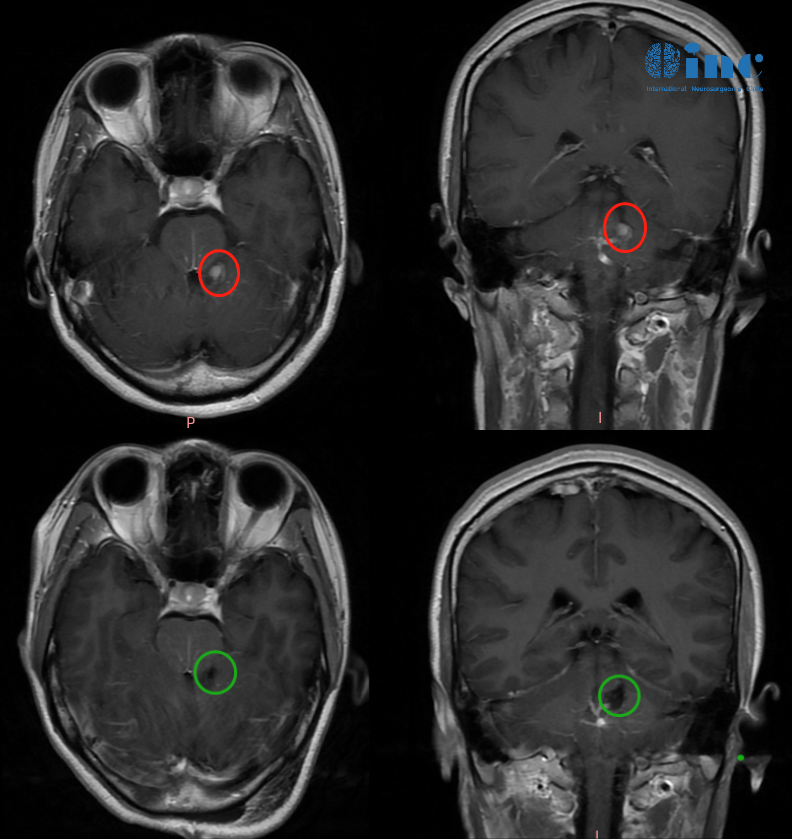
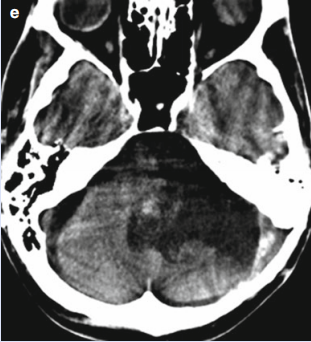
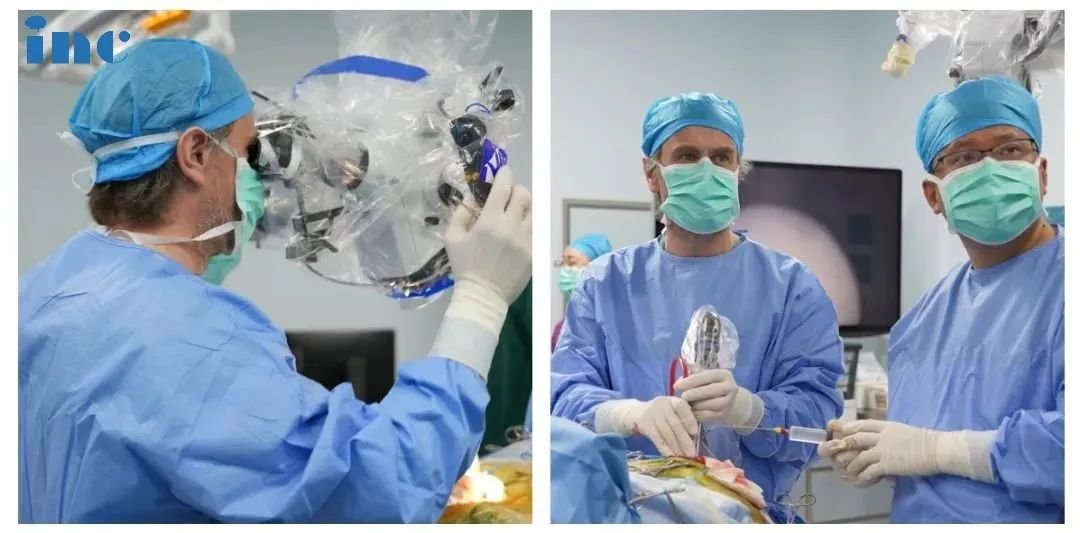
脊索瘤多大会侵袭颅底?严重吗?脊索瘤是一种较为罕见的原发性骨肿瘤,起源于胚胎时期残留的脊索组织。脊索瘤可发生在脊柱的任何部位,但以骶尾部和颅底较为常见。脊索瘤生长缓慢,具有局部侵袭性,虽然通常被认为是低度恶性肿瘤,但由于其位置特殊,常常会对周围重要的神经、血管和组织造成严重的压迫和破坏,给患者带来极大的痛苦和健康风险。
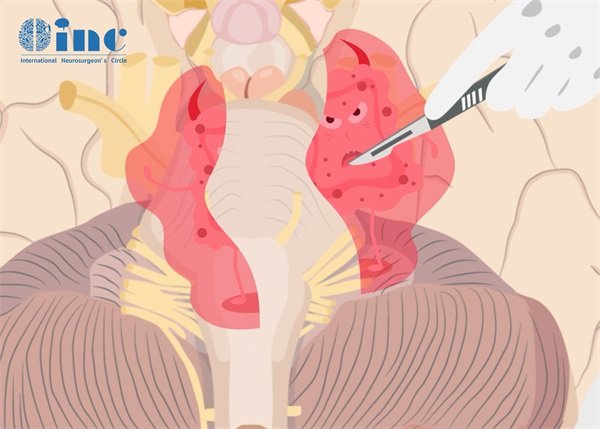
一、脊索瘤的大小与侵袭颅底的关系
1. 脊索瘤的生长特点
脊索瘤通常呈膨胀性生长,肿瘤逐渐增大的过程中,会对周围组织产生压迫。在早期,肿瘤可能局限在原发部位,但随着时间的推移,肿瘤体积不断增大,其侵袭性也逐渐显现。
脊索瘤的生长速度因人而异,有些患者的肿瘤可能多年保持相对稳定的大小,而有些患者的肿瘤则可能在较短时间内迅速增大。一般来说,肿瘤的生长速度越快,其侵袭性也可能越强。
2. 多大的脊索瘤会侵袭颅底
目前并没有一个确切的肿瘤大小标准来确定脊索瘤何时会侵袭颅底。这是因为脊索瘤的侵袭行为不仅与肿瘤的大小有关,还受到多种因素的影响,如肿瘤的位置、生长方向、患者的个体差异等。
一般来说,当脊索瘤位于颅底附近或与颅底结构紧密相邻时,即使肿瘤体积相对较小,也可能较早地出现侵袭颅底的情况。例如,一些位于斜坡部位的脊索瘤,可能在直径达到几厘米时就开始侵犯颅底的骨质、神经和血管。
而对于远离颅底的脊索瘤,可能需要肿瘤生长到较大体积才会对颅底产生侵袭。在某些情况下,肿瘤直径可能需要达到十几厘米甚至更大才会出现颅底侵犯的表现。
二、脊索瘤侵袭颅底的严重后果
1. 神经功能损害
颅底富含众多重要的神经结构,如视神经、动眼神经、滑车神经、三叉神经、外展神经等。当脊索瘤侵袭颅底时,很容易对这些神经造成压迫、牵拉或直接侵犯,从而导致一系列严重的神经功能损害。
视力下降和视野缺损是常见的表现之一。如果肿瘤压迫视神经,患者可能会出现视力模糊、失明等症状。动眼神经、滑车神经和外展神经受损可导致眼球运动障碍、复视等。三叉神经受侵犯则会引起面部疼痛、麻木等感觉异常。
此外,还可能出现听力下降、耳鸣、吞咽困难、声音嘶哑等症状,分别与听神经、舌咽神经、迷走神经和喉返神经等的受损有关。这些神经功能损害不仅会严重影响患者的生活质量,还可能对患者的心理造成极大的压力。
2. 血管损伤
颅底也有重要的血管分布,如颈内动脉、椎动脉等。脊索瘤侵袭颅底时,可能会对这些血管造成压迫、包裹或侵蚀,导致血管狭窄、闭塞或破裂出血。
血管狭窄或闭塞可引起脑供血不足,导致头晕、头痛、乏力等症状,严重时甚至会出现脑梗死。而血管破裂出血则是极其危险的情况,可能会引发颅内大出血,危及患者生命。
3. 脑脊液循环障碍
脊索瘤侵犯颅底时,还可能破坏颅底的骨质结构,影响脑脊液的循环通路。脑脊液循环障碍可导致脑积水,引起颅内压增高,出现头痛、恶心、呕吐、视乳头水肿等症状。
严重的脑积水如果不及时治疗,会进一步加重神经功能损害,甚至导致脑疝形成,危及患者生命。
4. 手术治疗难度增加
当脊索瘤侵袭颅底时,手术治疗的难度会大大增加。由于颅底结构复杂,神经和血管密布,手术操作空间有限,要完全切除肿瘤而不损伤周围重要结构非常困难。
手术可能需要涉及多个学科的协作,如神经外科、耳鼻喉科、颌面外科等。即使在先进的医疗技术条件下,手术也可能无法完全切除肿瘤,残留的肿瘤组织容易复发,进一步影响患者的预后。
三、脊索瘤侵袭颅底的诊断与治疗
1. 诊断方法
影像学检查是诊断脊索瘤侵袭颅底的重要手段。头颅 CT 和磁共振成像(MRI)可以清晰地显示肿瘤的位置、大小、形态以及与周围结构的关系。
CT 可以显示肿瘤对骨质的破坏情况,而 MRI 则在显示软组织侵犯方面具有优势。此外,脑血管造影可以了解肿瘤与血管的关系,为手术方案的制定提供重要参考。
组织病理学检查是确诊脊索瘤的金标准。通过手术切除或穿刺活检获取肿瘤组织,进行病理检查,可以明确肿瘤的性质和类型。
2. 治疗方法
手术切除是脊索瘤的主要治疗方法。对于侵袭颅底的脊索瘤,手术的目的是尽可能切除肿瘤,减轻肿瘤对周围结构的压迫,缓解症状。然而,由于手术难度大,完全切除肿瘤往往非常困难。
放射治疗也是脊索瘤的重要治疗手段之一。对于不能完全切除的肿瘤或手术后残留的肿瘤组织,放射治疗可以起到控制肿瘤生长、延缓复发的作用。近年来,随着放疗技术的不断进步,如质子重离子放疗等,在脊索瘤的治疗中显示出了一定的优势。
药物治疗目前在脊索瘤的治疗中还处于探索阶段。一些靶向药物和免疫治疗药物正在进行临床试验,有望为脊索瘤的治疗提供新的选择。
脊索瘤的大小与侵袭颅底的关系较为复杂,没有一个确定的肿瘤大小标准可以判断脊索瘤何时会侵袭颅底。脊索瘤侵袭颅底会带来严重的后果,包括神经功能损害、血管损伤、脑脊液循环障碍以及手术治疗难度增加等。因此,对于脊索瘤患者,应早期进行诊断和治疗,密切观察肿瘤的生长情况,及时发现并处理颅底侵犯的迹象。同时,不断探索新的治疗方法,提高脊索瘤的治疗效果,改善患者的预后。
相关案例阅读:
福教授脊索瘤手术精选13例——国际上如何尽全切、尽力避免复发? (点击标题即可查看案例全文)
少见”“高复发率”“难以治疗”——提到脊索瘤,这几个词是患者难以绕过的痛点。作为发病率百万分之一的肿瘤,虽然在组织学上归类为低度恶性的肿瘤,但是在生物学行为上,脊索瘤具有局部的侵袭性和骨质损害性,如果不能顺利全切,则有高达85%的复发率。而颅内脊索瘤,特别是颅底、斜坡、颅颈交界处等位置解剖位置深在、侵袭范围广、周围神经血管复杂脆弱,全切难度较大。
“切不干净继续长、长了继续切、切不干净继续长”在网络上关于脊索瘤患者总是陷入这样的治疗恶性循环,而患者的状态也在一次次手术中越来越差,治疗的希望也一次次消耗殆尽。那脊索瘤真的就一点办法也没有吗?在此精选交流国际脊索瘤教授手术案例…
如果一开始就碰到法国教授,那就是较好的,但是我们当时不知道。虽然脊索瘤也是比较难治。但是我老公也一直想的治疗,他也是想手术。之前几次可能切掉的少一点,所以很快就复发了。曾3年内4次复发手术的48岁脊索瘤患者妻子感叹道,在2023年5月,这位他口中的法国教授成功为丈夫全切较其复杂的颅底脊索瘤。这位法国教授究竟是何方神圣?面对如何棘手的脊索瘤,为何他能做到全切?
本文“脊索瘤多大会侵袭颅底?严重吗?”内容仅供参考,不构成针对任何具体患者的医疗建议。若怀疑或确诊为“脊索瘤”,请立即咨询值得信赖的医生,以获取个性化的治疗方案。在与肿瘤斗争的过程中,患者及其家属应深刻理解到,这不仅是一场医学挑战,更是一场涉及希望、毅力和团结的战斗。通过遵循规范的治疗流程、接受科学的康复指导,并得到社会各界的支持与帮助,终将能够为肿瘤患者带来充满希望的新生之光。
- 文章标题:脊索瘤多大会侵袭颅底?严重吗?
- 更新时间:2024-11-07 18:59:24

 400-029-0925
400-029-0925