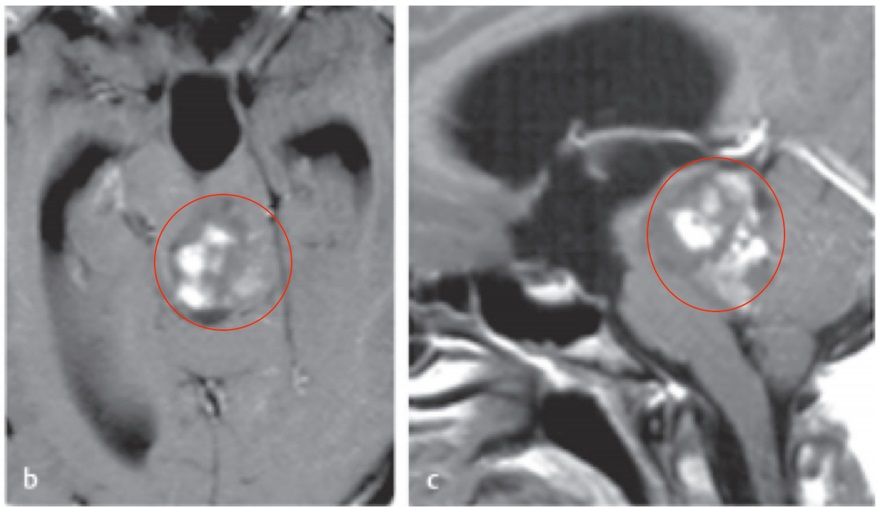
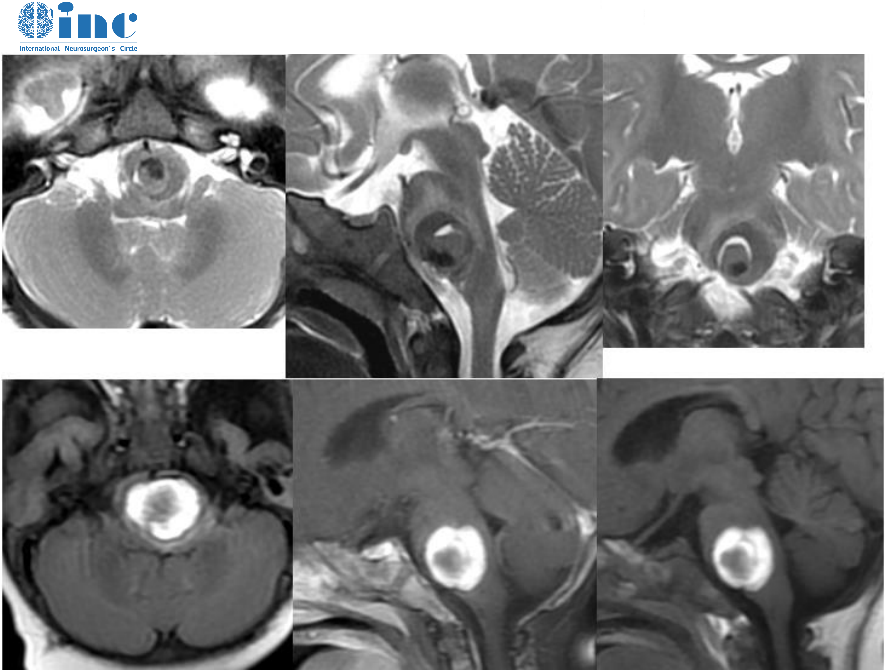
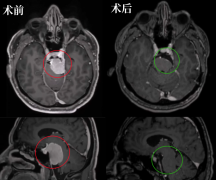
桥小脑角区域是位于颅底、桥小脑角部分的解剖结构。脑膜瘤和听神经瘤都可以发生在这个区域,但它们在原发细胞类型、临床表现、治疗方法和预后等方面有一些区别。 1.原发细胞类...
桥小脑角区域是位于颅底、桥小脑角部分的解剖结构。脑膜瘤和听神经瘤都可以发生在这个区域,但它们在原发细胞类型、临床表现、治疗方法和预后等方面有一些区别。

1.原发细胞类型:
脑膜瘤(Meningioma)是起源于脑膜的肿瘤,通常来自于脑膜上皮细胞。听神经瘤(Acoustic Neuroma)是起源于听神经鞘的肿瘤,主要由支持细胞(仍然是神经胶质细胞)组成。
2.发病率:
脑膜瘤比听神经瘤更常见,约占脑肿瘤的20%,而听神经瘤只占全部颅神经肿瘤的5%。
3.临床表现:
脑膜瘤和听神经瘤都可能引起类似的症状,例如听力损失、耳鸣、头痛和平衡问题。然而,听神经瘤还可能引起面部神经麻痹、眼球震颤和眼球运动障碍等特定症状。另外,脑膜瘤更倾向于引起颅神经受压的症状,例如面瘫、听力下降和共济失调。
4.影像学特征:
脑膜瘤通常呈现为圆形或椭圆形的肿块,与相邻的脑组织相比较明显。它们可能是固体的,也可能含有囊肿或钙化。脑膜瘤的造影强化效果在动脉期和静脉期均可见。听神经瘤通常呈现为小而规则的肿块,通常是单侧性的。它们通常位于颅底,与相邻的脑组织相比较均匀。入路性听神经瘤通常没有造影强化效果,散在型听神经瘤通常有造影强化效果。
5.治疗方法:
手术是脑膜瘤和听神经瘤的主要治疗方法。对于脑膜瘤,手术的目标是完全切除肿瘤,以避免复发。在手术中,外科医生会尽量保留周围的正常组织,小化对神经结构和功能的影响。对于听神经瘤,手术的目标是完全切除或减小肿瘤的体积。如果手术困难或风险太大,放射治疗或放疗联合化疗也是可行的选择。
6.预后:
脑膜瘤的预后与肿瘤的类型、大小、位置和分级有关。大多数良性脑膜瘤切除后预后良好,而恶性或高度浸润性脑膜瘤的预后较差。听神经瘤通常是良性的,但如果肿瘤迅速生长,压迫周围结构,患者可能会出现严重的症状和预后较差。手术切除后,适当的术后康复和进一步的辅助治疗可能有助于好转预后。
总之,桥小脑角区域的脑膜瘤和听神经瘤在多个方面都有区别,包括原发细胞类型、发病率、临床表现、影像学特征、治疗方法和预后等。如果您或您的亲友怀疑患有这些肿瘤,请及时咨询的医生团队,进行多方位的评估和治疗,以制定合适的治疗方案。
以上就是本文“桥小脑角区脑膜瘤和听神经瘤”的全部内容,仅供阅读参考,不作为任何治疗的指导意见。了解更多关于“CPA区脑膜瘤”的信息,可以来电咨询或在线留言联系我们。INC国际神经外科顾问团是由国际各发达国家神经外科教授联合组成的医生集团,其成员教授均在各自领域对国际神经外科做出过较大贡献。国内脑干、丘脑、胼胝体、脊髓、松果体区等复杂位置的脑肿瘤及脑血管病变患者,若想寻求国际上更高质量、更大范围的顺利手术切除方案,可选择远程咨询INC国际教授。
- 相关真实案例
- 点击联系我们
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:桥小脑角区脑膜瘤和听神经瘤
- 更新时间:2024-01-11 10:55:18
-
听神经瘤微创手术费用?听神经瘤是指位于听神经鞘内或鞘外的肿瘤,它可能引起听力障...
2023-12-08 11:41:02
-
听神经瘤术后多久复查?做什么检查?听神经瘤术后复查是确保患者康复和及时发现可能的...
2024-08-01 17:37:34
-
听神经瘤手术受罪吗?手术疼不疼?听神经瘤手术是为了切除位于听神经上的良性肿瘤。...
2023-12-04 14:33:40
-
听神经鞘瘤手术需要多长时间完成?听神经鞘瘤手术所需的时间因多种因素而异,包括肿...
2024-05-27 16:01:53
-
术后听神经瘤导致的面瘫恢复能否回到正常状态,取决于多种因素,如瘤体大小、手术方...
2024-03-27 11:09:38
-
听神经瘤手术后的听力保留率因个体差异而有所不同,听神经瘤手术听力保留率是多少?...
2024-03-27 14:16:17
-
听神经瘤手术后恢复期现头晕?听神经瘤手术后出现头晕是一种比较常见的症状,并且在...
2023-12-07 16:38:18
-
听神经瘤微创手术和开颅是一样吗?听神经瘤微创手术和开颅手术是两种不同的手术方法...
2023-12-08 11:42:47
-
听神经瘤是一种良性、生长缓慢的肿瘤,由供应内耳的平衡和听力神经发展而来。这种肿...
2020-06-11 13:58:49
-
听神经瘤手术前饮食?听神经瘤手术前的饮食准备重要,合理的饮食可以为手术提供所需...
2023-12-07 15:09:18
-
听神经瘤术后几天可以下床?听神经瘤术后是一种常见的脑神经疾病,许多人在手术后都...
2024-03-27 11:33:04
-
听神经瘤主要症状表现?听神经瘤是指发生在听神经内的肿瘤,通常是良性的。其主要症...
2023-08-23 14:09:47
-
听神经瘤不手术能活多久? 如果是相对较小的听神经瘤,不做手术,患者听神经瘤生长...
2022-09-09 17:10:22
-
听神经瘤的生存期相对较长,可能存活3-5年或更长时间,如8-10年。它的生存期取决于是...
2022-04-28 01:25:46
-
听神经瘤手术需要多久出院?手术需要多久恢复?听神经瘤手术的出院时间和康复时间因...
2023-12-08 16:06:25
-
听神经瘤手术风险及并发症?听神经瘤手术是一种复杂而的手术,涉及到位于颅底的敏感...
2023-12-06 13:55:59
-
听神经瘤哪里手术好?动手术多少时间能够恢复?选择一家适合的听神经瘤手术医院重要...
2023-12-08 13:38:20
-
听神经瘤术后一个月走不了路?听神经瘤术后一个月走不了路可能是由于手术后并发症、...
2024-01-25 19:17:06
-
听神经瘤手术风险大不如不手术?听神经瘤手术是一种复杂的手术过程,涉及到敏感且重...
2023-12-06 13:50:50
-
听神经瘤手术影响寿命吗能活多久?听神经瘤手术对患者的寿命有着不同程度的影响,取...
2023-12-06 15:01:02


 400-029-0925
400-029-0925