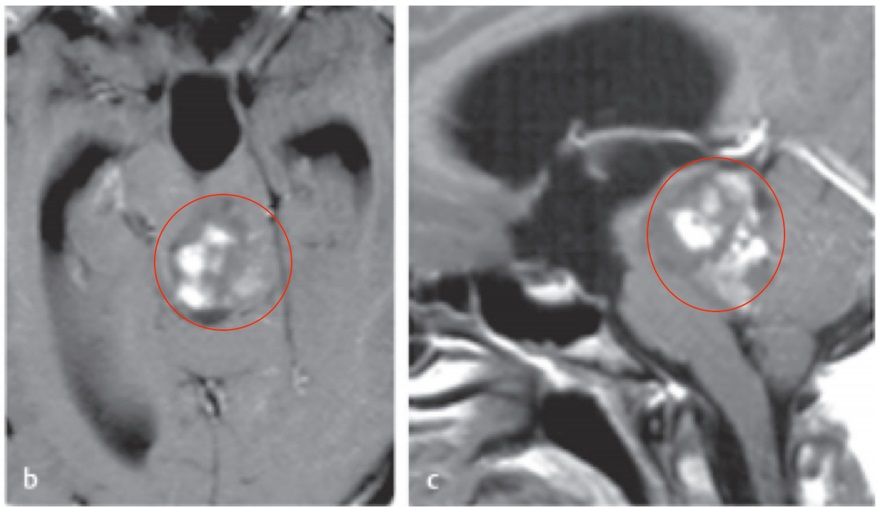
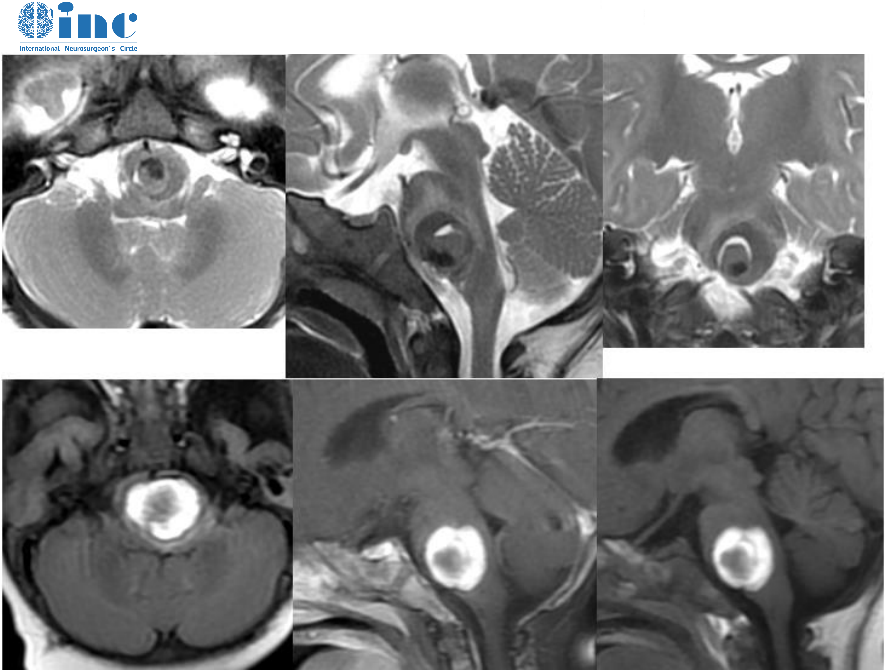
室管膜瘤起源于脑室壁或脊髓导水管,由肿瘤性室管膜细胞构成,其生长缓慢,好发于儿童和年轻人。室管膜瘤占全部神经上皮肿瘤的2%-9%;儿童颅内肿瘤的6%~12%;3岁以下儿童的颅内肿瘤的30%。室管膜瘤是脊髓较好发的神经上皮肿瘤,占成人脊髓胶质瘤的50%-60%,而儿童少见。
室管膜瘤的症状和体征
室管膜瘤的临床表现与其位置有关。幕下肿瘤常出现脑积水和颅内压增高的体征和症状,如头痛、恶心、呕吐和眩晕。后颅窝受累时则会出现小脑型共济失调、视觉障碍、眩晕和麻痹。幕上室管膜瘤表现为局灶性神经功能障碍、癲痫和高颅压症状。2岁以下儿童会出现头颅扩大。脊髓肿瘤主要表现为相应的运动和感觉障碍。
神经影像学表现
MRI钆增强扫描肿瘤边界清楚,呈中度至明显的强化影,常伴有脑室或脑干移位及脑积水。幕上肿瘤可有囊性变,有时伴有瘤内出血和广泛钙化,少见向周围脑组织浸润和瘤周水肿。神经影像很难将幕上室管膜瘤同其它性质的胶质瘤区别开来。MRI有助于判断肿瘤与周围结构的毗邻关系以及是否存在脑脊液播散和空洞形成。
预后因素
室管膜瘤和周围神经组织分界清楚。四脑室的室管膜瘤伸向小脑桥脑角或突入小脑延髓池。有时可在附近组织发现孤立的肿瘤细胞。低密度细胞提示有实质浸润。肿瘤通过脑脊液播散少见,特别是幕下肿瘤。有报道该肿瘤可向颅外转移,大部分转移到肺。科学的治疗可以及时“止损”,确定具有判断室管膜瘤预后价值的参数是重要的,以下是需要重点关注的预后因素:
1.组织病理学分级
一个重要但尚未完全解决的问题是确定可信的组织学间变的指标。与胶质瘤间变的相关特点(即核分裂象增多、细胞密度增高、血管内皮增生和组织坏死)在室管膜瘤内有核分裂象指数、细胞增生和局部富于细胞、肿瘤细胞分化差与预后差相关。许多其他组织学指标也有报道,但是结果还存在争议。
2.肿瘤所在部位
肿瘤所在部位是肿瘤预后的一个较重要的评估因素。幕上室管膜瘤与颅后凹相比存活率较高。尽管后期(>5年)复发常见,脊髓室管膜瘤比脑室管膜瘤预后好。小脑桥脑角的室管膜瘤通常预后不好。
3.年龄和手术范围
通常儿童的室管膜瘤预后比成人的明显差。某种程度上是因为儿童的室管膜瘤常位于颅后凹而不是成人好发于脊髓。另外,在这一年龄组的肿瘤间变率较高。一项多家联合的回顾性研究显示3岁以下儿童室管膜瘤间变性组织学特征和肿瘤的不全切除是预后不好的指标。儿童癌症研究组较近报道儿童颅内室管膜瘤5年无进展存活率为50%。2岁内患儿的室管膜瘤预后差。成年室管膜瘤病人5年和10年存活率分别为57%和45%。全切或几乎全切肿瘤成为独自的预后因素。
INC国际专家治疗案例
INC爱恩希旗下国际神经外科顾问团(WANG)的专家成员、国际神经外科学院前主席、国际神经外科杂志《Journal of Neurosurgery》主编James T. Rutka教授曾在论文《Ependymoma: a heterogeneous tumor of uncertain origin and limited therapeutic options》中表示:室管膜瘤是一种具有挑战性的肿瘤,手术切除仍然是主要的治疗方法,辅助治疗仅限于放疗,但放疗也有其局限性。目前,化疗在治疗这种疾病方面还没有取得相当大的成功。

患者是一名10岁男童,症状表现为精神运动迟缓及间歇性呕吐3周。(A) 颅脑CT显示一较大的实性囊性钙化肿瘤,造成的肿块效应和脑积水。(B),肿瘤不均匀,瘤壁边缘强化增强。(C) 磁共振FLAIR)像显示广泛的室周和瘤周水肿。(D)眼底检查图像显示明显的乳头水肿。(E)T1序列显示切除腔底部向侧脑室方向残留肿瘤;组织病理示间变性室管膜瘤。(F)二次切除术,完成大面积的肿瘤切除,然后然后开始进行局灶性放射治疗,较后一次MRI随访无肿瘤复发。

12岁男孩,因出现近3周的头痛和急性恶化而入院治疗。(A)颅脑CT显示一个大的脑室内肿块伴钙化和瘤内出血并伴有脑积水。(B, C)磁共振成像(MRI)显示一个可能起源于透明隔的异质性强化肿瘤,填充在侧脑室和三脑室的大部分区域。(D)尝试左额半球间经胼胝体切除术后的CT扫描显示脑室内和腔内内出血。(E)二次手术,经右顶叶经皮质入路行次全切除术,术后T1增强MRI为WHO 2级室管膜瘤,病人进行局部放疗。(F)术后增强MRI显示肿瘤再次生长,因此在部分切除后再次放疗。(G)随访图像显示6年后病情稳定。
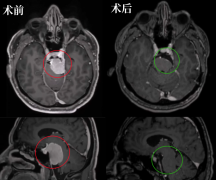
Rutka教授还表示:手术切除的范围已被确定为影响预后的较一致的因素,并且有证据表明,大多数复发发生在原发肿瘤的部位,并且在未完全切除肿瘤患者的中复发率较高。例如,Pollack等人发现残留疾病患者的5年无进展生存率和总生存率分别为8.9%和22%,而接受GTR的患者则分别为68%和80%。同样,Rousseau等人报道手术全切的患者的5年无事件生存率和总生存率分别为75和51%,而次全切的患者则为23和26%。这说明,的、顺利的手术可以为患者争取到更好的生存期和预后,放疗则多被用于术后辅助治疗。
后记
神经外科切除脑肿瘤可以提高儿童低级别胶质瘤、高级别胶质瘤、室管膜瘤的生存率。在某些情况下,神经外科手术需与的辅助治疗相结合,如放射治疗和化疗,然而,分子生物学研究的进展正在提高我们对这些肿瘤的生物学认识,并可能在不久的将来提供一个机会来发现特定的室管膜瘤靶点和治疗方法,希望这一天不会太过遥远。
INC
INC旗下国际神经外科顾问团(World Advisory Neurosurgical Group,WANG)是由国际各发达国家神经外科宗师联合组成的教授集团,囊括了神经外科各细分领域的国际教授。巴特朗菲教授精于脑干、松果体、重要功能区等疑难位置的肿瘤切除,儿童神经外科专家James T. Rutka教授擅于利用前沿技术治疗小儿脑瘤和癫痫,国际神经外联合会(WFNS)颅底手术委员会主席Sebastien Froelich教授在神经内镜手术方面经验颇为丰富。神外教授间频繁的学术交流,共同为患者提供的前沿咨询意见,更好的为病人解除病痛、保驾护航,国内患者如对自身治疗方案有所疑虑或追求更好的治疗效果和预后,可拨打400-029-0925咨询INC国际专家远程邮件或视频咨询,以获取海外教授的咨询意见和专属治疗方案。
2.WHO Classification of Tumours of the Central Nervous System, 4th edition
- 文章标题:INC国际专家较大室管膜瘤手术、放疗综合治疗病例交流
- 更新时间:2021-03-16 09:35:21

 400-029-0925
400-029-0925