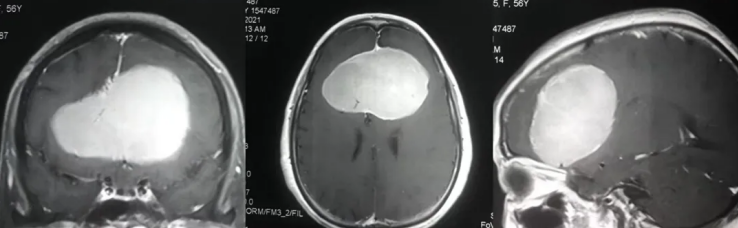
松果体位于间脑的顶上方,主要分泌褪黑素,其作用与脑垂体的黑色素细胞刺激素相反,使两栖类皮肤色素变浅。松果体是神经内分泌的转换器,起生物钟的作用。
松果体区脑瘤约占脑瘤的1%,儿童的发病率比成人明显高,占全部脑瘤的2.5%。松果体脑瘤在儿童期的发病率较成人高2倍以上。肿瘤可致脑积水及颅高压,使邻近结构受压导致双眼不能上视、耳鸣、听力减退和造成内分泌紊乱、肥胖、嗜睡等。
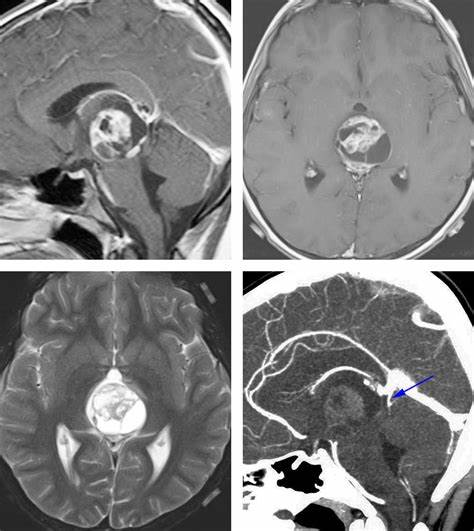
松果体脑瘤的12种类型
1.生殖细胞瘤:松果体区常见的肿瘤。其好发于年轻男性,男女比约9:1。有时候,松果体区肿物可伴随鞍上肿物。肿瘤内无钙化,但可包绕松果体内钙化。有时,在T2WI上其可表现为稍高信号,小的囊变区可见。
2.顶盖间变性星形细胞瘤:因正常松果体包含纤维性星形细胞,所以松果体内可发生星形细胞瘤。大部分松果体区星形细胞瘤起自四叠体板或丘脑。
3.表皮样瘤:颅内表皮样肿瘤为先天性肿瘤,约占颅内肿瘤的1%。其通常发生于脑基底池及脑室,是桥小脑角,鞍旁及四脑室。它们进入脑脊液空间,产生明显肿块占位效应。在常规MRI上,它们的信号与脑脊液类似,有时,可表现为“脏脑脊液”表现。DWI是鉴别表皮样肿瘤与蛛网膜囊肿的合适方法,通过表观弥散系数反映了表皮样瘤内部的固体性质,而蛛网膜囊肿为纯液。
4.脑膜瘤:松果体区脑膜瘤起自中间帆或起自天幕的游离缘。少数情况下,其起自松果内蛛网膜粒包涵体。
5.转移瘤:颅内转移性疾病发生的频率比原发性颅脑肿瘤多,但是转移到松果体的情况很少见。发生在此处的脑转移瘤的治疗目的包括缓解因脑脊液分流致脑积水而出现的神经症状,及长期合适的控制转移灶。
6.松果体囊肿:松果体囊肿常见,MRI的发现率约为5%,尸检发现率约为20%-40%。其通常小(80%小于1cm),大部分无症状,是小病灶。当病灶较大时,可表现为占位效应,压迫中脑顶盖导致上丘脑受压及出现帕里诺综合征。
7.中分化松果体实质肿瘤(WHO分级中属II-III级):富核肿瘤。其可表现为轻度核不典型增生,偶尔可有核分裂。松果体细胞瘤玫瑰花结构缺失。与松果体母细胞瘤不同,中分化松果体实质肿瘤转移不常见。
8.松果体母细胞瘤:松果体母细胞瘤在男性及女性的发病率均等,主要见于10-20岁人群。其发病率约为松果体瘤的6倍。双侧视网膜母细胞瘤合并松果体母细胞瘤被称为三侧视网膜母细胞瘤。松果体母细胞瘤内可出现钙化。在磁共振上,其表现为T1WI低信号及T2WI高信号。病灶可见强化。
9.松果体细胞瘤:松果体细胞瘤男女发病比率相当。它可以发生于任何年龄组,但是患松果体细胞瘤患者通常比松果体母细胞瘤患者年龄大。在T1WI上其表现为等-高信号,T2WI表现为高信号。增强可见强化,肿瘤内可出现钙化。
10.畸胎瘤:松果体区示颅内畸胎瘤常见的发生部位。松果体畸胎瘤仅见于年轻男性。在MRI T1WI及T2WI上呈混杂信号。局部脂肪在T1WI上表现为高信号。
11.三侧性视网膜母细胞瘤:视网膜母细胞瘤是儿童眼内常见的恶性肿瘤。该肿瘤通常在幼年期被诊断,通常在2岁以前。CT扫描可观察到钙化,组织学检查中,钙化见于95%的视网膜母细胞瘤。三侧性视网膜母细胞瘤一词是指存在双侧视网膜母细胞瘤,伴有相关的中线原发性颅内肿瘤(通常在松果体区域,偶尔在鞍上或鞍旁区域)。约2-11%的双侧视网膜母细胞瘤患者存在这种共存的颅内肿瘤。
12.Galen静脉血管瘤:脉络膜型动静脉畸形,累及Galen静脉。它是动脉瘤引起动静脉血液分流的结果。其发生于胎龄6-11周,表现为持续性胚胎前脑Markowski静脉。Markowski静脉实际上注入Galen静脉
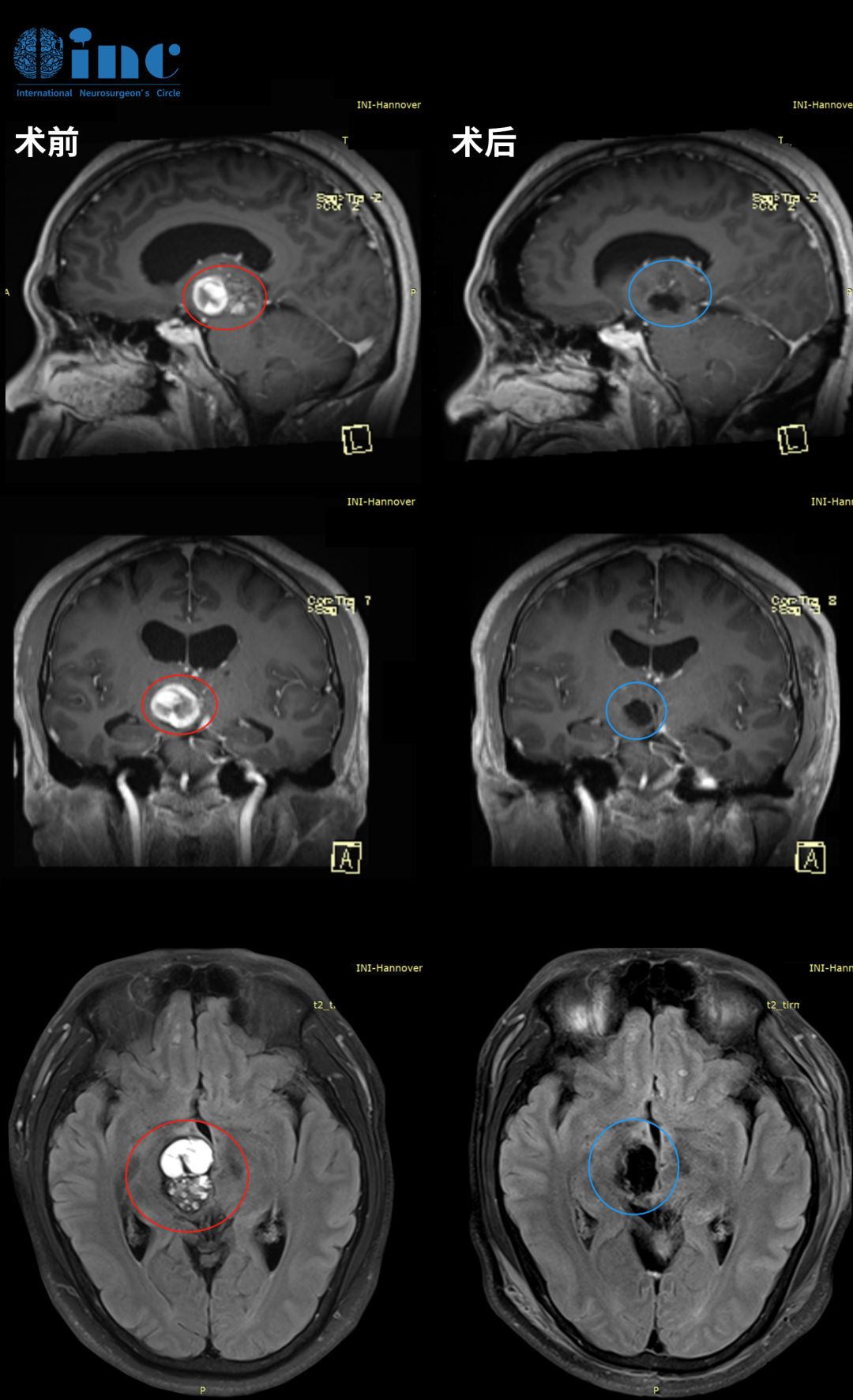
松果体脑瘤手术以全切为目标
神经外科发展到21世纪,在松果体脑瘤的治疗上已经具有多的高科技、高复杂设备。从十八世纪、十九世纪对松果体脑瘤的束手无策,到二十世纪对松果体脑瘤能够手术切除一些就行,到现在随着神经外科医学水平的飞速发展,已经不满足于只是切除松果体脑瘤,而是追求全切。因为只有切除率越高,松果体脑瘤复发的几率才越小,患者生存率也就越高。
现代科技护航下,长期生存可期
据相关文献显示,在48例松果体区肿瘤患者中,其中生殖细胞瘤33例(69%),松果体母细胞瘤6例(12.5%),松果体细胞瘤3例(6.3%),间变性星形细胞瘤3例(6.3%),星形细胞瘤1例,胶质母细胞瘤1例,室管膜瘤1例。在术后三年的随访中,松果体肿瘤总的平均生存时间为66个月,3年生存率为84%,治疗后并发症少。
随着显微神经外科手术技术和顺利性的提高,再加上辅助放化疗的进步,多学科的综合治疗方案正在使越来越多高度恶性肿瘤的临床结果得到好转,死亡率和并发症发生率已降低至可接受的水平,松果体区肿瘤亦是如此。
保障全切,手术医生之关键作用
松果体周围遍布着重要的脑组织结构及神经血管组织,而且脑功能区繁多,对人体又很重要,不能被损伤,否则容易致残或发生生命危险,所以手术难度很大,一直被视为“禁区”。想要在“禁区”动刀,难度很大,不仅要确定切除率,还要避免对松果体及周围组织造成损伤,就像在悬崖边跳舞,不能有丝毫失误。
神经外科领域内,能擅长松果体区、脑干乃至丘脑、基底节等复杂位置进行全切手术且能保障神经功能不受损伤的神经外科医生少数。INC国际神经外科医生集团则囊括了众多这类国际神外不同细分领域内的国际专家,在松果体脑瘤切除方面,尤以INC之国际神经外科联合会(WFNS)现任教育委员会主席德国Helmut Bertalanffy(巴特朗菲)教授、WFNS颅底手术委员会主席法国Sebastien Froelich教授、国际神经外科前主席加拿大James T.Rutka教授等较为擅长。INC专注国内外神经外科学术、技术交流的同时,也专注为国内松果体脑瘤、颅咽管瘤、脑膜瘤、胶质瘤等脑肿瘤患者提供旗下顾问团国际教授出具相关病情的国际前沿咨询意见和关于特别疑难手术病例的合适手术方案。
- 文章标题:得松果体脑瘤的概率是多少?能不能长期生存?
- 更新时间:2021-03-19 15:53:02

 400-029-0925
400-029-0925