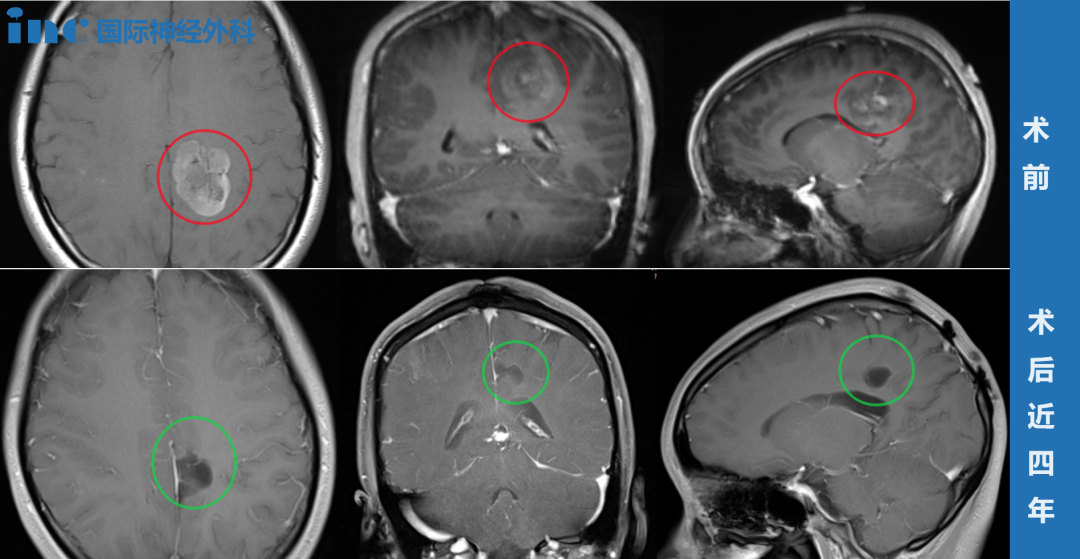
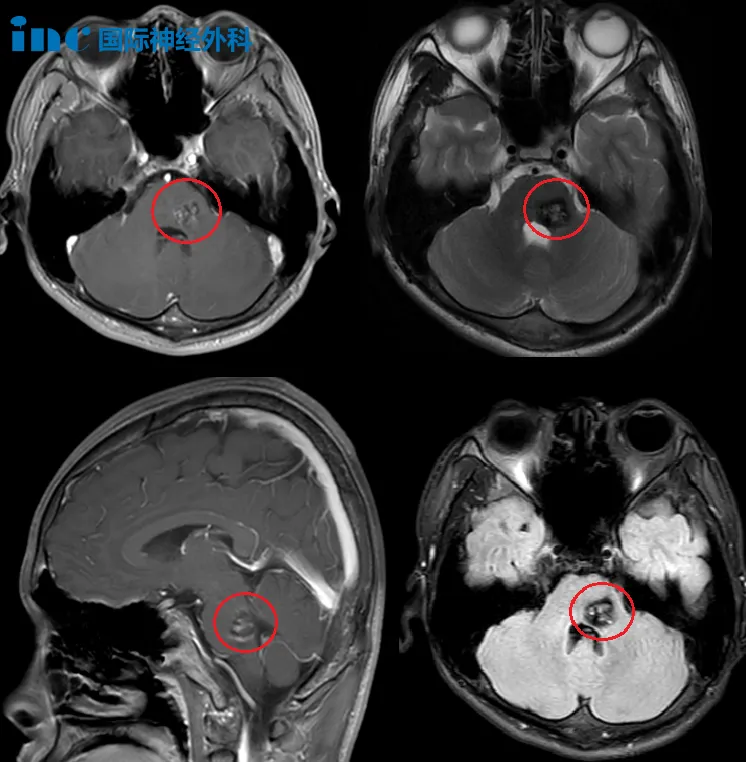
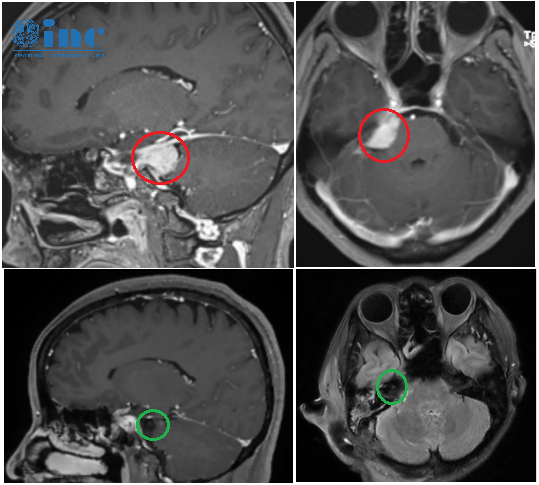
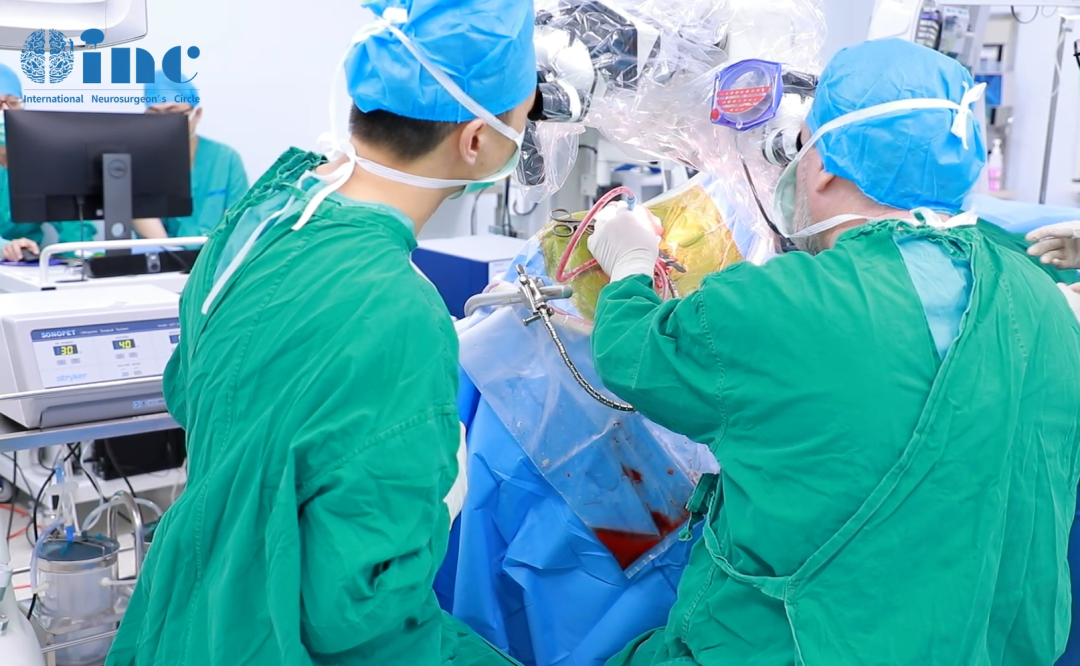
众所周知,脑袋中的血管主要分为动脉和静脉,而当动脉管壁异常膨出时,就被称为颅内动脉瘤。虽然名称中带了一个“瘤”字,但它却并非肿瘤。
尽管颅内动脉瘤可见于任何年龄,但多数好发于40至60岁中老年女性。
一旦正常的动脉壁被“撑开”,很有可能就像肚皮一样被撑破,从而发生破裂出血。
针对不同部位、破裂与否的颅内动脉瘤,其手术入路与策略也不尽相同。
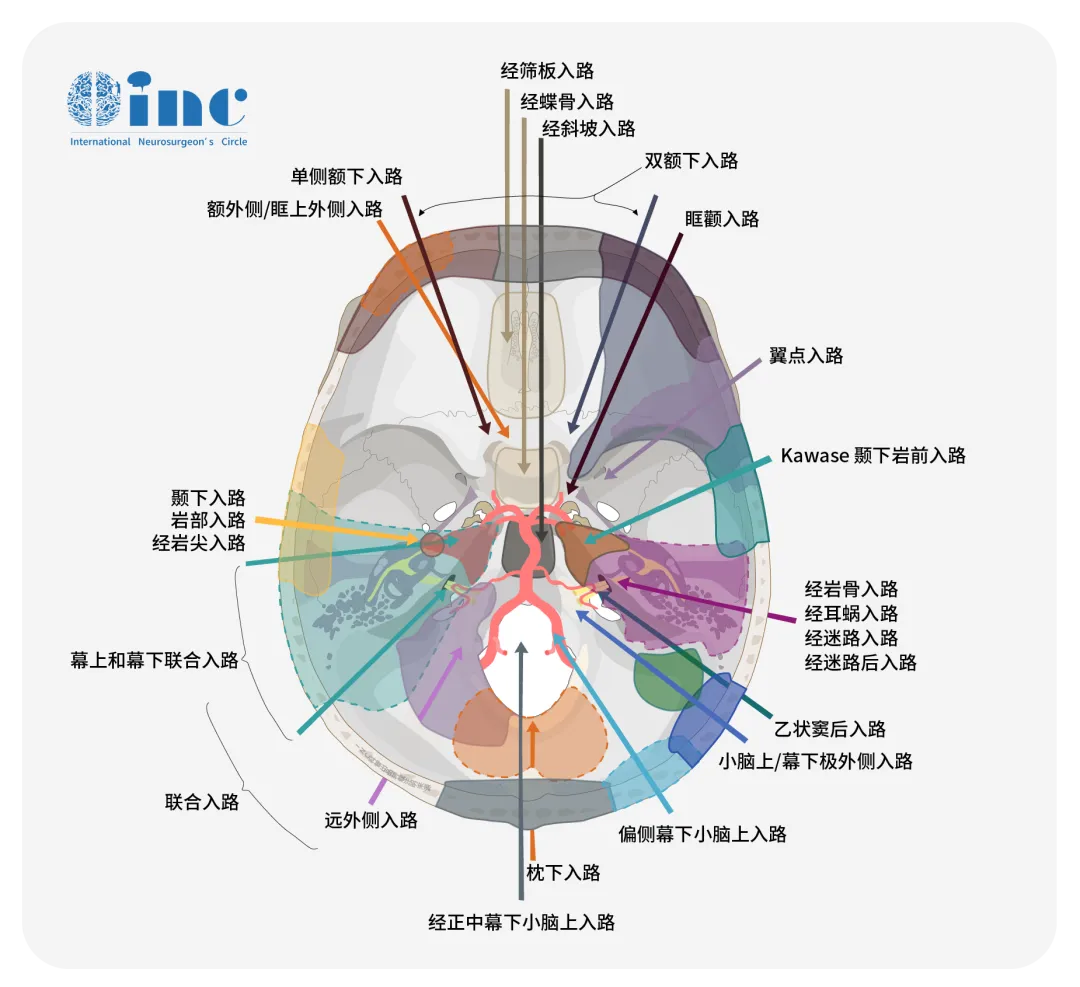
对付不同部位的动脉瘤,也得懂“兵法”
把我们的大脑当成“大本营”,颅内动脉瘤就是一支“游击队”,颅内各个位置的动脉上都有可能出现它们的身影,如颈内动脉、椎动脉、基底动脉、大脑前动脉、大脑中动脉、大脑后动脉、脉络膜前动脉……
当然,对付这支堪称邪恶的“游击队”,也必须要懂点“兵法”,也就是手术入路的选择。
一、前循环动脉瘤:外侧眶上⼊路
除了远端⼤脑前动脉瘤和远端⼤脑中动脉瘤,前循环动脉瘤基本都可采⽤外侧眶上⼊路。
远端⼤脑前动脉瘤可以通过旁正中经纵裂⼊路⼿术;
远端⼤脑中动脉瘤则可采⽤仰卧或侧卧位、额颞部开颅的⼿术⽅法。
在这两种手术中,神经导航有助于设计⼿术⼊路。
二、后循环动脉瘤:根据部位采用不同的手术⼊路。
基底动脉分叉部动脉瘤、起源于⼩脑上动脉起始部的动脉瘤比较常采⽤颞下⼊路⼿术;
当基底动脉分叉部⾼于后床突和斜坡(≥10mm)时,采⽤翼点入路或外侧眶上⼊路经侧裂进⾏暴露。
当基底动脉分叉部低于后床突时,则采⽤⼄状窦前⼊路。
斜坡中1/3处的基底动脉⼲以及椎-基底动脉交界处的动脉瘤,⼄状窦前⼊路往往是比较合适的选择。但是动脉瘤的夹闭过程往往会被从基底动脉⼲向脑⼲发出的穿⽀⾎管严重阻挡。
斜坡下1/3处的椎-基底动脉交界处动脉瘤、⼩脑后下动脉起始部或⼩脑后下动脉近端的动脉瘤,只要位于枕⼤孔上⽅⾄少10mm,就可以通过⼩型⼄状窦后⼊路到达。
靠近枕⾻⼤孔的动脉瘤需要远外侧⼊路⼿术,以去除更多颅⾻。
远端的⼩脑后下动脉瘤可以通过远外侧或后⽅低位的正中⼊路来进⾏夹闭。
动脉瘤再放“大招”,破裂出血后的策略
一、破裂动脉瘤
处理各部位破裂动脉瘤的⼿术策略都是类似的。其中巨⼤、部分⾎栓形成、钙化以及梭形扩张的动脉瘤为特例,需要个体化的⼿术策略,需做好⾎管搭桥、⾎管内介⼊球囊栓塞以及术中DSA造影的准备。
幸运的是,这样的病例只占临床所见的5%左右。绝⼤多数遵循相对标准的⼿术策略。
手术策略:开颅——通过释放脑脊液、尽可能清除有占位效应的颅内⾎肿来降低颅压,松弛脑组织——建⽴对载瘤动脉近端和远端的控制——在临时阻断载瘤⾎管的情况下,游离瘤颈——放置先遣阻断夹——进⼀步将动脉瘤体从包绕的周围结构中松解下来,尽可能进⾏瘤体重塑形——永久夹闭动脉瘤,并确认周围⾎管的通畅性——清除残余的颅内⾎肿——局部采⽤浸透罂粟碱的速即纱湿敷来防⽌⾎管痉挛——关颅
*注意事项*
1.手术过程中需要防止动脉瘤再次破裂;
2.需要花更多时间来使脑组织松弛下来,释放更多脑脊液,打开更多的脑池;
3.⼀旦开始对动脉瘤进⾏实际解剖操作,其近端⾎管阻断需要尽可能早建⽴,在识别出近端⾎管之前,最好先搁置动脉瘤,暂不作处理。但是蛛⽹膜下腔积⾎妨碍视野,使解剖结构辨认更为困难,且脑组织较为肿胀;
4.对于动脉瘤体周围⾎管结构的操作必须在确保能控制近端⾎管的情况下进⾏;
5.对于多发动脉瘤患者进⾏破裂动脉瘤⼿术时,通常不多次开颅。⾸先要处理的是破裂动脉瘤。
二、未破裂动脉瘤
未破裂动脉瘤如同潜伏的“炸弹”,在手术治疗中应更加谨慎。其治疗方式主要包括两类:保守观察和手术干预,具体选择取决于动脉瘤的大小、形状、位置、患者的年龄、健康状况及动脉瘤破裂的风险等因素。具体策略请戳
- 文章标题:1/3当场死亡、1/3永久致残?对付动脉瘤破裂出血,也要学会“兵分几路”!
- 更新时间:2024-12-11 18:04:29

 400-029-0925
400-029-0925