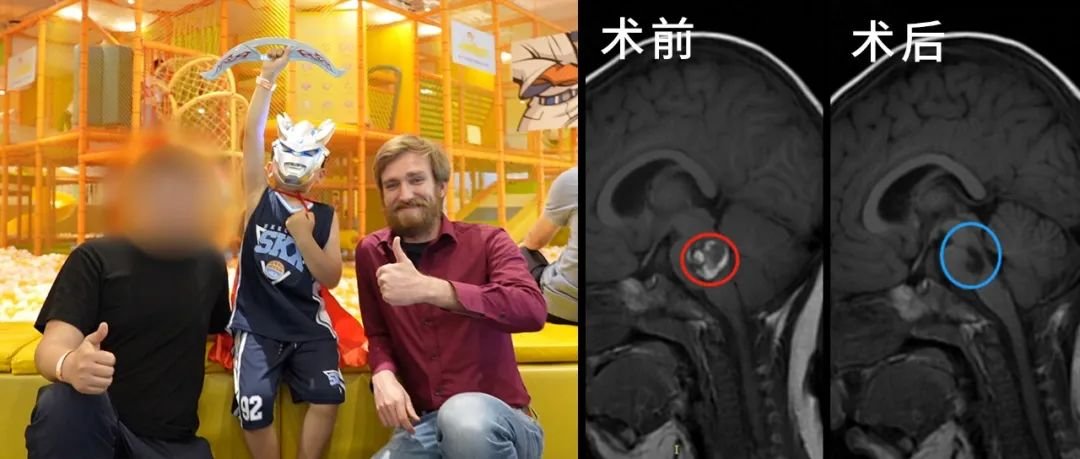
脑血管瘤介入破裂风险大吗?脑血管瘤介入治疗是一种微创手术,通过在大腿根部穿刺股动脉,将纤细的导管沿着血管通路送至脑血管瘤部位。然后,利用导管将弹簧圈、支架等栓塞材...
脑血管瘤介入破裂风险大吗?脑血管瘤介入治疗是一种微创手术,通过在大腿根部穿刺股动脉,将纤细的导管沿着血管通路送至脑血管瘤部位。然后,利用导管将弹簧圈、支架等栓塞材料填充到动脉瘤内,使动脉瘤闭塞,阻止血液流入,从而消除破裂风险。这一过程就像是在脑血管这个精密的“管道网络”中进行一场微观的“修补工程”,操作精度要求极高。
影响介入破裂风险的瘤体因素
1.瘤体大小:
一般来说,瘤体越大,介入治疗时破裂的风险越高。大型或巨大型脑血管瘤(直径≥15mm),其瘤壁承受的血流冲击力更大,瘤体形态往往也更复杂,在导管操作和栓塞材料填充过程中,更容易因受到外力刺激而破裂。研究表明,直径超过25mm的巨大动脉瘤,介入治疗破裂风险比小型动脉瘤高出数倍。
2.瘤体形态:
不规则形状的脑血管瘤,如分叶状、宽颈动脉瘤等,破裂风险相对较高。分叶状的瘤体存在多个薄弱区域,在介入操作时,导管和栓塞材料很难均匀地填充到各个分叶,容易导致局部压力不均衡,引发破裂。宽颈动脉瘤则由于瘤颈较宽,栓塞材料难以稳定放置,操作过程中稍有不慎就可能触动瘤体,增加破裂几率。
3.瘤壁情况:
如果脑血管瘤的瘤壁存在钙化、炎症或先天性薄弱区域,介入治疗时破裂风险也会上升。钙化的瘤壁质地坚硬且脆性增加,导管在接触瘤壁时,容易因摩擦导致瘤壁破裂。而炎症状态下的瘤壁,血管内皮细胞受损,结构不稳定,同样容易在介入操作中发生破裂。
操作技术与破裂风险
1.医生经验与技能:
医生的经验和操作技能是影响介入治疗破裂风险的关键因素。经验丰富的医生能够更准确地判断瘤体情况,熟练地操控导管,减少对瘤体的不必要刺激。在面对复杂瘤体时,他们能灵活运用各种技术和策略,降低破裂风险。一项针对不同经验医生的研究显示,高年资医生进行脑血管瘤介入治疗的破裂率明显低于低年资医生。
2.操作过程中的细节把控:
在介入治疗过程中,导管的推进速度、力度以及栓塞材料的释放时机等细节都至关重要。如果导管推进过快、过猛,可能直接刺破瘤壁;栓塞材料释放时,如果位置不准确或释放速度不当,也可能导致瘤内压力突然变化,引发破裂。例如,在释放弹簧圈时,若弹簧圈弹出速度过快,可能会顶撞瘤壁,增加破裂风险。
术前评估与风险预测
1.影像学检查:
术前通过多种影像学检查手段,如CT血管造影(CTA)、磁共振血管造影(MRA)和数字减影血管造影(DSA),能够全面了解脑血管瘤的大小、形态、位置以及与周围血管的关系。这些信息有助于医生准确评估瘤体的复杂程度和破裂风险,制定个性化的治疗方案。例如,3D-DSA可以提供清晰的三维图像,让医生更直观地观察瘤体结构,从而更精准地预测介入治疗中的风险。
2.综合评估患者身体状况:
除了瘤体情况,患者的年龄、基础疾病等身体状况也会影响介入治疗的破裂风险。高龄患者血管弹性较差,可能存在动脉硬化等问题,增加了操作难度和破裂风险。患有高血压、糖尿病等基础疾病的患者,血管壁质量不佳,在介入治疗过程中更容易出现并发症,导致瘤体破裂。因此,术前对患者进行全面的身体评估,有助于更准确地判断破裂风险。
破裂风险应对措施
1.术中紧急处理预案:
在进行脑血管瘤介入治疗时,医院会制定完善的术中紧急处理预案。一旦发生瘤体破裂,医生能够迅速采取措施,如立即停止操作、进行球囊封堵、使用止血药物等,尽可能减少出血对患者的伤害。同时,手术室配备有先进的抢救设备和专业的医护团队,能够及时对患者进行抢救。
2.术后密切监测与护理:
术后对患者进行密切监测,包括生命体征、神经系统症状等,及时发现并处理可能出现的延迟性破裂。护理人员会协助患者保持安静,避免剧烈活动和情绪激动,防止血压升高引发瘤体破裂。此外,还会根据患者的具体情况,给予相应的药物治疗,如控制血压、预防脑血管痉挛等。
脑血管瘤介入破裂风险大吗?脑血管瘤介入治疗的破裂风险受到多种因素的综合影响,不能简单地说风险大或不大。通过术前的精准评估、医生精湛的操作技术以及完善的风险应对措施,能够在很大程度上降低破裂风险。患者在面对治疗选择时,应与医生充分沟通,了解自身病情和治疗风险,做出最适合自己的决策。
- 相关真实案例
- 点击联系我们
提示:本文内容来自网络用户投稿,仅供参考,不做为诊断依据,任何关于疾病的建议都不能替代执业医师的诊断。请以医生诊断为准,不代表本站同意其说法,请谨慎参阅,本站不承担由此引起的任何法律责任。
- 文章标题:脑血管瘤介入破裂风险大吗
- 更新时间:2025-01-30 15:28:44
-
脑血管瘤没破裂算不算大病?在医学领域,脑血管瘤即便未破裂,也不容忽视,它依旧属...
2025-01-26 15:42:03
-
脑血管瘤破裂是一种极为严重的脑血管疾病事件,它如同在大脑这个精密的指挥部里突然...
2025-01-26 15:31:21
-
脑血管瘤破裂微创可行吗?脑血管瘤破裂是一种极其危急的病症,常常在短时间内对患者...
2025-01-23 11:02:31
-
为什么脑血管瘤破裂会死亡?脑血管瘤,这一隐匿在脑血管系统中的定时炸弹,一旦破裂...
2025-01-23 10:50:44
-
脑血管瘤破裂昏迷是极其严重的情况,关乎患者生命与预后。脑血管瘤破裂昏迷还能治愈...
2025-01-22 16:37:31
-
脑干血管瘤破裂怎么办?怎么治疗好的快?脑干血管瘤破裂是一种紧急情况,需要立即采...
2023-09-26 16:03:32
-
颈部脊髓海绵状血管瘤是什么病?破裂严重吗?颈部脊髓海绵状血管瘤是一种少见的血管...
2023-09-09 21:28:11
-
脑干血管瘤破裂怎么办能治好吗?脑干血管瘤破裂是一种严重的情况,需要紧急处理和治...
2023-09-26 15:54:43
-
脑血管瘤是脑血管的一种异常扩张,通常是由于血管壁的弱点引起的。虽然不一开始就造...
2025-01-10 10:35:01
-
丘脑海绵状血管瘤破裂原因?丘脑海绵状血管瘤是一种由异常扩张的血管组成的良性血管...
2024-04-01 15:24:34
-
脑干血管瘤破裂引起脑出血存活?尽管脑干血管瘤破裂引起的脑出血的死亡率相对较高,...
2023-09-26 15:37:47
-
脑干血管瘤破裂出血能治好吗?脑干血管瘤破裂出血是一种严重的情况,对患者的健康和...
2023-09-26 16:09:09
-
脑海绵状血管瘤是否会破裂取决于多个因素,下面将针对此问题进行详细说明: 1. 什么...
2023-06-26 11:54:55
-
脊髓海绵状血管瘤破裂的后果?脊髓海绵状血管瘤是指脊髓内血管异常扩张形成的一种疾...
2023-09-13 13:56:14
-
脑干海绵状血管瘤破裂原因?脑干中的 血管结构异常 是导致海绵状血管瘤破裂的一个重...
2024-10-22 14:13:45
-
脑血管瘤头痛是不是已经破裂了?脑血管瘤是一种血管异常,可能在脑部形成包块状的囊...
2025-01-13 11:09:18
-
脑海绵状血管瘤破裂出血能治好吗?严重吗?脑海绵状血管瘤是一种少见但严重的疾病。...
2023-09-06 09:41:58
-
脑干血管瘤破裂和渗血是一种严重的疾病,可以导致严重的神经功能损害和生命威胁。脑...
2023-09-26 16:04:47
-
脑血管瘤是一种严重的脑部疾病,指的是脑血管异常扩张而形成的囊状结构。当脑血管瘤...
2025-01-09 11:19:18
-
脊髓海绵状血管瘤破裂原因?破裂的后果?脊髓海绵状血管瘤破裂的原因尚不完全清楚,...
2023-09-13 15:00:13
-
脑海绵状血管瘤容易破裂吗?脑海绵状血管瘤是一种较为常见的血管性疾病,其特点是脑...
2023-08-29 17:58:07
-
脑血管瘤是一种影响正常脑部血管结构的病症,它可能会导致严重的后果,尤其是当这些...
2025-01-03 11:42:53
-
基底节海绵状血管瘤(Cavernous Malformation,CM)是一种常见的颅内血管畸形,其特点是由多...
2023-10-26 18:09:20
-
脊髓海绵状血管瘤破裂原因有哪些?脊髓海绵状血管瘤破裂是一种比较危险的情况,可能...
2023-09-09 21:30:59
-
基底节海绵状血管瘤破裂的概率?基底节海绵状血管瘤(Cavernous Angioma,CA)是一种较为...
2023-10-12 11:33:02


 400-029-0925
400-029-0925