头晕、头痛、复视,当地医院检查怀疑脱髓鞘病变,治疗后又加重,前往北京进一步PET核磁检查考虑是低级别胶质瘤,建议穿刺活检后仍无法明确诊断。常有患者和家属疑惑,“现在的医学进步,为何我脑瘤这个病要活检手术才能确诊,很多人却无需活检手术也依然可以进行治疗”,近期就有这样的患者寻求了INC国际神经外科医生集团的国际意见。
简单而言,这是一个“因人、因病、因时、因需求”而有所不同,通俗来说,一个疾病的明确诊断往往都经历着如下步骤:
一是症状先现,多数的病情都是因临床症状的显现,神经系统或脑瘤等颅内疾病常见的症状包括头痛、肢体无力、面瘫、听力下降等神经性定位症状,在医学影像等技术不发达阶段或落后的地区,经验丰富的医生往往可以通过病史、详细的神查体,也能初步诊断。
二是病变定位,通常通过非侵入性的检查如检验、影像检查进行排查定位病变所在位置,有些疾病研究较为清楚,通过影像就能予以明确诊断,如脑出血、脑梗死、脑海绵状血管瘤、动脉瘤、脑膜瘤等这类疾病,影像诊断就可达到明确诊断。尽管前沿的影像学技术对颅内病变的诊断具有很重要的意义,但仍有部分病变因其影像表现不典型,无法通过影像特点做出临床诊断,需经过活检或手术,方能做出更具体的病理学诊断,便于指导后续靶向治疗和预后判断等。
三是病理确诊,对于很多疾病,影像予以初步确诊后,根据其所在影像提示位置,进行综合考虑采用何种方式进行病理活检,脑部疾病病理活检主要包括开颅手术活检、立体定向活检手术两种方式,病变组织获得后,根据前期临床诊断或影像诊断的特点,选择特定病种的免疫组化、基因测序等方式予以确认,该方式是肿瘤确诊的“金标准”。
对于多数脑瘤而言,手术本身就是较优选的治疗方案,通过手术就可以达到切除、明确病理诊断的双重目的。但是对于部分疑难病例、治疗差异大、手术风险大的肿瘤,临床通常会建议先行病理活检手术,明确病理后再进一步指导治疗。

颅内病变对于一些疑难不同的疾的定性诊断是选择治疗的先决条件,而定性诊断主要依靠病理学诊断,病理学诊断也是较直接、的诊断结果。颅脑病变的活检意义在于明确病理学诊断,根据活检病理结果选择合理的治疗方案。
但是对于绝大脑瘤而言,对于脑部及脊髓肿瘤的手术治疗方式,大致可以分为两种。一种是常规的开颅手术,如果罹患脑肿瘤,医生根据患者的体征,临床表现,检查等,包括CT和磁共振等影像资料,能对于病变的性质有一个大致的判断。肿瘤有手术指征,那就可以选择开颅手术,把肿瘤进行切除。但是有的时候,可能医生没有开颅手术。而是建议活检,那家属就会问那什么情况下采取活检手术,一般有以下几种情况。比如说颅内的病变,不能够准确地判断是肿瘤还是炎症。这个时候医生可能会建议先做一个活检。但活检方式很多,开颅活检、立体定向活检等,究竟有何区别呢?
立体定向或导航下活检适用于位置更加深在的病变;而开颅活检适用于位置浅表或接近功能区皮质的病变。开颅活检比立体定向活检可以获得更多的肿瘤组织,有利于结果的判定。活检的诊断准确率高于影像学诊断,但是受肿瘤的异质性和靶区选择等因素影响仍存在误诊率。
实例交流:为何这些患者巴教授不建议穿刺活检?
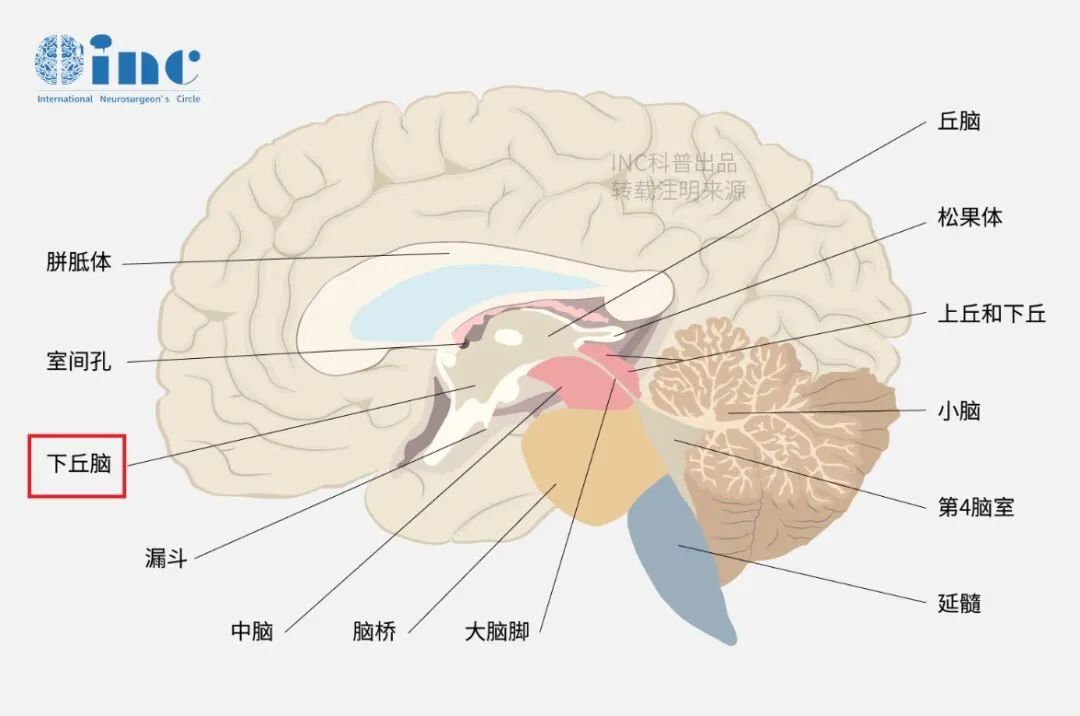
下丘脑病变为何活检无法确诊?
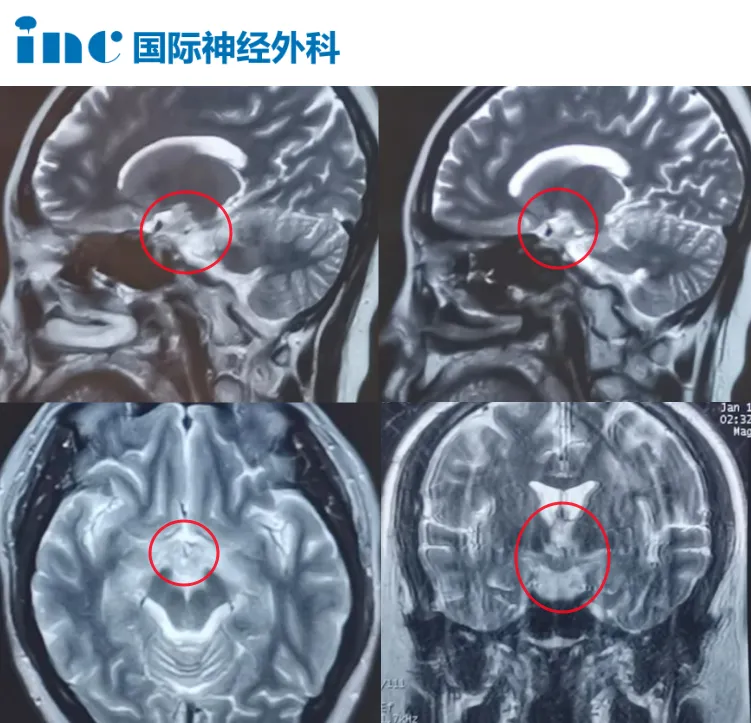
35岁的叶女士,2022年底出现体重减轻,不愿交流,记忆力衰退的情况。记忆力衰退越来越严重,右眼视力也出现严重下降。为了确定病因,进行了2次活检:立体定向活检、腰穿但是都没有结果。医生建议再次进行活检,甚至表示再次活检不能取得足够组织,建议观察等肿瘤生长后再进行活检取样。无法接受的叶女士找到了INC巴教授,希望可以为她指明方向。
▼叶女士两次活检结果均显示组织少


为何2次活检都无法确诊?
▼巴教授咨询报告部分截取

脑干、下丘脑是重要且险要的位置,所以很多医生做活检的时候会很小心。同时,立体立项活检的缺点就是取得病理组织有限,非开颅手术那样可以取出大块肿瘤组织,且有时也受限于深部组织定位的准确性,病理切片制作过程选材有限,对于一些复查的病理诊断,活检病理结果容易存在较多不确定性结果。
随着目前基因诊断、病理诊断的进步,病理组织获得后,除了常规免疫组化病理学诊断,还需要结合分子、基因检测结果,和指南诊断标准,综合考虑病理诊断。
此外,不同经验、技术能力中心的医院时,在出具病理诊断结论时可能也会有不同的病理确定性倾向。
▼下丘脑所在位置示意图
下一步该如何治疗?巴教授这样建议
“
获取足够的材料的方法是进行开放性手术,从右侧进入,然后我可以达到下丘脑区域,切除足够的肿瘤,手术的目的,一个是得到足够多的组织去明确这个诊断,然后才能制定合适的治疗方案。二个是,顺利前提下尽量切除更多的肿瘤。
而关于手术切除率:可能不是全切,但是可以切除大部分肿瘤。70%到90%的部分是可以去除的。为什么不是全切?因为我们需保留垂体柄,同时我们不能干扰垂体与大脑的连接。对于患者担心的下丘脑功能失调,术前会做好预案,术中去尽量去保护这些功能。
”
肿瘤呈弥漫性生长,穿刺活检还是开颅活检?
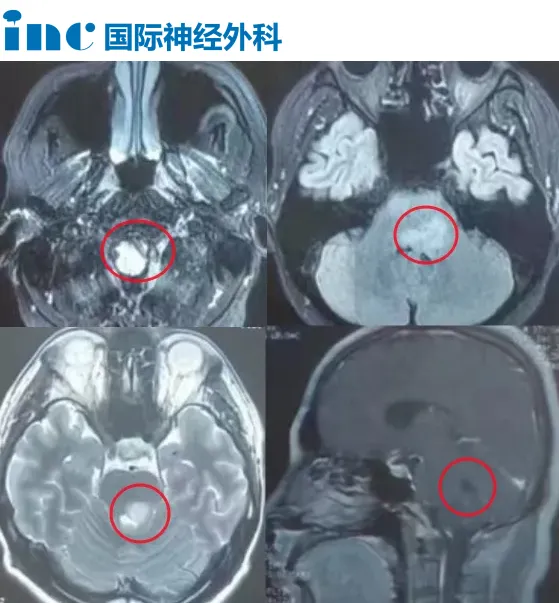
39的陈先生——脑干-下丘脑病变。头晕、头痛、复视,当地医院检查,医生怀疑脱髓鞘病变。激素治疗,症状短期内得到好转后再次加重,头晕,头痛,复视也更加严重,并出现左眼外展受限,左脸轻度僵硬。北京完善PET核磁检查,医生考虑是低级别胶质瘤,建议穿刺活检。
远程咨询时,巴教授表示:
“
病灶生长方式呈弥漫性,但是确诊需通过病理。所以建议开颅活检,可以获得足够的材料进行基因分析,为下一步准确治疗打好基础。
不建议穿刺活检,在那个区域进行的穿刺活检是盲目的,可能会没有意义,而且还存在的风险。而切除的病变组织量,对病理科医生来说重要,因为如果组织量太少,他们可能会得出错误的诊断,因此也不立体定向穿刺活检。
”
开颅开放活检还有一个优势,就是可以清楚地看到操作过程,如果有出血,可以立即处理并止血等等,这比盲目的穿刺活检更加可控。患者需理解活检操作,虽然这是一项大手术,但它也只是一个诊断程序,就像我们抽血进行血液分析时一样,原理是相同的,现在我们主要目的是想要取一些病变组织,而不是通过开颅开放活检这种方式来好转肿瘤的情况,这是无法做到的。
▼巴教授和患者进行远程视频中图片

▼巴教授咨询报告部分截取图片

颅内病变可以通过开颅手术直视下活检或立体定向技术穿刺活检获得病变组织,由于前者方法手术创伤大、定位欠准确等问题,不适合颅内多发病变、脑深部、中线结构以及重要功能区病变,对于以上区域的病变,立体定向穿刺活检是获取颅内病变病理组织的较佳方式。单纯依靠影像学诊断和医师个人经验,在无病理诊断的依据时,对颅内病变进行放、化疗,特别是多发或脑深部、功能区病灶,如脑干占位性病变等,应优选行立体定向活检,在明确病理、病因及基因的基础上,再制定下一步治疗方。对活检取得的病变组织可进行系统、规范的组织和分子遗传学检测,这对于了解疾病的发生机制、进行个体化咨询都具有重要临床意义。
立体定向活检还是开颅活检?
立体定向活检手术
立体定向(stereotaxis)一词源于希腊字stereos和taxis,意思分别为三维立体和定向排序。Stereotactic衍生于希腊语stereo,意思为“solidbody”,以及拉丁语taceo,意为“to touch”。立体定向穿刺活检简单来说,就是在有框架、无框架或神外手术机器人立体定向设备引导下,通过颅骨钻孔或开颅开骨瓣方式,通用一根针穿刺病灶,从脑内取出少量病变组织,进行病理检查的技术。
影像学表现倾向于血管性病变,如动静脉畸形或海绵状血管瘤等患者,因其高出血风险亦不适宜行立体定向穿刺活检。若患者有血液系统或凝血功能异常,需纠正相关异常后再进行脑活检术。在抗血小板治疗中,阿司匹林或氯吡格雷在血小板生存周期(7~10天)中不可逆地控制了血小板的功能。因此,在活检术前需暂时停药10天以上。高血压同样可增加操作后出血的风险,因此,在手术前需良好控制血压。
1颅内立体定向活检术的适应证
(1)位于脑重要功能区或脑深部(胼胝体、基底节、鞍区、松果体区、脑干、中线区等部位)病变性质不明确,或不能除外系统性疾病累及颅内者;预计开颅手术将导致严重神经功能缺失,而又需明确病变性质者。
(2)颅内多发病变、弥漫性半球分布病变,不能明确病理性质,需要进行鉴别诊断,以便下一步正确治疗者。
(3)疑为颅内炎性病变或者自身免疫性疾病颅内病变,如脱髓鞘病变、进行性多发性白质脑病、原发性中枢神经系统血管炎等,需得到病理学诊断,协助临床诊治者。
(4)体质差、不能耐受或拒绝开颅切除手术,欲明确肿瘤性质决定化疗或放疗方案者。
(5)需要病理学诊断或分级来指导拟行放化疗及伽玛刀等治疗的颅内病变者。
(6)脑肿瘤复发与放射性坏死需做出鉴别诊断,以便下一步正确治疗者。
(7)不适合切除颅内肿瘤需要获得病灶组织检材,完成分子病理学诊断,制定靶向治疗方案者。
2颅内立体定向活检术的禁忌证
(1)CT、MRI影像学检查没有可见的病变或异常;
(2)有严重贫血(血红蛋白<70 g/L)、严重出血倾向、不能纠正的凝血功能障碍者;
(3)低位脑干、位于延颈髓内弥散性病灶的患者或生命体征不稳定者;
(4)疑为血管性病变或血供较其丰富病灶者(血管母细胞瘤、海绵状血管瘤等),估计活检易产生严重出血者;
(5)病变位于海绵窦内或者颅底硬膜外病变(非严格禁忌);
(6)手术区域头皮弥漫感染者;
(7)严重恶病质、严重高血压未控制者、心、肺、肝、肾功能不全不能耐受手术者。
脑干、下丘脑肿瘤等因为位置险要、功能重要治疗而有较大不同,临床中对此类患者单纯行立体定向穿刺活检手术的风险都比较高,目前针对此类脑干胶质肿瘤患者,目前中国建议的咨询步骤可参考如下:
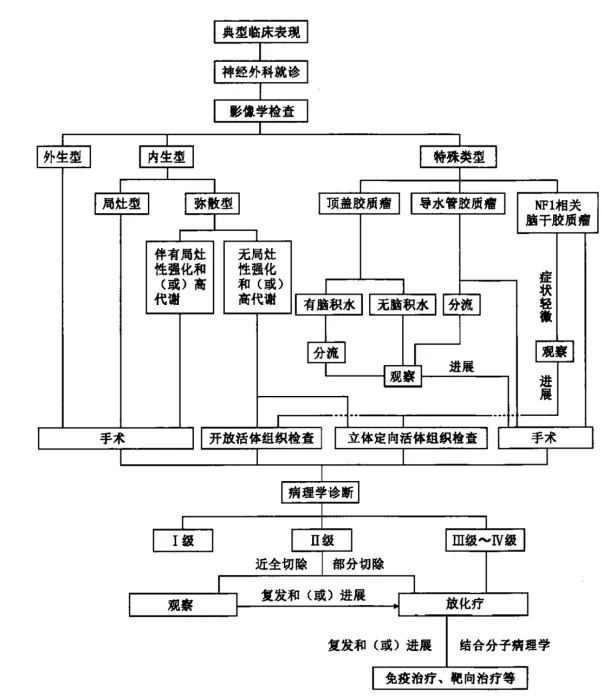
脑干胶质瘤咨询指南
开颅开放活检手术
开颅开放是一种传统的开放性手术方式,在全身麻醉下完全暴露病变区域并切除周围正常组织以便更好地评估其性质。与切除术一样,开放活检允许外科医生尝试尽可能多地切除肿瘤。开颅开放活检比立体定向穿刺活检可以获得更多的肿瘤组织,有利于结果的判定。
提高立体定向颅内病变活检的阳性率
立体定向颅内病变活检术需要获取容积病变组织块,才可确定病理性质确定。当标本组织<1 mm3时,对于确定成分单一肿瘤(如星形细胞瘤),往往可以确诊。但是,总体来说,对病理诊断确诊是困难的,对于不均质成分的病变(如神经上皮组织细胞瘤、生殖细胞起源肿瘤、转移癌等某些疾病),则容易误诊,为了提高颅内病变活检的阳性率,中国颅内立体定向指南如下
【共识】
1.对于多发的或不均质成分的病变,尽量借助多模态影像融合技术和神经渲染软件来辅助辨别靶点或多靶点取样。
2.设计穿刺靶点路径轨迹可与病变长轴一致,沿穿刺道多靶点、多方向获取病变组织标本,取材应包括病变交界区、周边异常区、病变中心坏死区。
3.对于组织坚韧的病变,穿刺手感有阻力时,可先使用探针穿刺到达预定靶点后再更换活检针,避免盲目用钝头活检针推移病变移位,必要时应用螺旋活检针。
4.术中冰冻病理检查未做出确切诊断时,可考虑更换靶点(不同层次和不同方位),重新获取病理标本,直至确诊为止。
5.囊性病变除留取囊壁外,抽取的囊液可选择做脱落细胞学检查或囊液成分检验。
开颅开放手术应用于各种脑部疾病和损伤的治疗,是神经外科治疗的主要手段。从2000多年前的环钻开颅术开始,经过长期不懈的研究改进,100多年前开颅手术的死亡率仍高达50-80%,而目前神经外科医生几乎已经顺利可以到达任何部位的颅内结构处理病变。这不仅是由于外科技术操作的提高,而且也是近年来外科手术器械、新的技术设备不断改进,止血方法日益完善,显微外科技术的推广应用,麻醉方法及术中各项生命体征的监测等综合措施进步的结果。
然而开颅手术因为各种因素仍存在一些并发症,一台无损的脑瘤开颅手术与主刀医生的技术和相关团队及器械的配合分不开。手术医生在选择手术入路时,应优先考虑:严格保护正常解剖和功能结构,同时需要尽可能地暴露病变部位,确保没有手术死角。手术医生应明确知道每一个手术入路的优缺点,不应该仅仅因为对某一个入路的精通而干扰手术入路的选择。手术医生应注重积累每一个手术入路及其改良入路的经验。此外,术前手术设计和术中操作应尽可能地保护重要结构不受损害,术中操作需谨慎、细致、尽可能地保护正常的神经组织。
参考资料:
立体定向颅内病变活检术中国专家共识;
脑干胶质瘤咨询指南
- 文章标题:活检难以查明病理,为何他的诊断如此扑朔迷离?
- 更新时间:2024-05-21 10:07:53

 400-029-0925
400-029-0925



